Scientific journal
Fundamental research
ISSN 1812-7339
"Перечень" ВАК
ИФ РИНЦ = 1,798
THE IMPORTANS OF THE REACTIONS OF ADAPTATION AND ADJUSTMENT OF THE ORGANS OF THE ORAL CAVITY AND FREE SPACE FOR THE TONGUE IN TREATING PATIENTS WITH COMPLETE LOSS OF TEETH
Известно, что у лиц пожилого и старческого возраста происходят выраженные анатомо-физиологические изменения органов и тканей полости рта с доминированием атрофии [4]. Все функциональные движения мягких тканей лица ниже уровня камперовской горизонтали доминирующе зависят от движений языка. Мимика, речь, жевание, дыхание, плевание, кашель, зевание, чихание, лизание, целование, создание вакуума, надувание щек – далеко не полный перечень процессов, где всегда участвует язык.
По мнению Джорджа Борина (2012), обеспечение функции жевания и глотания происходит за счет окклюзии между верхней и нижней зубными дугами, а окклюзия происходит в пространстве, в объеме между верхней и нижней дугами, где определяющим является свободное пространство между зубными дугами, язык же действует между этими дугами как настоящий мениск. При зубном протезировании может уменьшаться объем полости рта, что может проявляться в виде недостаточного места для языка и пищи. Поэтому важное значение при протезировании должно отводиться сохранению будущего пространства для языка [2, 5].
Целью нашей работы явилась оценка анатомо-функционального состояния органов полости рта у пациентов с полным отсутствием зубов и количественная оценка функции глотания у пациентов с полным отсутствием зубов в зависимости от степени изменения величины, формы и объема базисов полных съемных протезов в подчелюстной области и в зоне перехода твёрдого нёба в мягкое.
Материалы и методы исследования
Было обследовано 57 человек в возрасте 60–89 лет, обратившихся с целью протезирования в ортопедическое отделение БУЗ УР РСП. Из них сформированы 3 группы, по 19 человек в каждой. Первую группу составили пациенты, которые впервые протезировались полными съемными протезами (ПСП), вторую группу – пациенты, которые протезировались повторно, и группу сравнения – пациенты с интактными зубными рядами или зубными рядами, восстановленными несъемными конструкциями.
Всем, согласившимся участвовать в исследованиях и прошедшим клиническое обследование, было предложено заполнить анамнестическую опросную анкету. При измерении языка использовали методику И.Г. Ямашева (2000) [8]. Количественная оценка функции глотания проводилась по методу И.С. Рединова (2000) [6].
Скорость секреции фоновой слюны определяли по методу Л. Сазама (1971) в модификации Е.В. Боровского с соавт.(1977) [1]. Вязкость слюны определяли по методике Т.Л. Рединовой (1989) [7].
Вкусовую чувствительность языка определяли на слабый и сильный вкусовой раздражитель по методу Н.С. Зайко с соавт. (1955) [3].
Полученные результаты по каждому исследованию сводили в таблицы в программе Microsoft Office Excel 2007 для вычисления средних арифметических величин (М), средних квадратичных отклонений (σ) и ошибок средних арифметических величин (m), а также статистической достоверности различия средних величин двух групп (p) по Стьюденту.
Результаты исследования и их обсуждение
Размеры языка у пациентов, получивших ПСП впервые, составили: длина – 73,26 ± 7,39 мм (t = 1,715; р > 0,05); 1 ширина – 35,42 ± 4,59 мм (t = 1,78; р > 0,05); 2 ширина – 45,16 ± 3,58 мм (t = 0,085; р > 0,05), что не имело достоверных различий с показателями контрольной группы – 70,26 ± 1,91, 32,79 ± 4,53, 45,26 ± 4,03 мм. Показатели размеров языка группы пациентов, повторно протезируемых: длина языка – 76,63 ± 7,02 мм (t = 3,819; р ≤ 0,001), 1 ширина – 36,68 ± 5,75 мм (t = 2,321; р ≤ 0,05), что достоверно больше аналогичных размеров у пациентов с интактными зубными рядами, 2 ширина – 45,84 ± 3,98 мм (t = 0,446; р > 0,05).
Нами установлено, что длина и ширина языка в области отсутствующих клыков у пациентов, протезируемых повторно, достоверно больше, нежели у пациентов с интактными зубными рядами.
У пациентов, впервые протезируемых ПСП, до наложения протезов глотательная проба составляла 526,316 ± 193,913 мг пищи (t = 3,387; р ≤ 0,01), непосредственно после наложения протезов 1068 ± 280,976 мг пищи, что в 3,03 раза выше аналогичного показателя у пациентов контрольной группы 352,632 ± 111,148 мг (t = 10,326; р ≤ 0,001).
У пациентов, повторно протезируемых ПСП, глотательная проба составила 521,053 ± 302,91 мг пищевого вещества (t = 2,275; р ≤ 0,05), после наложения протезов – 947,368 ± 307,984 мг, что в 2,69 раз превысило показатель группы сравнения (t = 7,918; р ≤ 0,001). Глотание у пациентов, которые уже имели опыт пользования полными съемными протезами, более адаптировано.
При изучении динамики изменения функции глотания в процессе адаптации к протезам установлено, что у первично протезируемых пациентов показатели глотательной пробы приближались к показателям контрольной группы на 21–30 день, у повторно протезируемых больных ‒ на 7–14 день.
У первично протезируемых пациентов происходило улучшение процесса глотания на 7, 14, 30 день до 973,684 ± 301,555 (t = 8,423; р ≤ 0,001); 657,895 ± 224,39 (t = 5,324; р ≤ 0,001); 489,474 ± 155,973 (t = 3,114; р≤0,01) соответственно. У группы пациентов, повторно протезируемых, так же происходило улучшение процесса глотания в период адаптации к новым ПСП до 694,737 ± 198,533 (t = 6,554; р ≤ 0,001); 547,369 ± 167,89 (t = 4,216; р ≤ 0,001); 494,737 ± 232,077 (t = 2,407; р ≤ 0,05) на 7,14,30 день соответственно (рис. 1)
У первично протезируемых пациентов наблюдалось снижение скорости слюноотделения 0,289 ± 0,113 мл/мин, это достоверно меньше, чем у контрольной группы 0,441 ± 0,112 мл/мин (t = 4,15; р ≤ 0,001). Скорость слюноотделения у пациентов, протезируемых повторно, составила 0,302 ± 0,124 мл/мин, что также значимо меньше, чем у пациентов с интактными зубными рядами (t = 3,638; р ≤ 0,001). Вязкость слюны у пациентов первой группы составила 3,07 ± 0,873 отн.ед. (t = 1,781; р > 0,05), у второй – 3,109 ± 0,467 отн.ед. (t = 2,465; р ≤ 0,05), у контрольной группы 2,595 ± 0,519 отн.ед.
В процессе адаптации к ПСП происходили изменения в показателях скорости слюноотделения и вязкости слюны. У пациентов первой группы с 3 по 7 день отмечалось увеличение скорости слюноотделения до 0,529 ± 0,112 мл/мин (t = 2,261; р > 0,05) и 0,632 ± 0,189 мл/мин (t = 3,877; р ≤ 0,001), изменение вязкости слюны с 1,995 ± 0,426 отн.ед. (t = 2,94; р ≤ 0,01) до 2,088 ± 0,317 отн.ед. (t = 2,624; р ≤ 0,05), на 14 день – снижение скорости слюноотделения до 0,553 ± 0,15 мл/мин (t = 2,681; р ≤ 0,01), увеличение вязкости слюны до 2,34 ± 0,552 отн.ед. (t = 1,722; р > 0,05), на 30 день скорость слюноотделения составила 0,368 ± 0,101 мл/мин (t = 1,981; р > 0,05), вязкость слюны 3,127 ± 0,709 отн.ед. (t = 2,202; р > 0,05). Достоверно установлено повышение скорости слюноотделения на 7 и 14 день, снижение вязкости слюны на 7, 14 дни (рис. 2).
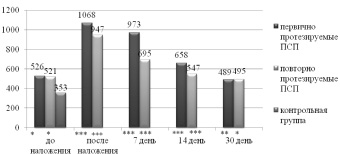
Рис. 1. Динамика изменения функции глотания в период адаптации к ПСП. Примечания: *p < 0,05, **р < 0,01,*** р < 0,001 (t-критерий) по сравнению с контрольной группой
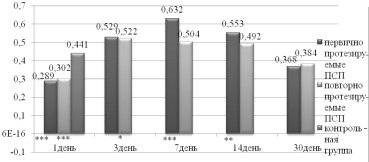
Рис. 2 Динамика изменения скорости слюноотделения у пациентов в период адаптации к ПСП. Примечания: *p < 0,05, **р < 0,01,*** р < 0,001 (t-критерий) по сравнению с контрольной группой
У пациентов второй группы на 3 и 7 день наблюдалось увеличение скорости слюноотделения до 0,522 ± 0,09 мл/мин (t = 2,592; р ≤ 0,05) и 0,504 ± 0,127 мл/мин (t = 1,625; р > 0,05) соответственно, изменения в показателе вязкости слюны до 2,011 ± 0,253 отн.ед. (t = 3,103; р ≤ 0,01) и 2,342 ± 0,733 отн.ед. (t = 1,031; р > 0,05). На 14 день скорость слюноотделения составила 0,492 ± 0,149 мл/мин (t = 1,223; р > 0,05), вязкость слюны 2,754 ± 0,542 отн.ед (t = 0,732; р > 0,05), на 30 сутки скорость слюноотделения составила 0,384 ± 0,123 мл/мин (t = 1,6; р > 0,05), вязкость слюны 2,979 ± 0,519 отн.ед. (t = 1,79; р > 0,05). Значимое увеличение скорости слюноотделения у группы пациентов, протезируемых повторно, отмечено на 3 день, снижение вязкости слюны на 3 и 7.
На третий и седьмой дни наблюдалось увеличение скорости слюноотделения в первой и второй группах как реакция на постоянный раздражитель в полости рта. Восстановление данных показателей у первой группы происходило к 30 дню, у второй ‒ к 7 дню. Вязкость слюны изменялась обратно пропорционально скорости слюноотделения и восстанавливалась в эти же сроки. Отмечено, что у пациентов с низкой вязкостью слюны сроки адаптации удлинялись по сравнению с пациентами, у которых вязкость слюны в пределах нормы (рис. 3).
В процессе адаптации к зубным протезам из всех вышеперечисленных физиологических параметров медленнее всего восстанавливалась вкусовая чувствительность. Так, в группе пациентов, получивших впервые зубные протезы, вкусовая чувствительность на сладкое составила 2,875 ± 0,144 %, что достоверно ниже по сравнению с контрольной группой 1,625 ± 0,924 % (t = 3,284; р ≤ 0,01), на соленый раздражитель 0,688 ± 0,315 % , что не имело значимых отличий от показателя контрольной группы 0,438 ± 0,125 % (t = 1,477; р > 0,05), чувствительность на кислый раздражитель составила 0,563 ± 0,125 %, что достоверно отличается по сравнению с контрольной группой 0,313 ± 0,125 % (t = 2,828; р ≤ 0,01).
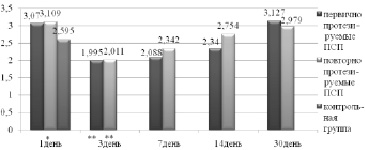
Рис. 3 Динамика изменения вязкости слюны у пациентов в период адаптации к ПСП. Примечания: *p < 0,05, **р < 0,01 (t-критерий) по сравнению с контрольной группой
В группе пациентов, получивших полные съемные протезы повторно, вкусовая чувствительность на сладкий раздражитель составила 2,875 ± 0,209, что достоверно ниже контрольной группы 1,625 ± 0,924 (t = 3,284; р ≤ 0,01), соленый 1,1 ± 0,518, что достоверно ниже группы сравнения 0,438 ± 0,125 (t = 2,467; р ≤ 0,01), кислый 0,65 ± 0,335, что не имеет достоверной разницы с контрольной группой (t = 1,515; р > 0,05). Восстановление вкусовой чувствительности на слабый раздражитель в процессе адаптации к полным съемным протезам достоверно не установлено. В группе пациентов, первично протезируемых, установлено понижение порога вкусовой чувствительности на кислый раздражитель к 21–30 дню до 0,313 ± 0,125 (t = 2,828; р ≤ 0,01). Данный показатель отображает благоприятное воздействие в виде восстановления зубочелюстной системы протезами на такую функцию языка, как вкусовая чувствительность.
Таким образом, нами установлено, что длина и ширина языка в области отсутствующих клыков у пациентов, протезируемых повторно, достоверно больше, нежели у пациентов с интактными зубными рядами. Более выраженная реакция со стороны слюнных желез в виде повышения скорости слюноотделения у пациентов, впервые получивших протезы, чем у пациентов, повторно протезируемых, обусловлена мощным физиологическим раздражителем (зубными протезами) как инородным телом.
В результате проведенного исследования установлено, что в процессе адаптации к полным съемным протезам происходит восстановление вкусовой чувствительности. Данный физиологический параметр является благоприятным критерием при протезировании больных с полным отсутствием зубов. Он положительно свидетельствует о восстановлении физиологических функций полости рта.
Функция глотания сильно страдает у первично протезируемых пациентов и так же значительно отстает у повторно протезируемых. При повторном ортопедическом лечении в период адаптации процессы жевания и глотания протекают более благоприятно по сравнению с первично протезируемыми пациентами.
Таким образом, у пациентов, протезируемых повторно, уже сформированы механизмы адаптации, но условия для протезирования беззубой нижней челюсти становятся неблагоприятными, поэтому повторно протезируемым пациентам необходимо, на наш взгляд, освобождать больше места для языка и незначительно нагружать, «уплотнять» слизистую оболочку.
На базе ортопедического отделения МУЗ РСП г. Ижевска был проведен клинико-лабораторный эксперимент, в котором приняли участие 15 пациентов. Первую группу составили 5 человек в возрасте 60–74 лет с полным отсутствием зубов на верхней и нижней челюсти. В контрольную группу вошли 10 человек с интактными зубными рядами той же возрастной группы.
Всем пациентам первой группы по стандартной методике были изготовлены полные съёмные пластиночные протезы на верхнюю и нижнюю челюсти.
Во время сдачи готового протеза проводили изменение величины их базисов при помощи базисного воска. Оценивали процесс глотания у каждого пациента. Глотательная проба проводилась пациентам первой группы до наложения протезов, сразу после наложения протезов и после искусственного увеличения базисов. Для увеличения объёмов базисов протезов проводили их утолщение базисным воском. У нижнечелюстного протеза прилежащей к языку поверхности проводили утолщение на 1–1,4 мм. Базисы протезов на верхнюю челюсть удлиняли по дистальной границе в тех же пределах. После утолщения или удлинения базисов проводили заглаживание воска открытым пламенем воздушно-бензинной горелки. После проведения эксперимента восковую композицию удаляли.
Полученные результаты у пациентов с полным отсутствием зубов: проба глотания до наложения протезов составила 640 ± 54,772 мг вещества, что достоверно свидетельствует о снижении функции глотания в сравнении с пациентами второй группы 380 ± 44,721 мг пищевого вещества (р ≤ 0,05; t = 5,567). При пробе с протезами результат составил 1010 ± 67,342 мг вещества. После проведения искусственного утолщения и удлинения базисов глотательная проба у пациентов составила 1280 ± 130,384 мг, данный показатель в 1,99 раз больше, чем до наложения протезов (р ≤ 0,05; t = 14,989) и в 3,37 раз больше, чем у пациентов с интактными зубными рядами (р ≤ 0,05; t = 14,306), что свидетельствует об объективном снижении процесса глотания.
Выводы
Таким образом, по нашему мнению, увеличенные в объеме базисы протезов негативно сказываются на такой жизненно важной функции, как глотание. Язык оказывается в стесненных условиях, что приводит к нарушению его функций и сказывается в свою очередь на процессе глотания. При конструировании полных съемных протезов важным моментом является определение их границ с учетом анатомо-топографических особенностей протезного ложа и с учетом размеров языка. При моделировании границ базисов полных съемных протезов необходимо учитывать индивидуальные особенности каждого пациента, а языку создавать то минимальное пространство, которое бы обеспечивало ему физиологический комфорт.
Рецензенты:
Дерябин Е.И., д.м.н., профессор, заведующий кафедрой хирургической стоматологии и челюстно-лицевой хирургии, ГБОУ ВПО «Ижевская государственная медицинская академия», г. Ижевск;
Шакирова Р.Р., д.м.н, доцент, заведующая кафедрой стоматологии детского возраста, ортодонтии, профилактики стоматологических заболеваний, ГБОУ ВПО «Ижевская государственная медицинская академия», г. Ижевск.
Работа поступила в редакцию 16.05.2013.
Библиографическая ссылка
Рединов И.С., Метелица С.И., Шевкунова Н.А., Миронов А.Н., Никулин А.В. ЗНАЧЕНИЕ АДАПТАЦИОННО-ПРИСПОСОБИТЕЛЬНЫХ РЕАКЦИЙ ОРГАНОВ ПОЛОСТИ РТА И СВОБОДНОГО ПРОСТРАНСТВА ДЛЯ ЯЗЫКА ПРИ ЛЕЧЕНИИ ПАЦИЕНТОВ С ПОЛНЫМ ОТСУТСТВИЕМ ЗУБОВ // Фундаментальные исследования. 2013. № 7-1. С. 165-169;URL: https://fundamental-research.ru/en/article/view?id=31806 (дата обращения: 27.04.2026).



