Удельный вес аллергических состояний в структуре общей заболеваемости составляет от 10 до 30 % населения, проживающего в европейских странах. В течение последнего десятилетия продолжается устойчивый рост частоты аллергических заболеваний [1, 6, 9].
Аллергия стала «болезнью цивилизации», так как в экономически развитых странах и крупных городах распространённость аллергических заболеваний, особенно среди молодого населения, значительно выше [2, 4].
Загрязнение окружающей среды, использование красителей, стабилизаторов, добавок в пищевой промышленности, средств бытовой химии, потребление лекарственных препаратов – это далеко не полный перечень факторов, воздействующих на организм человека [3, 10, 11].
Атопический дерматит (АД) представляет собой аллергическое заболевание кожи с наследственной предрасположенностью, сопровождающееся зудом и характеризующееся хроническим рецидивирующим течением [3, 12].
В последние годы атопический дерматит привлекает пристальное внимание не только аллергологов и педиатров, но и других специалистов во всем мире [5].
В структуре хронических дерматозов АТ занимает одну из лидирующих позиций. Согласно международным данным 15–32 % детей от 2–7 % взрослого населения всего мира страдает атопическим дерматитом. Его доля в структуре аллергических заболеваний составляет 50–76 %, а в структуре заболеваемости хроническими дерматозами от 20 до 66 %. Ретроспективный анализ результатов широкомасштабных эпидемиологических исследований, проведенных в различных странах мира в 2013 году, позволил констатировать рост распространенности АД за последние десятилетия. Высокий уровень заболеваемости, дебют в раннем детском возрасте, зачастую непрерывно-рецидивирующее течение патологического процесса, тенденция к увеличению устойчивых к традиционной терапии форм заболевания и снижение приверженности пациентов к лечению придают вопросам причинных факторов развития заболевания и его осложненных форм особую актуальность [8].
Атопический дерматит – важная медико-социальная проблема, его распространенность неуклонно увеличивается во всех странах мира, существенно изменился патоморфоз атопического дерматита, который проявляется очень ранней манифестацией, увеличением частоты тяжелого течения, расширением площади тяжелого течения, повышением доли осложненных форм болезни и существенным влиянием болезни на экономический семейный статус [5, 7].
В России распространенность аллергических заболеваний колеблется от 15 до 35 % и выше. Среди наиболее распространённых аллергических реакций и заболеваний важное место занимает атопический дерматит [1].
Цель исследования – изучение клинико-эпидемиологических особенностей течения атопического дерматита на территории Пензенской области.
Материалы и методы исследования
Определение клинико-эпидемиологических особенностей течения АД проводилось на основе ретроспективного анализа амбулаторных карт 200 пациентов в возрасте от 16 до 50 лет с различными формами аллергических заболеваний, включая осложненные состояния, находящихся на лечении в Пензенском областном кожно-венерологическом диспансере за период с сентября 2011 по сентябрь 2012. У 80 (40 %) из общего числа пациентов был верифицирован атопический дерматит. Эти больные составили основную группу исследования. Для сортировки и анализа полученных данных использовали программу WHONET 5.6.
Результаты исследования
и их обсуждение
Атопический дерматит в Пензенской области является одним из тех аллергических заболеваний, которому подвержена большая часть населения.
В общей структуре заболеваемости АД преобладают лица женского пола – 75 % (60 человек), на долю мужчин приходится 25 % (20 человек).
В результате проведенных исследований выявлено, что в возрастной структуре больных атопическим дерматитом преобладают люди молодого возраста – более 70 % заболевших находятся в возрастном периоде от 16 до 30 лет (рис. 1).
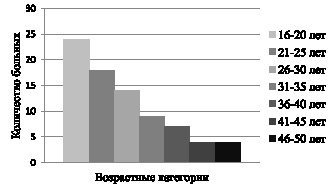
Рис. 1. Частота встречаемости заболеваний атопическим дерматитом
в различных возрастных категориях
Периодичность обращаемости пациентов с атопическим дерматитом по поводу обострений заболевания составляет 2–4 раза в год, преимущественно 2 раза в год (46 %).
Установлено, что пациенты кожно-венерологического диспансера, страдающие атопическим дерматитом, в основном обращаются в лечебно-профилактическое учреждение для планового медицинского осмотра, хотя имеются случаи обращений пациентов по поводу резких обострений заболевания.
Для пациентов с атопическим дерматитом характерна сезонная динамика клинических манифестаций, с подъемом заболеваемости в весенний период (с апреля по май) – 53 пациента (66 %), что определяется характером цветения различных растений, являющихся источниками аллергенов, и весенним иммунодепрессивным состоянием организма.
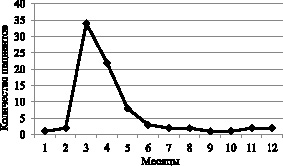
Рис. 2. Сезонная динамика клинических манифестаций атопического дерматита
на территории Пензенской области
У 94 % пациентов с АД обнаружено наличие сопутствующих заболеваний, в основном представленных различными формами патологии органов желудочно-кишечного тракта (ЖКТ): дисбактериоз – 84 %, холецистопанкреатит – 45 %, гастрит – 41 %, жировая дистрофия печени – 12 %, а также наблюдаются поражения органов дыхательной системы – бронхиты – 11 % (рис. 3).
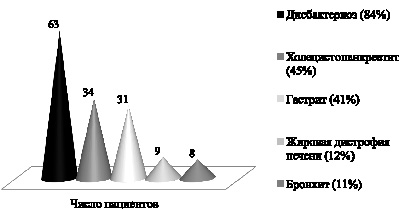
Рис. 3. Наличие сопутствующих заболеваний у пациентов с атопическим дерматитом
При этом холецистопанкреатит, гастрит и жировая дистрофия печени практически в 90 % случаях встречаются вместе с дисбактериозом, а бронхит как сопутствующее заболевание встречается только у больных, не имеющих в своём анамнезе дисбактериоза.
В результате анализа клинических образцов крови у всех пациентов наблюдалось уменьшение уровня гемоглобина: у мужчин (25 %) – 100–120 г/л
(N = 130–160 г/л), у женщин (75 %) –
80–110 г/л (N = 120–140 г/л).
Снижение уровня гемоглобина в крови пациентов с АД обусловлено нарушением всасывания железа в желудочно-кишечном тракте. Этот дисбаланс может быть вызван наличием дисбактериоза.
В результате анализа характера нарушений микробиоты ЖКТ выявлены количественные и качественные отклонения по следующим показателям – (рис. 4) (номер пункта соответствует числу на диаграмме):
1) увеличение количества кишечной палочки, слабо ферментирующей лактозу
(75–100 %, N = ≤ 10 %) – у 5 пациен-
тов (6 %);
2) отсутствие неферментирующих бактерий (N = ≤ 104) – у 9 пациентов (11 %);
3) отсутствие других условно-патогенных энтеробактерий (N = ≤ 104) – у 19 пациентов (24 %);
4) отсутствие стафилококков (эпидермальные, сапрофитные) (N = ≤104) – у 23 пациентов (29 %);
5) отсутствие дрожжеподобных грибов рода Candida (N = ≤ 104) – у 29 пациентов (36 %);
6) у 27 пациентов (36) отсутствие энтерококков (N = 105–108) – 4 %);
7) отсутствие бифидобактерий, клостридии у 42 пациентов (53 %);
8) отсутствие лактобактерий (N = 107–108), бифидобактерий (N = 108–1010), клостридии (N = ≤ 10–3) – у 42 пациентов (53 %);
9) отсутствие кишечной палочки, расщепляющей лактозу (N = 106–109) – у 47 пациентов (59 %).
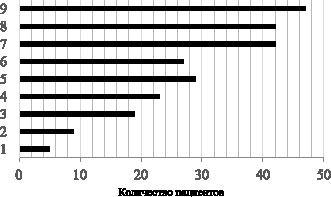
Рис. 4. Характер нарушений микробиоты ЖКТ у пациентов с атопическим дерматитом
Нарушения в составе микроценоза ЖКТ приводят к нарушениям пищеварительного барьера и ускоренному всасыванию антигенов, что приводит к реализации наследственной предрасположенности к аллергическим заболеваниям.
В результате проведенных исследований выявлена взаимосвязь нарушений количественного и качественного состава нормальной микрофлоры кишечника с наличием клинических проявлений атопического дерматита. У 92 % больных дисбактериозом были выявлены характерные для атопического дерматита клинические симптомы: зуд, локальное покраснение участков кожи, высыпания в области лица (лоб, область вокруг рта, около глаз), кожи шеи, груди, спины, сгибательных поверхностях конечностей, паховых складок, ягодиц. Характер выраженности различных симптомов АД находился в корреляционной зависимости от клинической формы дисбактериоза.
Среди пациентов с атопическим дерматитом выявлены следующие виды дисбактериозов: компенсированный (латентный), при котором отсутствуют клинические симптомы нарушения микрофлоры в кишечнике – у 14 пациентов (17 %), субкомпенсированный, характеризующийся появлением локальных воспалительных очагов – у 66 пациентов (83 %). У пациентов с АД в основном наблюдались признаки слабо выраженного варианта субкомпенсированной формы дизбактериоза – 85 %, выраженный вариант течения наблюдался в 15 % случаев. Среди пациентов с АД отсутствовал сильно выраженный вариант субкомпенсированной формы дизбактериоза и декомпенсированные формы дисбактериоза, характеризующихся генерализацией воспалительного процесса и образованием метастатических очагов в различных паренхиматозных органах.
Для амбулаторного и стационарного лечения больных с атопическим дерматитом в 100 % случаев применялась комплексная терапия, направленная на купирование аллергического воспаления кожи и сохранение длительной ремиссии, которая включала в себя диетотерапию, детоксицирующие препараты (тиосульфат натрия 30 %), антиконгестанты (натрия хлорид 0,9 %), антигистаминные препараты (эриус, димедрол 1 %, фенкарол), глюкокортикоиды для местного применения (элоком, акридерм ).
Выводы
Таким образом, в структуре заболеваемости атопическим дерматитом преобладают лица женского пола в возрасте от 16 до 30 лет.
Для пациентов с атопическим дерматитом характерна сезонная динамика клинических манифестаций с подъемом заболеваемости в весенний период.
В реализации наследственной предрасположенности к формированию атопического дерматита ведущая роль принадлежит различным патологиям ЖКТ, особенно нарушениям микробиоты в субкомпенсированной форме со слабовыраженными клиническими признаками.
Рецензенты:Микуляк Н.И., д.м.н., зав. кафедрой «Физиология человека», ФГБОУ ВПО «Пензенский государственный университет», г. Пенза;
Рахматуллов Ф.К., д.м.н., профессор, зав. кафедрой «Внутренние болезни», ФГБОУ ВПО «Пензенский государственный университет», г. Пенза.
Работа поступила в редакцию 06.11.2014.



