Scientific journal
Fundamental research
ISSN 1812-7339
"Перечень" ВАК
ИФ РИНЦ = 1,798
HLA-ASSOCIATIONS AT HEAVY CURRENT ATOPIC DERMATITIS AND ATOPIC BRONCHIAL ASTHMA AT CHILDREN
При атопии отмечается генетически обусловленная способность организма к повышенной продукции общего IgE и специфических IgE-антител в ответ на действие аллергенов окружающей среды. В настоящее время развитие самых распространённых аллергических заболеваний у детей (атопический дерматит и атопическая бронхиальная астма) рассматривается с позиции полигенного аддитивного наследования. При этом предполагается наличие главных генов, детерминирующих поражение кожных структур (при атопическом дерматите) и слизистой оболочки бронхов (при атопической бронхиальной астме), а также ряда дополнительных генов. Данные литературы свидетельствуют о том, что больных атопическим дерматитом и больных атопической бронхиальной астмой отмечается повышенная частота встречаемости определённых антигенов главного комплекса гистосовместимости [1, 2]; однако в этих исследованиях не учитывалась тяжесть течения указанных заболеваний. В этой связи мы поставили перед собой цель изучить особенности распределения антигенов главного комплекса гистосовместимости I и II классов у детей с тяжелым течением атопического дерматита и тяжёлым течением атопической бронхиальной астмы.
Материал и методы исследования
Под наблюдением находилось 76 детей русской национальности в возрасте от 8 месяцев до 2 лет (47 мальчиков и 29 девочек) с тяжёлым течением распространённого атопического дерматита и 26 детей русской национальности в возрасте 7-14 лет (15 мальчиков и 11 девочек) с тяжёлым течением атопической бронхиальной астмы. У всех наблюдаемых больных были выявлены признаки поливалентной сенсибилизации организма. Уровень общего IgE в сыворотке крови у больных атопическим дерматитом составлял 463±60 МЕ/мл (у практически здоровых детей этой возрастной группы он был равен 94±26 МЕ/мл), а у больных атопической бронхиальной астмой - 1512±218 МЕ/мл (у практически здоровых детей соответствующей возрастной группы он был равен 164±41 МЕ/мл).
Типирование лимфоцитов по антигенам HLA-комплекса I класса выполнялось у больных атопическим дерматитом и больных атопической бронхиальной астмой в стандартном микролимфоцитотоксическом тесте с помощью гистотипирующих панелей ЗАО «Гисанс» (г. Санкт-Петербург), которые позволяют идентифицировать 15 антигенов локуса А и 32 антигена локуса В. Молекулярное типирование HLA-антигенов локусов DRB1 и DQB1 проводилось у больных атопическим дерматитом и больных атопической бронхиальной астмой методом полимеразной цепной реакции с набором сиквенс-праймеров (НПФ «ДНК-технология», г. Москва), который включает в себя серию амплификаций различных участков HLA-генов II класса и позволяет выявлять 14 аллелей гена DRB1, 12 аллелей и групп аллелей гена DQB1.
Расчёт иммуногенетических параметров у больных атопическим дерматитом и больных атопической бронхиальной астмой осуществляли с помощью формул, принятых в популяционной статистике. Частоту встречаемости изучавшихся антигенов определяли как процентное отношение индивидов, несущих антиген, к общему числу обследованных в группе [3]. Для установления существенности различий в характере распределения антигенов в сравниваемых группах определяли критерий согласия (χ2) с поправкой на непрерывность вариаций; с помощью специальных математических формул χ2 переводили в коэффициент достоверности различий (р). Для определения степени ассоциации атопического дерматита и атопической бронхиальной астмы с иммуногенетическими параметрами вычисляли критерий относительного риска (RR); при нулевом значении одного из составляющих величину RR рассчитывали по формуле Haldane J. Принято считать, что при RR равном 2,0 и больше существует положительная ассоциация с заболеванием (предрасположенность к развитию болезни), тогда как значения RR меньше 1,0 указывают на определённую резистентность индивида к данной патологии. Вместе с тем, у больных атопическим дерматитом и больных атопической бронхиальной астмой рассчитывали этиологическую фракцию (EF), характеризующую силу положительной HLA-ассоциации, и превентивную фракцию (PF), характеризующую силу отрицательной HLA-ассоциации [4].
Математическую обработку результатов HLA-типирования у больных атопическим дерматитом и больных атопической бронхиальной астмой выполняли не персональном компьютере с использованием специальной программы, составленной сотрудниками лаборатории иммуногематологии Кировского НИИ гематологии и переливания крови на основании указанных выше формул. Контрольную группу составили 153 практически здоровых ребёнка русской национальности, проживающих в г. Кирове и Кировской области.
Результаты и их обсуждение
В ходе иммуногенетических исследований были установлены HLA-антигены, с которыми ассоциировался высокий относительный риск развития атопического дерматита и атопической бронхиальной астмы у детей (таблица 1).
Таблица 1. HLA-ассоциации у детей с тяжёлым течением атопического дерматита (АД) и атопической бронхиальной астмы (БА)
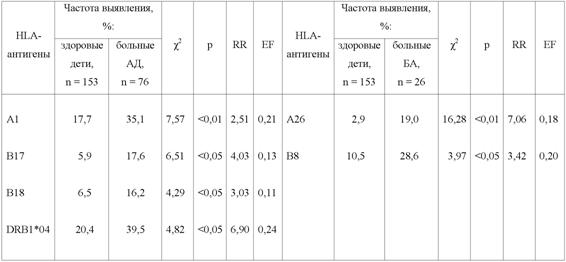
Исследования показали, что у наблюдаемых детей с атопическим дерматитом констатировалось значительное повышение частоты встречаемости антигенов главного комплекса гистосовместимости I класса HLA-A1, HLA-B17, HLA-B18 и антигена главного комплекса гистосовместимости II класса HLA-DRB1*04 (таблица). Представительство указанных HLA-антигенов ассоциировалось с повышением относительного риска развития тяжёлого распространённого атопического дерматита (RR = 2,51-4,03).
У наблюдаемых детей с атопической бронхиальной астмой отмечалась высокая частота встречаемости антигенов главного комплекса гистосовместимости I класса HLA-A26 и HLA-B8 (таблица). Представительство этих HLA-антигенов ассоциировалось с повышением относительного риска развития тяжёлой атопической бронхиальной астмы (RR = 3,42-7,06).
Результаты исследований свидетельствуют о том, что у детей при тяжёлом течении атопического дерматита и тяжёлом течении атопической бронхиальной астмы констатируется ассоциативная связь с определёнными антигенами главного комплекса гистосовместимости.
Выводы
- Для выявления детей, предрасположенных к тяжёлому течению атопического дерматита и тяжёлому течению атопической бронхиальной астмы, рекомендуется использовать идентификацию антигенов главного комплекса гистосовместимости I и II классов.
- Представительство у детей HLA-антигенов А1, В17, В18 и DRB1*04 ассоциируется с повышением относительного риска развития тяжёлого атопического дерматита (в 2,51-4,03 раза), тогда как представительство HLA-антигенов А26 и В8 ассоциируется с повышением относительного риска развития тяжёлой атопической бронхиальной астмы (в 3,42-7,06 раза).
СПИСОК ЛИТЕРАТУРЫ:
- Балаболкин И.И. Атопический дерматит / И.И. Балаболкин, В.Н. Гребенюк, А.В. Кудрявцева, Л.Д. Ксензова, С.Г. Макарова: Детская аллергология. Руководство для врачей (под ред. А.А. Баранова, И.И. Балаболкина). - М., 2006. - С. 424 - 485.
- Балаболкин И.И. Бронхиальная астма / И.И. Балаболкин, А.В. Ляпунов, И.В. Рылеева, Н.В. Юхтина, Л.С. Намазова, О.Ф. Лукина, И.А. Ларькова, Е.С. Тюменцева: Детская аллергология. Руководство для врачей (под ред. А.А. Баранова, И.И. Балаболкина). - М., 2006. - С. 298 - 371.
- Зарецкая Ю.М. Клиническая иммуногенетика / Ю.М. Зарецкая. - М.: Медицина. - 208 с.
- Sweigaard A. HLA and disease assotions: detecting the strongest assotions / A. Sweigaard, L.P. Ryder // Tussue Antigens. - 1994. - V. 43. - P. 18 - 27.
Библиографическая ссылка
Я.Ю. Иллек, Г.А. Зайцева, А.В. Галанина, Н.Г. Муратова HLA-АССОЦИАЦИИ ПРИ ТЯЖЕЛОМ ТЕЧЕНИИ АТОПИЧЕСКОГО ДЕРМАТИТА И АТОПИЧЕСКОЙ БРОНХИАЛЬНОЙ АСТМЫ У ДЕТЕЙ // Фундаментальные исследования. 2009. № 5. С. 19-21;URL: https://fundamental-research.ru/en/article/view?id=1926 (дата обращения: 11.05.2026).



