Scientific journal
Fundamental research
ISSN 1812-7339
"Перечень" ВАК
ИФ РИНЦ = 1,798
CLINICO-MORPHOLOGICAL FEATURES OF A CHRONIC INFLAMMATION OF A GENYANTRUM
В настоящее время воспаление верхнечелюстной пазухи является одной из самых распространенных ЛОР- патологий на территории РФ и за ее рубежами. Так, в России пациенты с гайморитом составляют 20-30 % среди всех госпитализированных в ЛОР- отделения, а в США, согласно данным Национального центра по статистике болезней воспалительные заболевания ОНП, признаны наиболее распространенными хроническими заболеваниями среди всех нозологий [2,3,4,5].
Доля гайморита в структуре синуситов составляет 56-73 %, т. е. большую часть пациентов, и тенденции к уменьшению не наблюдается. Более того, в последнее время отмечается ежегодный прирост заболеваемости на 1,5-2,0 %, а заболеваемость хроническим синуситом за последние 8 лет увеличилась в два раза. Это обусловлено рядом обстоятельств, среди которых можно выделить нагрузку на верхние дыхательные пути в связи с неблагоприятной экологической обстановкой и загрязненностью окружающей среды, не снижающийся уровень острых респираторных вирусных инфекций и гриппа [6,8]. Кроме того, увеличение числа больных с хроническими формами гайморита может быть в определенной степени объяснено отсутствием единой лечебной тактики и как следствие высоким процентом перехода острого процесса в хронический. В связи с вышесказанным становиться актуальным исследование морфологических изменений слизистой оболочки верхнечелюстной пазухи, на фоне неадекватной терапии.
Материалы и методы
За период 2008-2009 гг. в ЛОР - клинике РГМУ на базе ГКБ № 1 им. Н. И Пирогова совместно c лабораторией клинической морфологии НИИ морфологии человека РАМН и патологоанатомическим отделением ГКБ № 31 Департамента здравоохранения г. Москвы проводилось обследование 64 пациента, страдающих хроническим гнойным гайморитом, 40 женщин и 24 мужчины в возрасте от 15 до 68 лет.
По результатам анализа анамнестических данных, установлено, что хроническим гайморитом все пациенты страдали от 3 до 6 месяцев и на догоспитальном этапе лечились консервативно антибиотиками и пункциями верхнечелюстных пазух, без положительного эффекта, либо с кратковременным положительного результатом. Что касается антибактериальной терапии, то наиболее распространенной группой антибиотиков, назначаемой врачом на догоспитальном этапе, оказались традиционные фторхинолоны (36,2 %), на втором месте - защищенные пенициллины (19 %), на третьем месте - традиционные пенициллины (16 %) (диаграмма 1).
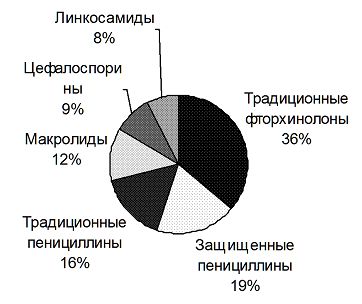
Диаграмма 1. Группы антибиотиков, назначаемых врачом на догоспитальном этапе
Кроме того, на догоспитальном этапе большая часть пациентов получала антибактериальную терапию менее 5-7 дней в дозе ниже чем средняя терапевтическая (диаграммы 2,3).
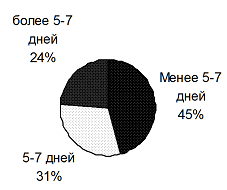
Диаграмма 2. Длительность приема антибактериального препарата пациентами на догоспитальном этапе
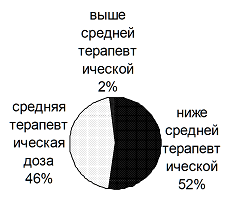
Диаграмма 3. Дозировка антибактериального препарата, принимаемого пациентом на догоспитальном этапе
Всем больным была произведена радикальная операция на верхнечелюстной пазухе в модификации Колдуэлла-Люка, с последующим проведением патоморфологического исследования слизистой оболочки. Операционный материал фиксировался в 10 % нейтральном растворе формалина. После гистологической проводки материал заливали в парафин. Срезы толщиной 4-5 мкм окрашивали гематоксилином и эозином, а также комбинированной окраской по ван Гизону.
На основании проведенного морфологического исследования операционного материала было определено, что у всех 64 пациентов в слизистой оболочке верхнечелюстной пазухи присутствовало хроническое воспаление различной степени выраженности. При этом у 16 (25 %) пациентов из них определялось обострение хронического воспаления по типу гнойного. У 38 (59,4 %) пациентов на фоне хронического воспаления, выявлен гиперпластический процесс, проявляющийся в виде полипозной дегенерации слизистой оболочки верхнечелюстной пазухи - 27 пациентов (42,2 %), у 6 пациентов (9,3 %) - кистозная трансформация слизистой оболочки, у 5 пациентов (7,8 %) - сочетание полипов и кист в слизистой оболочке верхнечелюстной пазухи. У части больных наряду с признаками хронического воспаления, в мерцательном эпителии верхнечелюстной пазухи отмечены признаки метаплазии в многослойный плоский - 5 пациентов (7,8 %), а у 5 (7,8 %) - установлены признаки дисплазии легкой и умеренной степени (табл. № 1).
Таблица 1
|
Вид хронического воспаления |
Процентное соотношение, % |
||
|
Хроническое гнойное воспаление в стадии обострения |
25 |
||
|
Хроническое воспаление с преобладанием гиперпластического процесса |
59,4 |
Полипозная дегенерация слизистой оболочки |
42,2 |
|
Кистозная трансформация слизистой оболочки |
9,3 |
||
|
Полипозная и кистозная трансформация слизистой оболочки |
7,8 |
||
|
Хроническое воспаление с метаплазией эпителия |
15,6 |
Метаплазия реснитчатого эпителия в многослойный плоский |
7,8 |
|
Дисплазия 1 ст. |
6,3 |
||
|
Дисплазия 2 ст |
1,6 |
||
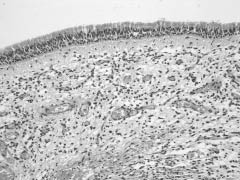
Рис. 1. Слизистая оболочка верхнечелюстной пазухи, покрытая реснитчатым эпителием с признаками хронического воспаления. Окр. гематоксилином и эозином, ув. 240
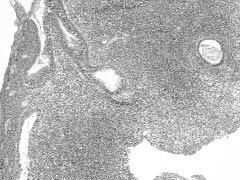
Рис. 2. Слизистая оболочка верхнечелюстной пазухи с признаками гнойного хронического воспаления. Окр. гематоксилином и эозином, ув. 240
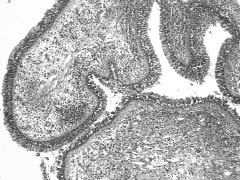
Рис. 3. Полип слизистой оболочки верхнечелюстной пазухи, покрытый реснитчатым эпителием. Окраска по ван Гизону, ув. 240
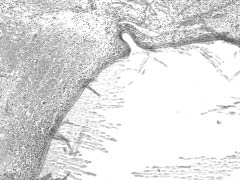
Рис. 4. Киста слизистой оболочки верхнечелюстной пазухи, выстланная уплощенным эпителием. Окр. гематоксилином и эозином, ув. 240
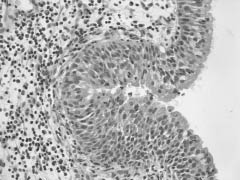
Рис. 5. Слизистая оболочка верхнечелюстной пазухи с признаками метаплазии эпителия по типу многослойного плоского и дисплазией 1 ст., на фоне хронического воспаления. Окр. гематоксилином и эозином, ув. 360
Помимо указанных выше морфологических изменений, более подробно обследуемых больных можно было разделить на следующие группы:
1 группа - 27 пациентов (42,2 %) - полипозная трансформация слизистой в стадии выраженного воспаления в гистологических срезах наблюдались полипы, покрытые реснитчатым эпителием, с обильной воспалительной инфильтрацией в клеточном составе, которой преобладали эозинофильные нейтрофилы, плазматические клетки, а также наблюдалось умеренное полнокровие и отек (рис. 3).
2 группа - 6 пациентов (9,3 %) - на фоне длительно существующего хронического воспаления наблюдаются кисты, выстланные уплощенным реснитчатым эпителием, местами без эпителиальной выстилки (рис. 4).
3 группа - 5 пациентов (7,8 %) - хроническое воспаление слизистой оболочки гайморовой пазухи с наличием одновременно кистозной и полипозной трансформации слизистой оболочки. При этом наблюдаются очаги грануляционной ткани разной степени зрелости и очаги склероза.
4 группа - 16 пациентов (25 %) - хроническое воспаление слизистой оболочке в стадии гнойного обострения различной степени выраженности без гиперпластического процесса (рис. 1,2).
5 группа - 5 человек (7,8 %) - хроническое воспаление слизистой оболочки верхнечелюстной пазухи с очаговой метаплазией эпителия. Наблюдались кусочки слизистой оболочки, покрытые реснитчатым эпителием с выраженным хроническим воспалением, с наличием большого числа желез, очагов склероза, а также очагов метаплазии реснитчатого эпителия в многослойный плоский (рис. 5).
6 группа - 5 пациентов (7,8 %) - хроническое воспаление слизистой оболочки, частично покрытой многорядным реснитчатым эпителием с участками метаплазии по типу многослойного плоского с дисплазией 1 ст. или 2 ст., единичными фигурами митозов и диапедезом лейкоцитов (рис. 5).
Обсуждение и выводы
Обсуждая результаты проведенного исследования, следует отметить, что у больных с длительно существующим хроническим воспалением верхнечелюстной пазухи (от 3-до 6 месяцев), при отсутствии качественной антибактериальной терапии приводит к развитию гиперегенераторных (гиперпластических) процессов, в нашем исследовании наблюдалось у более половины пациентов 59,4 % и характеризовалось продуктивными изменениями слизистой оболочки. Хроническое воспаление приводит к формированию грануляционной ткани, а затем соединительной в строме слизистой оболочки [7].
Помимо этого при хроническом воспалении слизистая может подвергаться метаплазии, заключающейся в замещении одного типа зрелых клеток другими, когда эпителий теряет органотипическую функцию, сохраняя гистотипическую. В свою очередь длительно существующие метапластические изменения переходят в диспластический процесс, который характеризуется контролируемым обратимым нарушением дифференцировки эпителия в результате пролиферации камбиальных элементов, утратой полярности и нарушением гистоструктуры [1]. В нашем исследовании такая группа больных составила 15,6 %.
Следует также обратить внимание на то, что в обследованной группе больных не соблюдалась доза, длительность и кратность приема антибактериального препарата, поэтому важно тщательно разъяснять пациентам необходимость полного курса антибактериальной терапии до исчезновения клинической симптоматики и недопустимости самостоятельной отмены препарата при наступлении улучшения общего состояния.
В итоге, нерациональность проводимой консервативной терапии привела к выраженным патоморфологическим изменениям слизистой оболочки верхнечелюстной пазухи, таким как: полипозная дегенерация, склероз, метаплазия и дисплазия эпителия. Патологическое изменение нормальной гистологической структуры мерцательного эпителия верхнечелюстной пазухи, в результате длительно существующего хронического воспаления влечет за собой нарушение мукоцилиарного клиренса эпителия и блокирует нормальную дренажную функцию пазухи. Такого рода трансформация эпителиальной ткани не поддается консервативному лечению и требует радикального хирургического вмешательства. Поэтому выбор правильной тактики лечения, а также подбор качественной антибактериальной терапии, является залогом адекватного лечения воспалительного процесса, что позволяет не допустить его стойкой хронизации.
СПИСОК ЛИТЕРАТУРЫ
- Краевский Н. А., Смольянников А. В., Саркисов Д. С. //Патологоанатомическая диагностика опухолей человека. 1993. С. 63,66.
- Николаев М. П. // Современные методы медикаментозного и хирургического лечения ринита и полипозного риносинусита (методические рекомендации). 2000. С. 12.
- Пальчун В. Т., Кунельская Н. Л., Кислова Н. М. //Вестник оториноларингологии. 1998.№ 3. С. 4-12.
- Пискунов С. З. // Российская ринология 1993 № 1. С. 19-39.
- Пискунов С. З., Пискунов Г. З. // Клиническая ринология. 2002. С. 39.
- Плужников М. С., Лопотко А. И. // Российская ринология 1995.№ 3. С. 42-47.
- Серов В. В., Пауков В. С. //Воспаление. 1995. С. 213,218.
- Тулебаев Р. К., Джандаев С. Ж., Папулова Н. М. //Острые и хронические синуситы. 2004. С. 84.
Библиографическая ссылка
Пальчун В. Т., Михалева Л. М., Гуров А. В., Мужичкова А. В. КЛИНИКО-МОРФОЛОГИЧЕСКИЕ ОСОБЕННОСТИ ХРОНИЧЕСКОГО ВОСПАЛЕНИЯ ВЕРХНЕЧЕЛЮСТНОЙ ПАЗУХИ // Фундаментальные исследования. 2010. № 7. С. 42-49;URL: https://fundamental-research.ru/en/article/view?id=8969 (дата обращения: 11.05.2026).



