Scientific journal
Fundamental research
ISSN 1812-7339
"Перечень" ВАК
ИФ РИНЦ = 1,798
ANTIRETROVIRAL THERAPY AS A METHOD OF PREVENTION MOTHER-TO-CHILD TRANSMISSION OF HIV
Ситуация по ВИЧ-инфекции в мире остается сложной, поскольку ежедневно заражается 7–12 тысяч человек, причем большинство из них находятся в репродуктивном возрасте (15–40 лет) [6]. Существующая статистика объясняет возрастающее внимание к ВИЧ-инфицированным беременным. В настоящее время проблема профилактики передачи ВИЧ-инфекции от матери ребенку в РФ является наиболее важной и имеет как медицинское, так и государственное значение, поскольку сохраняется тенденция роста частоты ВИЧ-инфицированных беременных [1, 6].
Известно, что ВИЧ-инфекция может передаваться от матери ребенку внутриутробно, интранатально или при грудном вскармливании, причем степень риска инфицирования новорожденного тесно связана с состоянием матери, акушерскими ситуациями, а также с проблемами медикаментозной профилактики [2]. Вероятность передачи ВИЧ от матери ребенку без проведения профилактических мероприятий варьирует от 20 до 40 %. Существует мнение, что оперативный путь родоразрешения на фоне проведения антиретровирусной (АРВ) профилактики позволяет снизить риск инфицирования новорожденного до 1–2 % даже на поздних стадиях ВИЧ-инфекции [5]. В то же время, по данным многоцентровых исследований, проведенных в США и Европе, при выполнении кесарева сечения на фоне химиопрофилактики частота передачи ВИЧ составила 2 %, без химиопрофилактики 10 %, при родах через естественные родовые пути – 7 и 19 % соответственно [6].
Таким образом, профилактика вертикальной трансмиссии ВИЧ-инфекции направлена на снижение вирусной нагрузки в крови матери до неопределяемого уровня (во время беременности и родов) и предотвращение инфицирования новорожденного в результате контакта с биологическими жидкостями матери (во время и после родов – кровь, вагинальное отделяемое, грудное молоко) [4, 5].
Цель работы – изучить эффективность АРВ-терапии как метода профилактики вертикальной передачи ВИЧ-инфекции.
Материалы и методы исследования
Работа выполнена на базах перинатального центра ГУЗ «Саратовская городская клиническая больница № 8» и ГУЗ «Саратовский областной центр по профилактике и борьбе со СПИДом и инфекционными заболеваниями». Проведен ретроспективный анализ историй родов ВИЧ-инфицированных пациенток с 2012 по 2014 гг. Основную группу составили ВИЧ-инфицированные беременные, которым проводилась АРВ-профилактика (n = 137). В группу сравнения вошли ВИЧ-инфицированные женщины, не получающие специфической терапии (n = 28). У данной группы пациенток профилактика не проводилась в связи с отсутствием динамического наблюдения беременных в условиях женской консультации и отказом женщин ввиду низкой социальной адаптации (алкоголизм, наркомания, беспорядочные половые связи). Контрольную группу представили здоровые беременные с отрицательным результатом обследования на ВИЧ-инфекцию (n = 50).
Обследование беременных проводилось согласно приказу № 572н. Для диагностики ВИЧ-инфекции у детей в возрасте до 12 месяцев, рожденных ВИЧ-инфицированными матерями, использовались методы, направленные на выявление генетического материала ВИЧ (провирусной ДНК или РНК). Получение положительных результатов обследования на прДНК ВИЧ или РНК ВИЧ в двух отдельно взятых образцах крови у ребенка старше одного месяца являлось лабораторным подтверждением диагноза ВИЧ-инфекции. Получение двух отрицательных результатов обследования на ДНК ВИЧ или РНК ВИЧ в возрасте 1–2 месяцев и 4–6 месяцев (при отсутствии грудного вскармливания) свидетельствовало об отсутствии у ребенка ВИЧ-инфекции, однако снятие ребенка с диспансерного учета по поводу интранатального и перинатального контакта по ВИЧ-инфекции производилось в возрасте старше 1 года [5].
Результаты исследования и их обсуждение
Все обследованные женщины находились в активном чадородном возрасте. Средний возраст пациенток основной группы составил 28,3 ± 10,5 лет, в группе сравнения – 27,5 ± 11,4 лет и в контрольной группе – 25,6 ± 13,2 лет. Длительность заболевания ВИЧ-инфекции в среднем составила 4,5 ± 2,1 года.
По нашим данным, отчетливо прослеживается динамика роста числа ВИЧ- инфицированных беременных: от 37 беременных в 2012 г. до 60 – в 2013 г. и 68 беременных в 2014 г. (рис. 1).
Среди осложнений настоящей беременности у пациенток основной группы и группы сравнения наиболее часто встречались хроническая гипоксия плода (ХГП), анемия, угроза прерывания беременности (УПБ), гестационная артериальная гипертензия (гестационная АГ), синдром задержки роста плода (СЗРП) (табл. 1).
В большинстве наблюдений в исследуемых группах женщин беременность завершилась срочными родами (табл. 2). При этом следует отметить, что при сочетании беременности и ВИЧ-инфекции частота преждевременных родов увеличивалась в 7 раз.
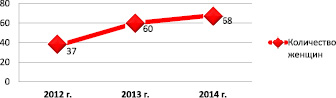
Рис. 1. Динамика ВИЧ-инфицированных беременных с 2012 по 2014 гг.
Таблица 1
Осложнения беременности в исследуемых группах беременных
|
Изучаемый показатель |
Основная группа |
Группа сравнения |
Контрольная группа |
|||
|
n |
% |
n |
% |
n |
% |
|
|
ХГП |
66 |
48,2 |
15 |
53,5 |
3 |
6,0 |
|
Анемия |
37 |
27,0 |
8 |
28,6 |
9 |
18,0 |
|
УПБ |
34 |
24,8 |
8 |
28,6 |
5 |
10,0 |
|
Гестационная АГ |
27 |
19,7 |
6 |
21,4 |
4 |
8,0 |
|
СЗРП |
8 |
5,8 |
2 |
7,1 |
1 |
2,0 |
Таблица 2
Сроки родоразрешения в исследуемых группах пациенток
|
Сроки родоразрешения |
Основная группа |
Группа сравнения |
Контрольная группа |
|||
|
n |
% |
n |
% |
n |
% |
|
|
Срочные роды |
99 |
72,3 |
20 |
71,1 |
48 |
96,0 |
|
Преждевременные роды |
38 |
27,7 |
8 |
28,6 |
2 |
4,0 |
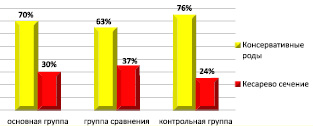
Рис. 2. Способы родоразрешения беременных в группах
Согласно директивным документам, беременность у ВИЧ-инфицированных целесообразно завершать путем операции кесарева сечения, что является в известной степени мерой профилактики ВИЧ-инфекции у новорожденного, т.к. исключается опасный фактор инфицирования при прохождении через естественные родовые пути [3, 5]. В то же время выбор способа родоразрешения может зависеть от вирусной нагрузки перед родами. При выявлении 1000 копий/мл или при неизвестной вирусной нагрузке перед родами целесообразно выполнение плановой операции кесарева сечения (при наличии ретровира). При родах через естественные родовые пути рекомендуется сокращать безводный промежуток до 4–6 часов [5].
Результаты нашего исследования показали, что у значительного количества ВИЧ-инфицированных женщин беременность завершилась родами через естественные родовые пути, в связи с поздним поступлением в стационар или ввиду низкой вирусной нагрузки перед родами. Соотношение способов родоразрешения в наблюдаемых группах представлено на рис. 2.
Медикаментозная профилактика передачи ВИЧ-инфекции (химиопрофилактика) в основной группе заключалась в назначении АРВ-препаратов беременным и новорожденным. АРВ-препараты назначали пациенткам с 26–28-й недели беременности (если у женщин не было показаний для назначения постоянной АРВ-терапии), во время родов и ребенку после рождения. Для профилактики передачи ВИЧ-инфекции использовали различные схемы из антиретровирусных препаратов (рис. 3). В процессе химиопрофилактики осуществлялся комплексный контроль эффективности и безопасности терапии по стандартной схеме.
Химиопрофилактика назначалась также всем детям, рожденным от инфицированных ВИЧ матерей, с первых часов жизни, но не позднее 72 часов после родов. Выбор схемы антиретровирусной профилактики у ребенка определялся полнотой проведения и качеством химиопрофилактики у матери во время беременности. Схема включала 1 или 2 препарата (рис. 4).
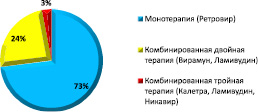
Рис. 3. Варианты АРВ-профилактики у пациенток основной группы
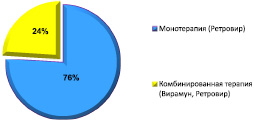
Рис. 4. Варианты АРВ-терапии у новорожденных от ВИЧ-инфицированных матерей
Анализ обследования детей, рожденных за период 2012–2013 гг., позволил выявить ВИЧ-инфекцию только у 3-х детей, рожденных от матерей, не получавших АРВ-профилактику (группа сравнения), что составляет 18,7 % от общего количества новорожденных за 2-летний период и 10,7 % от всех рожденных в этой группе женщин за 3 года наблюдения. Следует подчеркнуть, что в группе сравнения ВИЧ-инфекция диагностирована у 2-х детей, рожденных путем операции кесарева сечения, и у одного ребенка, рожденного через естественные родовые пути. По данным за 2014 год ВИЧ-инфекция не была диагностирована ни у одного ребенка в обеих группах.
Заключение
Проведенный анализ показал, что у ВИЧ-инфицированных женщин в сравнении со здоровыми беременными достоверно чаще отмечаются такие осложнения гестации, как хроническая гипоксия плода, анемия, угроза прерывания беременности, гестационная артериальная гипертензия, синдром задержки роста плода. Кроме того, при сочетании беременности и ВИЧ-инфекции частота преждевременных родов увеличивается в 7 раз.
Тактика родоразрешения у ВИЧ-инфицированных пациенток должна строго соответствовать директивным документам и протоколу ведения и родоразрешения ВИЧ-инфицированных беременных. Такой подход к проблеме позволяет существенно снизить вертикальную трансмиссию ВИЧ-инфекции. Однако проведение адекватной АРВ-профилактики, даже при родоразрешении через естественные родовые пути, позволяет снизить риск рождения ВИЧ-позитивных детей до нуля. В то же время отсутствие специфической терапии, несмотря на оперативный путь родоразрешения, увеличивает частоту вертикальной трансмиссии ВИЧ-инфекции до 18,7 %.
Необходимо также отметить, что операция кесарева сечения при наличии ВИЧ-инфекции у пациентки может способствовать увеличению риска патологической кровопотери, гнойно-септических осложнений в послеродовом периоде. А своевременное проведение АРВ-терапии позволяет добиться значительного снижения вирусной нагрузки накануне родов, что обеспечивает предотвращение вертикальной передачи независимо от способа родоразрешения.
Рецензенты:Рогожина И.Е., д.м.н., профессор, заведующая кафедрой акушерства и гинекологии ФПК и ППС, ГБОУ ВПО «Саратовский государственный медицинский университет им. В.И. Разумовского» Минздрава России, г. Саратов;
Глухова Т.Н., д.м.н., профессор кафедры акушерства и гинекологии ФПК и ППС, ГБОУ ВПО «Саратовский государственный медицинский университет им. В.И. Разумовского» Минздрава России, г. Саратов.
Библиографическая ссылка
Хворостухина Н.Ф., Минасян А.М., Софьина А.В., Шляхова И.Ю., Яценко Д.С. АНТИРЕТРОВИРУСНАЯ ТЕРАПИЯ КАК МЕТОД ПРОФИЛАКТИКИ ВЕРТИКАЛЬНОЙ ТРАНСМИССИИ ВИЧ-ИНФЕКЦИИ ОТ МАТЕРИ РЕБЕНКУ // Фундаментальные исследования. 2015. № 1-9. С. 1962-1965;URL: https://fundamental-research.ru/en/article/view?id=38461 (дата обращения: 17.05.2026).



