Scientific journal
Fundamental research
ISSN 1812-7339
"Перечень" ВАК
ИФ РИНЦ = 1,798
PREVALENCE OF BIOLOGICAL RISK FACTORS OF CHRONIC NONCOMMUNICABLE DISEASES AND ALARM AND DEPRESSION IN THEIR INTERCONNECTION WITH LEVEL OF LEPTIN AMONG STUDENTS
Проблема охраны здоровья студенческой молодежи является одной из наиболее трудных и приоритетных задач на всех этапах развития общества. Особый социальный статус, специфические условия трудовой деятельности, быта и образа жизни студентов отличают их от всех других категорий населения и делают эту группу чрезвычайно уязвимой в социальном плане, подверженной воздействию негативных факторов общественной жизни [4]. В данной популяции наиболее значимое влияние оказывают факторы риска (ФР) хронических неинфекционных заболеваний (ХНИЗ), такие как экзогенно-конституциональное и абдоминальное ожирение, повышенное артериальное давление (АД), дислипидемия (ДЛП) [8]. По данным ВОЗ, избыточный вес имеют 35 % людей в возрасте старше 20 лет, а 11 % населения планеты страдают от ожирения [10, 15]. Белой жировой тканью секретируется пептидный гормон «лептин», участвующий в регуляции пищевого поведения и энергообмена. Установлена связь лептина с развитием, ростом и разрывом атеросклеротической бляшки [12]. Высокий уровень лептина сопровождается эндотелиальной дисфункцией, является предиктором метаболического синдрома, острых сердечно-сосудистых заболеваний [9]. Эндотелиальная дисфункция, т.е. уменьшение дилатации сосудов и нарастание вазоконстрикции в ответ на вазорасширяющие вещества, в свою очередь, является причиной таких патологических состояний, как сахарный диабет (СД) 2-го типа, гипертоническая болезнь (ГБ), атеросклероз, сердечная недостаточность [3]. Депрессии вносят существенный вклад в увеличение заболеваемости, снижение трудоспособности социально активной части населения [7]. Доказана связь синдрома тревоги и депрессии с развитием сердечно-сосудистых заболеваний. В исследовании INTERHEART (2004) депрессия и психосоциальный стресс были признаны третьими по значимости среди 9 независимых факторов риска ХНИЗ [8].
Поскольку патологическое действие всех вышеперечисленных ФР, а также формирование ХНИЗ начинается в подростковом и молодом возрасте, представляет интерес изучение распространенности этих ФР среди молодежи, особенно студенческой. Отдельную социальную группу образуют студенты медицинского вуза. В процессе обучения к ним предъявляются наиболее высокие требования в сравнении со студентами других вузов (больший период обучения, большее количество информации) [1]. Кроме того, данная популяция студенческой молодежи наименее изучена.
Цель ‒ оценить взаимосвязь биологических факторов риска ХНИЗ, тревожно-депрессивной симптоматики с уровнем лептина сыворотки крови среди студентов Южно-Уральского государственного медицинского университета (ЮУГМУ).
Материалы и методы исследования
Проведено сплошное эпидемиологическое обследование студентов 6 курса ЮУГМУ с декабря 2012 по апрель 2013 года. Обследовано 396 студентов (мужчин – 27,3 %, женщин – 72,7 %), что составило 85,6 % от списочного состава на 1 декабря 2012 года. Средний возраст студентов 6 курса – 23,0 года (σ = ± 1,3). Оценка факторов риска хронических неинфекционных заболеваний проводилась по опроснику CINDI, ВОЗ [6]. Анкетные данные также включали пол, возраст, семейное положение, средний балл успеваемости. Проводилось измерение роста, веса, окружности талии, расчет индекса массы тела (ИМТ) Кетле (кг/м2). Оценка ИМТ и окружности талии проводилась согласно рекомендациям ВОЗ [14]. ИМТ менее 18,5 кг/м2 расценивался как дефицит массы тела, 18,5–24,9 кг/м2 – нормальный индекс массы тела, 25,0–29,9 кг/м2 – избыточная масса тела, 30,0–34,9 кг/м2 – ожирение I степени, 35,0–39,9 кг/м2 – ожирение II степени, более 40,0 кг/м2 – ожирение III степени. Абдоминальным ожирением считалась окружность талии у мужчин ≥ 94 см, у женщин – ≥ 80 см [5]. АД измеряли в положении обследуемого сидя, трижды на обеих руках. АД определяли с точностью до 2 мм рт.ст. и брали наименьшее из измерений. Наличие АГ оценивали в соответствии с российскими рекомендациями по диагностике и лечению артериальной гипертензии [2]. Диагноз АГ ставили при наличии повышенного систолического АД (САД) ≥ 140 мм рт.ст. и\или диастолического АД (ДАД) ≥ 90 мм рт.ст., либо при условии приема пациентами гипотензивных препаратов при нормальном АД в течение последних двух недель.
Уровень тревоги и депрессии оценивался согласно госпитальной шкале тревоги и депрессии HADS [13]. Шкала составлена из 14 утверждений, обслуживающих 2 подшкалы: «тревога» и «депрессия». При интерпретации результатов учитывался суммарный показатель по каждой подшкале, при этом выделялись 3 области его значений: 0–7 – норма (отсутствие достоверно выраженных симптомов тревоги и депрессии), 8–10 – субклинически выраженная тревога или депрессия, 11 и выше – клинически выраженная тревога или депрессия.
Показатели липидного спектра были изучены у 216 студентов 6 курса, забор крови производили натощак через 14 часов голодания. Уровни общего холестерина (ОХС), триглицеридов (ТГ), холестерина липопротеидов высокой плотности (ХС ЛПВП) в сыворотке крови определяли энзиматическим колориметрическим методом (наборы реагентов фирмы «ОЛЬВЕКС Диагностикум», Россия) на биохимическом полуавтоматическом анализаторе «Stat Fax 1904+» (США). Уровень холестерина липопротеидов низкой плотности (ХС ЛПНП) вычисляли по формуле Фридвальда. Анализ липидограммы проводился согласно Российским рекомендациям по диагностике и коррекции нарушений липидного обмена с целью профилактики и лечения атеросклероза (2012): учитывая, что среди участников исследования не было лиц без факторов риска ХНИЗ, за норму приняты показатели: ОХС < 5,0 ммоль/л, ХС ЛПНП < 3,0 ммоль/л, ХС ЛПВП ≥ 1,0 ммоль/л для мужчин и ≥ 1,2 ммоль/л у женщин, ТГ ≤ 1,7 ммоль/л, коэффициент атерогенности (КА) < 4. При отклонении от нормы любого из вышеуказанных параметров использовался термин ДЛП.
Проводилась оценка эндотелиальной функции по содержанию конечных метаболитов NO в сыворотке крови. В сыворотке крови определяли уровень конечных метаболитов NO – нитритов (NO2–) и нитратов (NO3–) с последующим расчетом их суммы (NOсум) по методике Н.Л. Емченко [3]. За норму приняты показатели: NOсум 18,56 ± 0,81 мкмоль/л, NO2– – 3,3 ± 0,18 мкмоль/л, NO3– – 15,26 ± 1,15 мкмоль/л.
Уровень лептина в сыворотке крови определяли методом твердофазного иммуноферментного анализа согласно рекомендациям фирмы-производителя набора реагентов (DBC, Канада). Исследование выполнено на комбинированном автоматическом биохимическом и иммуноферментном анализаторе «Analette Biochem» (НТI, США). Ожидаемые референсные значения: для женщин – 7,4 ± 3,7 нг/мл, для мужчин – 3,8 ± 1,8 нг/мл. При уровне лептина в пределах указанных значений использовался термин эулептинемия, при значении выше 11,1 нг/мл для женщин и выше 5,6 нг/мл для мужчин – гиперлептинемия, при уровне лептина ниже 3,7 нг/мл для женщин и ниже 2,0 нг/мл для мужчин – гиполептинемия.
Статистический анализ материала проводился с помощью программы SPSS версия 20.0, электронных таблиц Microsoft Office Excel. Для оценки достоверности различий использовался критерий Манна ‒ Уитни и тест c2, для выявления корреляции – коэффициент Спирмена. Полученные в процессе исследования результаты представлены в виде M ± σ, P ± mp %. Различия считали достоверными при p < 0,05.
Результаты исследования и их обсуждение
Распространенность гиперлептинемии в исследованной популяции составила 49,0 ± 5,0 % (среди мужчин – 47,6 ± 9,1 %, среди женщин – 49,6 ± 6,0 %), частота встречаемости гиполептинемии – 22,3 ± 6,2 % (среди мужчин – 23,8 ± 10,9 %, среди женщин – 21,6 ± 7,5 %).
Распространенность основных факторов риска ХНИЗ и различия в зависимости от уровня лептина в сыворотке крови представлены в таблице.
Распространенность основных биологических факторов риска ХНИЗ и различия в зависимости от уровня лептина сыворотки крови среди студентов-медиков (P ± mp %)
|
Фактор риска |
Всего P ± mp % |
↓лептин P ± mp % (1) |
↑лептин P ± mp % (2) |
Лептин норма P ± mp % (3) |
р |
|
Дефицит массы тела |
12,9 ± 1,6 |
17,8 ± 5,7 |
6,2 ± 4,2 |
22,2 ± 5,4 |
р(1/2, 2/3) < 0,05 |
|
Предожирение |
15,3 ± 1,7 |
11,1 ± 4,7 |
29,9 ± 4,6 |
13,0 ± 4,4 |
р(1/2, 2/3) < 0,05 |
|
Ожирение I степени |
3,1 ± 0,8 |
4,4 ± 3,1 |
7,2 ± 2,6 |
1,9 ± 1,8 |
>0,05 |
|
Абдоминальное ожирение |
21,0 ± 2,9 |
8,9 ± 4,2 |
34,0 ± 4,7 |
11,1 ± 4,1 |
р(1/2, 2/3) < 0,05 |
|
АГ |
3,5 ± 0,8 |
2,2 ± 2,1 |
2,0 ± 1,4 |
1,7 ± 1,6 |
>0,05 |
|
ДЛП |
18,9 ± 2,8 |
13,3 ± 5,1 |
24,2 ± 4,3 |
15,5 ± 4,7 |
>0,05 |
|
ГХС |
14,4 ± 2,5 |
13,3 ± 5,1 |
18,2 ± 3,8 |
10,3 ± 3,9 |
>0,05 |
|
↑ ТГ |
3,5 ± 1,3 |
4,4 ± 3,1 |
4,0 ± 1,9 |
1,7 ± 1,6 |
>0,05 |
|
↓ ХС ЛПВП |
2,5 ± 1,1 |
2,2 ± 2,1 |
4,0 ± 1,9 |
0 |
>0,05 |
|
↑ ХС ЛПНП |
8,0 ± 1,9 |
6,7 ± 3,7 |
11,1 ± 3,1 |
5,2 ± 2,9 |
>0,05 |
|
↑ КА |
2,5 ± 1,1 |
4,4 ± 3,1 |
3,0 ± 1,7 |
0 |
>0,05 |
|
↓ NOобщ |
44,3 ± 3,7 |
25,6 ± 6,5 |
51,9 ± 5,0 |
48,1 ± 6,5 |
р(1/2, 1/3) < 0,05 |
|
↓ NO2– |
17,0 ± 2,8 |
37,2 ± 7,2 |
13,6 ± 3,4 |
5,8 ± 3,1 |
р(1/2, 1/3) < 0,05 |
|
↓ NO3– |
52,3 ± 3,8 |
32,6 ± 7,0 |
61,7 ± 4,8 |
53,8 ± 6,5 |
р(1/2, 1/3) < 0,05 |
|
Тревога, субклинический уровень |
21,9 ± 2,9 |
17,8 ± 5,7 |
22,2 ± 4,1 |
22,4 ± 5,4 |
>0,05 |
|
Тревога, клинический уровень |
8,5 ± 2,0 |
11,1 ± 4,7 |
7,1 ± 2,5 |
8,6 ± 3,6 |
>0,05 |
|
Депрессия, субклинический уровень |
10,4 ± 2,2 |
20,0 ± 5,9 |
8,1 ± 2,7 |
6,9 ± 3,7 |
р(1/2, 1/3) < 0,05 |
|
Депрессия, клинический уровень |
0,5 ± 0,5 |
0 |
1,0 ± 1,0 |
0 |
>0,05 |
Примечания: P – относительная величина; mp – средняя ошибка относительной величины; p – уровень значимости.
Установлена высокая распространенность избыточной массы тела (15,3 ± 1,7 %), абдоминального ожирения (21,0 ± 2,9 %), ДЛП (18,9 ± 2,8 %), гиперлептинемии (49,0 ± 5,0 + %), снижения уровня конечных метаболитов оксида азота (44,3 ± 3,7 %), синдрома тревоги (30,8 %).
Установлено, что среди лиц с выявленной гиперлептинемией в сравнении с лицами с эулептинемией достоверно выше распространенность избыточной массы тела (29,9 ± 4,6 и 13,0 ± 4,4 % соответственно), абдоминального ожирения (34,0 ± 4,7 и 11,1 ± 4,1 % соответственно). В группе пациентов с гиперлептинемией в сравнении с лицами с эулептинемией достоверно ниже распространенность дефицита массы тела (6,2 ± 4,2 и 22,2 ± 5,4 % соответственно). Среди пациентов с гиполептинемией в сравнении с пациентами с эулептинемией достоверно ниже распространенность снижения конечных метаболитов оксида азота (25,6 ± 6,5 и 48,1 ± 6,5 % соответственно), выше распространенность депрессии субклинического уровня (20,0 ± 5,9 и 6,9 ± 3,7 % соответственно).
Выявлена прямая умеренная корреляционная связь между повышенным уровнем лептина и абдоминальным ожирением (r = 0,35, р = 0,0001), ИМТ (r = 0,33, р = 0,0001), прямая слабая корреляционная связь между уровнем лептина и ОХС (r = 0,16, р = 0,03); а также обратная слабая корреляционная связь между уровнем лептина и депрессией (r = –0,15, р = 0,04), NOобщ (r = –0,21, р = 0,015), NO3– (r = –0,22, р = 0,01).
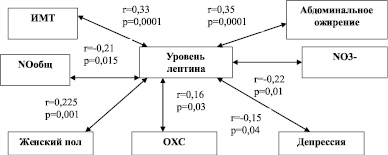
Рис. 1. Анализ корреляционных связей между уровнем лептина сыворотки крови и биологическими факторами риска ХНИЗ и депрессией у студентов-медиков
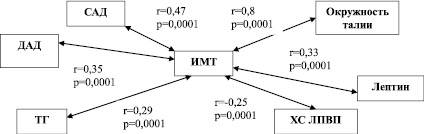
Рис. 2. Анализ корреляционных связей между ИМТ и биологическими факторами риска ХНИЗ у студентов-медиков
Выявлена прямая сильная корреляционная связь между ИМТ и окружностью талии (r = 0,8, р = 0,0001), прямая умеренная корреляционная связь между ИМТ и САД (r = 0,47, р = 0,0001), ДАД (r = 0,35, р = 0,0001), повышенным уровнем лептина (r = 0,33, р = 0,0001), прямая слабая корреляционная связь между ИМТ и ТГ (r = 0,29, р = 0,0001), а также обратная слабая корреляционная связь между ИМТ и ХС ЛПВП (r = –0,25, р = 0,0001).
Таким образом, в популяции выпускников медицинского вуза наблюдается неблагоприятная ситуация по распространенности таких факторов риска ХНИЗ, как избыточная масса тела, абдоминальное ожирение, дислипидемия, гиперлептинемия, снижение уровня конечных метаболитов оксида азота, депрессия. Повышение лептина сыворотки крови ассоциировано с избыточной массой тела, абдоминальным ожирением, снижением уровня конечных метаболитов оксида азота, повышением уровня общего холестерина. Также установлена связь гиперлептинемии и снижения уровня депрессии, что может быть объяснено изменением пищевого поведения при развитии депрессивной симптоматики.
Выводы
1. Отклонение от нормы индекса массы тела выявлено у 31,3 % студентов: дефицит массы тела – у 12,9 % респондентов, избыточная масса тела – у 15,3 %, ожирение I степени – у 3,1 % студентов. Распространенность дефицита массы тела достоверно выше при эулептинемии, чем при гиперлептинемии (22,2 и 6,2 % соответственно). Среди лиц с гиперлептинемией чаще встречается избыточная масса тела, чем среди исследуемых с эулептинемией (29,9 и 13,0 % соответственно). Выявлены корреляционные связи между ИМТ и окружностью талии, систолическим и диастолическим артериальным давлением, триглицеридами, гиперлептинемией.
2. Распространенность абдоминального ожирения составила 21,0 %, причем среди лиц с гиперлептинемией достоверно выше, чем среди пациентов с эулептинемией (34,0 и 11,1 % соответственно). Выявлены корреляционные связи между окружностью талии и ИМТ, систолическим и диастолическим артериальным давлением, триглицеридами, гиперлептинемией.
3. Установлена высокая распространенность дислипидемии среди студентов-медиков (18,9 %). Уровень триглицеридов коррелирует с окружностью талии, ИМТ, мужским полом. Выявлена обратная корреляционная связь между уровнем ХС ЛПВП и окружностью талии, ИМТ, мужским полом.
4. В популяции студентов-медиков распространенность синдрома тревоги составила 30,4 %, синдрома депрессии – 10,9 %. Установлено, что распространенность депрессии субклинического уровня достоверно выше среди лиц с гиполептинемией в сравнении с пациентами с эулептинемией (20,0 и 6,9 %).
5. У студентов-медиков выявлены прямые корреляционные связи между гиперлептинемией и ИМТ, абдоминальным ожирением, общим холестерином сыворотки крови, женским полом и обратная корреляционная связь между гиперлептинемией и депрессией, уровнем конечных метаболитов оксида азота в сыворотке крови.
Рецензенты:Калев О.Ф., д.м.н., профессор, профессор кафедры госпитальной терапии, ГБОУ ВПО «Южно-Уральский государственный медицинский университет» Минздрава России, г. Челябинск;
Синицын С.П., д.м.н., профессор, заведующий кафедрой факультетской терапии, ГБОУ ВПО «Южно-Уральский государственный медицинский университет» Минздрава России, г. Челябинск.
Работа поступила в редакцию 06.03.2015.
Библиографическая ссылка
Гаврилова Е.С., Яшина Л.М., Яшин Д.А., Сумеркина В.А. РАСПРОСТРАНЕННОСТЬ БИОЛОГИЧЕСКИХ ФАКТОРОВ РИСКА ХРОНИЧЕСКИХ НЕИНФЕКЦИОННЫХ ЗАБОЛЕВАНИЙ И ТРЕВОЖНО-ДЕПРЕССИВНОЙ СИМПТОМАТИКИ ВО ВЗАИМОСВЯЗИ С УРОВНЕМ ЛЕПТИНА СЫВОРОТКИ КРОВИ СРЕДИ СТУДЕНЧЕСКОЙ МОЛОДЕЖИ // Фундаментальные исследования. 2015. № 1-3. С. 478-482;URL: https://fundamental-research.ru/en/article/view?id=37042 (дата обращения: 16.05.2026).



