Scientific journal
Fundamental research
ISSN 1812-7339
"Перечень" ВАК
ИФ РИНЦ = 1,798
ULTRAMICROSCOPIC PECULIARITIES OF FETOPLACENTAL COMPLEX IN PRETERM INFANTS
Ведущей причиной развития недоношенности является нарушение маточно-плацентарного кровообращения и морфофункциональные изменения в плаценте, что приводит к формированию синдромокомплекса фетоплацентарной недостаточности (ФПН), являющейся основным реализующим патогенетическим механизмом развития большинства патологических состояний плода и новорождённого в перинатальном периоде [8].
Исследованиями В.В. Флоренсова и А.П. Милованова доказано, что важную роль в формировании ФПН играет незрелость ворсинчатого дерева плаценты, которая проявляется изменениями всех её структурных единиц и постепенно ведёт к нарушению роста, развития плода и преждевременному прекращению беременности [1, 10].
Однако исследований, посвященных изучению плацентарного дерева на микроскопическом уровне не так много, кроме того, многие морфологические и ультрамикроскопические аспекты до сих пор остаются неясными.
На основании вышеизложенного целью работы послужило выявление клинико-морфологических особенностей фетоплацентарного комплекса у недоношенных новорождённых с низкой и очень низкой массой тела при рождении.
Материалы и методы исследования
Материалом данной работы являлись результаты комплексного обследования 82 новорождённых: 38 недоношенных детей с низкой (НМТ) и очень низкой массой тела (ОНМТ) при рождении (основная группа) 29–35 недель гестации и 44 детей доношенных новорождённых (контрольная группа): мальчиков – 36 (43,9 %), а девочек – 46 (56,1 %). Соотношение мальчиков и девочек во всех группах также было одинаковым и достоверно не отличалось. Средняя масса тела группы недоношенных детей – 1589,46±90,6 гр.; средняя длина тела – 39,50 ± 2,29 см. Средняя масса тела детей из группы контроля составила 3230,78 ± 100,39 гр; средняя длина тела – 50,38 ± 2,04 см. Морфологическая и функциональная зрелость детей соответствовала их гестационному возрасту. О состоянии новорождённых детей судили по данным общего клинического и неврологического обследования.
Для уточнения характера антенатального периода сопоставлены анамнестические, клинические, макро-, микро- и ультрамикроскопические изменения в плаценте. Проведен анализ биопсийных карт матерей обследованных новорождённых с различным гестационным возрастом с целью изучения макроскопической и гистологической структуры плаценты. Фиксация, осмирование и заключение в эпоксидную смолу образцов плаценты для изучения особенностей ее ультраструктурной организации проводились по общепринятой методике. Полутонкие и ультратонкие срезы изучались с помощью электронного микроскопа LVEM 5.
Статистическая обработка материала проводилась с использованием прикладных программ Microsoft Exel и «Biostat 2009».
Результаты исследования и их обсуждение
Дебютом исследования послужила оценка факторов, определяющих здоровье. Обращает на себя внимание высокая частота и клиническое разнообразие неблагоприятных факторов биологического анамнеза.
Матери недоношенных новорожденных имели отягощенный акушерско-гинекологический и соматический анамнез. Две трети женщин в анамнезе имели медицинские аборты (78,9 % и 22,7 % соответственно, р < 0,05), у каждой четвертой отмечен выкидыш (26,3 % и 4,5 % соответственно, р < 0,05) и у 13 % преждевременные роды. В структуре фоновой соматической патологии у матерей недоношенных новорожденных ведущее место принадлежало сердечно-сосудистым заболеваниям (73,7 %), а также патологии бронхо-легочной системы (52,6 %), представленной хроническим бронхитом, пневмонией, частыми ОРВИ и поражением ЛОР-органов. Следует отметить, что у матерей недоношенных детей довольно часто (42,1 % случаев) отмечено сочетание 2-х и более заболеваний. Высокая частота и специфическая структура соматической патологии у женщин, родивших недоношенных детей, свидетельствовала о напряжении компенсаторных механизмов еще до наступления беременности [3, 6, 7].
Среди неблагоприятных факторов течения настоящей беременности у матерей, родивших недоношенных детей, следует отметить отсутствие системности и полноты медицинского наблюдения у 10 % женщин, а также высокую частоту гестозов и анемий.
К одной из ведущих особенностей течения интранатального периода у матерей обследованных новорожденных следует отнести достаточно низкую частоту (21,1 % и 95,5 %; р < 0,05) физиологического течения родов. В структуре осложнений преобладали такие интранатальные маркеры ДСТ, как преждевременный разрыв плодных оболочек (26,3 % и 4,6 %; р < 0,01), слабость родовой деятельности (68,4 % и 9,1 %; р < 0,01), тазовое предлежание, длительный безводный промежуток и кесарево сечение, что неоднократно отмечено в работах В.В. Флоренсова (2004), А.В. Клемёнова (2005) и О.В. Козиновой (2008).
Среди патологических состояний у новорождённых основной группы преобладали перинатальные поражения ЦНС (100,0 % и 27,3 %; р < 0,001), симптомы которого доминировали в клинической картине неонатального периода, а также инфекционные заболевания (42,1 % и 11,4 %; р < 0,05), в том числе внутриутробная инфекция.
Проведён анализ макро- и микроструктурных особенностей плаценты у обследованных новорождённых. Морфофункциональные изменения в плаценте имелись у всех детей основной группы и у половины детей контрольной группы (100,0 % и 47,7 % соответственно; р < 0,05).
У недоношенных новорождённых в отличие от доношенных отмечена более низкая масса плаценты (386,7 ± 25,6 г и 524,4 ± 27,1 г; р < 0,05), что иллюстрировано рис. 1. Для характеристики соответствия ее развития и развития плода использован плацентарно-плодный коэффициент, который у детей основной группы исследования составил 0,24 ± 0,02, а у новорождённых из группы контроля 0,16 ± 0,008. Выявленные изменения А.П. Миловановым (1999) и Б.И. Глуховец (2002) расцениваются как макроскопический признак хронической плацентарной недостаточности и могут свидетельствовать о стромальной несостоятельности.
В зависимости от степени недоношенности в плаценте преобладали различные гистологические изменения, характеристика которых представлена в таблице.
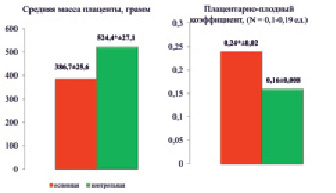
Рис. 1. Макроструктурные особенности плацент у обследованных детей
Патогистологические особенности плацент у недоношенных детей, n и %
|
Патогистологические изменения |
Основная группа, n и % n = 38 |
Контрольная группа, n и % n = 44 |
р |
|
|
дети с ОНМТ, n = 18 |
дети с НМТ, n = 20 |
|||
|
1 |
2 |
3 |
||
|
Воспалительные изменения |
15 (83,3) |
9 (45,0) |
12 (27,3) |
р1-2 < 0,05 р1-3 < 0,05 |
|
Инволютивно-дистрофические изменения |
6 (33,3) |
4 (20,0) |
0 |
р1-3 < 0,01 р2-3 < 0,05 |
|
Циркуляторные изменения |
1 (5,6) |
4 (20,0) |
6 (13,6) |
|
|
Нарушение созревания ворсинчатого дерева |
10 (55,6) |
15 (75,0) |
6 (13,6) |
р1-3 < 0,05 р2-3 < 0,01 |
|
Патологическая незрелость плаценты |
4 (22,2) |
0 |
0 |
р1-2 < 0,05 р1-3 < 0,01 |
Анализ данных таблицы показал, что для большинства недоношенных детей были характерны такие гистологические изменения, как инволютивно-дистрофические, нарушение созревания ворсинчатого дерева и признаки воспаления. Детальный внутригрупповой анализ показал, что у недоношенных детей с ОНМТ достоверно чаще встречались воспалительные изменения и патологическая незрелость плаценты по сравнению с детьми с НМТ. Тогда как, такая гистологическая находка, как нарушение созревания ворсинчатого дерева плаценты с достоверно большей частотой, встречалась у детей с НМТ. Работами А.П. Милованова (1999) и В.В. Флоренсова (2004) доказано, что нарушение дифференцировки ворсинчатого дерева плаценты приводит к выраженным и стойким трофическим изменениям в самой плаценте и её функциональной активности.
Следовательно, морфологическое исследование плаценты недоношенных детей на тканевом уровне позволило выявить нарушения плацентарного ангиогенеза и признаки незрелости ворсинчатого дерева, характерные для хронической плацентарной недостаточности, что позволяет предположить снижение активности обменных процессов и наличие энергетического дефицита тканей плаценты.
Выявленные макроструктурные и патогистологические изменения нашли своё подтверждение при исследовании ультрамикростуктуры биоптатов плацент, позволяющие выявить ряд особенностей организации внутриклеточных структур.
Существенные изменения у большинства (87 %) недоношенных детей затрагивали ядерный аппарат клетки. Ядра синцитиотрофобласта терминальных ворсин имели неправильно-овальную форму, что свидетельствует о несостоятельности наружной мембраны кариолеммы, которая несёт на себе рибосомы, где и осуществляется непосредственно синтез белка. В ядрах наблюдались признаки некроза, заключающиеся в сильном уплотнении и уменьшении их объема, что, по мнению Ю.И. Афанасьева (2012), является необратимым структурно-функциональным изменением и может привести к незапрограмированной гибели всей клетки.
Пикнотичные ядра содержали сильно конденсированный хроматин, с преимущественным расположением его маргинально около кариолеммы в виде отдельных глыбок. В работах А.А. Миронова (1994) доказано, что скопление неактивного хроматина может свидетельствовать о снижении синтетической активности клетки.
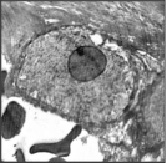
Рис. 2. Электронная микрофотография полутонкого среза плодовой части плаценты недоношенных детей (×8500)
При изучении цитоплазмы у большинства (более 85 %) недоношенных детей с малой массой выявлена повышенная вакуолизация (рис. 2), что наряду с вышеперечисленными изменениями, по мнению А.И. Струкова (2010), может быть признаком нарушения белково-водно-электролитного обмена клетки и предвестником грубой клеточной дистрофии с резким снижением функциональной активности клетки.
Таким образом, проведённое исследование показало высокую информативность клинико-морфологической оценки плацент в системе «мать-плацента-плод-новорождённый», что доказывает существенный вклад процессов незрелости с развитием белково-энергетического дефицита в формирование хронической плацентарной недостаточности, являющейся основным патогенетическом механизмом недоношенности.
В качестве антенатальной (первичной) профилактики рождения детей с малой массой тела предлагается педиатрам, акушерам-гинекологам и неонатологам I этапа: учитывать высокую частоту соматических заболеваний отягощенность акушерского анамнеза со стороны матери как показание к исследованию маточно-плацентарно-плодового кровотока для адекватной оценки степени плацентарной недостаточности и компенсаторно-приспособительных возможностей.
С целью ранней диагностики отклонений в развитии и определения тактики выхаживания недоношенных новорождённых необходимо проводить оценку макро- и микростуктуры биоптатов плацент у всех женщин, родивших недоношенных детей с низкой и очень низкой массой тела с определением плацентарно-плодового коэффициента, воспалительных и дистрофических изменений, а также патогистологических признаков нарушения созревания ворсинчатого дерева и незрелости плаценты.
Рецензенты:
Баженов Д.В., д.м.н., профессор, член-корр. РАМ, президент Международной Ассоциации Морфологов, заведующий кафедрой анатомии, ГБОУ ВПО «Тверская ГМА» Минздрава России, г. Тверь;
Антонова Л.К., д.м.н., профессор, заведующая кафедрой педиатрии и неонатологии ФПДО, ГБОУ ВПО «Тверская ГМА» Минздрава России, г. Тверь.
Работа поступила в редакцию 30.12.2014.
Библиографическая ссылка
Копцева А.В., Виноградов А.Ф., Петрова М.Б., Баранова О.В., Баранова О.В., Сидоров Г.А., Харитонова Е.А., Гуськова О.Н. УЛЬТРАМИКРОСКОПИЧЕСКИЕ ОСОБЕННОСТИ ФЕТОПЛАЦЕНТАРНОГО КОМПЛЕКСА У НЕДОНОШЕННЫХ ДЕТЕЙ // Фундаментальные исследования. 2014. № 10-10. С. 1942-1946;URL: https://fundamental-research.ru/en/article/view?id=36676 (дата обращения: 05.05.2026).



