К настоящему моменту роль уровня атерогеннных фракций липид-транспортной системы в профилактике сердечнососудистых событий бесспорно доказана [4, 6]. Согласно Рекомендациям ВНОК 2012 года по диагностике и коррекции нарушений липидного обмена первой линией фармакотерапии гиперхолестеринемии являются ингибиторы ГМГ-КоА-редуктазы – статины [5]. Влияние статинов на показатели липидтранспортной системы показано во многих крупномасштабных клинических испытаниях [1,12]. По результатам проспективных исследований, таких как 4S, LIPID, JUPITER, WOSCOPS и др., статины снижают ХС ЛНП на 20–60 %, повышают уровень ХС ЛВП на 8–10 % и снижают уровень ТГ на 10–15 % [2,3]. В этих же исследованиях наблюдали снижение сердечно-сосудистой смертности, а в некоторых и общей смертности [8]. Но у значительного числа больных применение статинов в максимальных дозировках не приводит к достижению целевого уровня ЛПНП. В связи с чем продолжают изучаться пути оптимизации эффективности гиполипидемической терапии у пациентов, страдающих ишемической болезнью сердца (ИБС) с атерогенными гиперлипидемиями (ГЛП) и обладающих различным кейс-набором факторов риска развития сердечно-сосудистых осложнений (ССО), вклад и роль их качественной характеристики.
Цель работы – изучение качественного и количественного вклада факторов риска в развитие сердечно-сосудистых осложнений в достижение гиполипидемического эффекта моно- и комбинированной терапии у пациентов, страдающих ишемической болезнью сердца с атерогенными гиперлипидемиями.
Задачи исследования
1) провести сравнительный анализ гиполипидемической эффективности монотерапии статином на примере розувастатина (в дозе 10 мг/сутки) и комбинированной терапии, включающей эзетимиб (в дозе 10 мг/сутки) у пациентов, страдающих ишемической болезнью сердца с атерогенными гиперлипидемиями;
2) изучить роль количественного кейс-набора факторов риска развития сердечно-сосудистых осложнений в достижении гиполипидемического эффекта моно- и комбинированной терапии у пациентов, страдающих ишемической болезнью сердца с атерогенными гиперлипидемиями;
3) изучить степень влияния качественной характеристики ФР в достижении гиполипидемического эффекта моно- и комбинированной терапии у пациентов, страдающих ишемической болезнью сердца с атерогенными гиперлипидемиями.
Материалы и методы исследования
В исследовании участвовали 98 больных ИБС с первичной изолированной и сочетанной гиперлипидемией в возрасте от 41 до 60 лет, из них 28 пациентов составили контрольную группу (не получавшие статины). Средний возраст составил 55,7 ± 2,9 и 56,2 ± 3,1 лет как в исследуемой, так и в контрольной группах и был сопоставим.
В процессе выборки пациенты с заболеваниями, обуславливающими развитие вторичных нарушений липидного обмена, были исключены из исследования. Учитывались данные семейного анамнеза. Первичную ГЛП устанавливали по клиническим проявлениям атеросклероза, наличию ксантоматоза и повышенным показателям липидного спектра крови.
Диагноз ИБС, стенокардии напряжения и ее функциональный класс (ФК) определяли по клинической картине и с помощью велэргометрических тестов. У всех пациентов исследуемой группы был верифицирован I-II ФК стенокардии напряжения.
Критерии включения пациентов в основную группу были следующие:
- мужской пол;
- возраст от 41 до 60 лет;
- ИБС (стенокардия напряжения I–II ФК);
- пациенты, относящиеся к группе высокого риска развития ССО, согласно Российским рекомендациям по диагностике и коррекции нарушений липидного обмена (V пересмотра) [5].
Критерии исключения из исследования:
- пороки сердца;
- недостаточность кровообращения выше IIА стадии;
- нестабильная стенокардия;
- стенокардия напряжения III–IV ФК;
- трепетание предсердий;
- атриовентрикулярная блокада II–III степени;
- нарушение мозгового кровообращения;
- артериальная гипертония (АГ) II–III степени и симптоматическая АГ;
- хронические неспецифические заболевания легких;
- алкоголизм;
- ожирение и другие болезни обмена (подагра, заболевания щитовидной железы, сахарный диабет и метаболический синдром).
Исследование проведено рандомизированным, простым, параллельным методом. Проводилась последующая статификационная рандомизация с равновероятным распределением пациентов в группы вмешательства по принципу четности и нечетности.
Фармакологическая коррекция ГЛП выполнялась в 2-х группах, включавших пациентов с ИБС I–II ФК стенокардии напряжения. Группы формировались методом рандомизации по следующим стратификационным признакам:
1) возраст (41–50 и 51–60 лет);
2) ФК стенокардии (I; II);
3) тип ГЛП (изолированная ГЛП, сочетанная ГЛП).
Фармакологическая коррекция заключалась в назначении пациенту ингибитора ГМГ-КоА-редуктазы четвертого поколения (розувастатин) в дозе 10 мг в сутки. Пациентам, не достигшим целевых значений по уровню ЛПНП, к лечению добавлялся ингибитор абсорбции холестерина в кишечнике (эзетимиб) в дозе 10 мг в сутки с целью коррекции атерогенных гиперлипидемий.
Дизайн исследования включал изучение эффективности моно- и комбинированной терапии изолированной и сочетанной гиперлипидемии в течение 40 недель с отрезными точками через 4, 8 и 24 недели.
В контрольную группу (без фармакологического вмешательства) включались пациенты, у которых имелись противопоказания или нежелательные лекарственные реакции (НЛР), развившиеся при применении статинов, а также пациенты, отказавшиеся от гиполипидемической коррекции по экономическим соображениям. Контрольная группа была сопоставима по основным стратификационным признакам с группами вмешательства [1, 7].
Исследование включало медицинскую и статистическую части: отбор больных, выбор методов исследования, этические аспекты, выбывание пациентов, процедура лечения, выбор плана и способа рандомизации, статистический анализ данных.
Результаты исследования и их обсуждение
Фармакологическая коррекция осуществлялась параллельно во всех рандомизированных подгруппах.
При воздействии на изолированную ГЛП розувастатином в дозе 10 мг в сутки гипохолестеринемический эффект реализовался за счет снижения уровня ЛПНП – на 45,4 % (p < 0,01), содержания ТГ на 15,2 % (p < 0,05). Уровень ХС достоверно снизился на 32,7 % (p < 0,001). Влияние терапии розувастатином на обратный транспорт ХС выразилось в повышении показателя ЛПВН на 7,3 % (p < 0,01). Анализ изменений, произошедших под влиянием терапии розувастатином у больных ИБС с сочетанной ГЛП, выявил существенные изменения со стороны липидного спектра сыворотки крови. Значительно снизился уровень ХС на 33,6 % (p < 0,001), что произошло за счет снижения ЛПНП на 46,9 % (p < 0,01) и содержания ТГ на 21,3 % (p < 0,05). Уровень ЛПВП во время терапии статином IV поколения возрос на 11,3 % (p < 0,01).
Целевых значений ХС ЛНП удалось достичь у 71,4 % ((p < 0,01) и 63,2 % ((p < 0,01) пациентов, соответственно в группах с изолированной и сочетанной ГЛП при использовании монотерапии розувастатином. В связи с этим представлялось интересным оценить возможность воздействия на показатели липид-транспортной системы с помощью двойного механизма ингибирования холестерина в организме, при использовании комбинированной терапии, включающей статин четвертого поколения и эзетимиб у пациентов, не достигших целевых значений липидного спектра при монотерапии. В связи с чем пациентам, не достигщим целевых значений по параметрам липид-транспортной системы, к лечению был добавлен эзетимиб в дозе 10 мг/сутки.
Терапия изолированной ГЛП с помощью комбинации розувастатина и эзетимиба выразилась в статистически более выраженном (р < 0,01) снижении уровня ЛПНП (на 55,2 %) по сравнению с монотерапией розувастатином. В большем проценте случаев снижался уровень общего холестерина и триглицеридов, а также повышался уровень ЛПВП (36,8; 17,6 и 15,3 % соответственно) ((p < 0,01) при использовании комбинированной терапии. Сопоставимые данные были получены и при оценке гиполипидемической эффективности комбинированной терапии у пациентов с сочетанной ГЛП. Уровень ОХ снизился на 34,9 %, что включало снижение ЛПНП на 51,3 %, ТГ на 16,2 % и повышение ЛПВП на 14,2 %. Достичь целевых значений липид-транспортной системы по уровню ЛПНП удалось у 89,4 % ((p < 0,01) и 85,3 % ((p < 0,01) пациентов, страдающих ИБС с изолированной и сочетанной ГЛП соответственно.
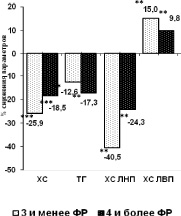
Следующим этапом был изучен количественный и качественный набор факторов риска. Оказалось, что наибольшую долю пациентов с ИБС составили больные, имеющие 3 и 4 ФР. Среди пациентов, страдающих ИБС с атерогенными ГЛП, имеющих 3 и менее факторов риска, эффективность гиполипидемической терапии в снижении уровня ХС, ЛПНП была выше, чем у пациентов, имеющих 4 и более фактора риска. В отношении значений ЛПВ достоверных различий получено не было (рисунок).
Необходимо отметить, что добавление количественно хотя бы одного ФР уменьшало выраженность гиполипидемического эффекта: по уровню ХС, ХС ЛНП на треть от достигнутого, что определило интерес к изучению качественной характеристики факторов риска. Наибольший вклад в возможность снижения достигаемого эффекта у больных ИБС с атерогенными гиперлипидемиями вносили корригируемые ФР, такие как наличие гиперлипидемии, артериальной гипертензии, курение и некорригируемые ФР – пол, семейный анамнез, что изучалось в сравнении с контрольной группой.
 а
а 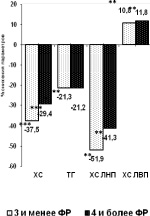 б
б
Сравнительная эффективность гиполипидемической терапии розувастатином (а) и в комбинации с эзетимибом (б) в группе больных ИБС с атерогенными ГЛП с учетом ФР (Примечание: * – pI–III < 0,05, ** – pI–III < 0,01;*** – pI–III < 0,001)
Сравнительный анализ качественной характеристики кейс-набора ФР развития ССО у пациентов, страдающих ИБС с атерогенными гиперлипидемиями показал большее снижение эффективности гиполипидемической терапии у курящих пациентов с артериальной гипертензией, имеющих отягощенный семейный анамнез по сердечно-сосудистой патологии.
Выводы
1) использование двойного механизма ингибирования холестерина с помощью комбинированной терапии, включающей статин четвертого поколения (розувастатин, 10 мг/сутки) и ингибитор всасывания холестерина в кишечнике (эзетимиб, 10 мг/сутки) позволило достичь целевых значений липидтранспортной системы по показателю ЛПНП в девяти случаях из десяти;
2) эффективность гиполипидемического эффекта у пациентов с ИБС и атерогенными гиперлипидемиями у пациентов, имеющих 3 и менее ФР, была достоверно выше, чем у больных, имеющих 4 и более ФР;
3) наибольший вклад в возможность снижения достигаемого эффекта у больных ИБС с атерогенными гиперлипидемиями вносили корригируемые ФР – наличие гиперлипидемии, артериальной гипертензии, курение и некорригируемый ФР – семейный анамнез.
Рецензенты:
Михин В.П., д.м.н., профессор, зав. кафедрой внутренних болезней № 2, ГБОУ ВПО «Курский государственный медицинский университет» Минздрава РФ, г. Курск;
Яцун С.М., д.м.н., профессор, зав. кафедрой медико-биологических дисциплин, ФГБОУ ВПО «Курский государственный университет» Минобрнауки РФ, г. Курск.
Работа поступила в редакцию 29.12.2014.



