В настоящее время в развитых странах отмечается рост количества людей старше 60 лет, что связано с развитием современной медицины [5]. В связи с прогрессивно увеличивающейся долей людей пожилого и старческого возраста в популяции населения развитых стран существует необходимость изучения подходов к оказанию помощи пациентам данного возраста. Уровень заболеваемости у пациентов старшей возрастной группы выше в два и более раза, чем среди людей молодого возраста. [1]. Одной из проблем в данном возрасте является черепно-мозговая травма, которая встречается у пациентов старше 60 лет в 13,8 % случаев [3]. Как известно, пациентам старших возрастных групп присуще наличие гериатрических синдромов, таких как гипомобильность, мальнутриция, недержание мочи и кала, падения, синдром когнитивного дефицита, дегидратация, нарушения терморегуляции и пр. [4]. Сочетание гериатрических синдромов с последствиями черепно-мозговой травмы обуславливает особенность течения восстановительного периода у таких пациентов [2]. Изучение особенностей восстановительного периода после перенесенной черепно-мозговой травмы с целью оптимизации помощи пациентам старших возрастных групп является актуальной задачей.
Цель исследования – изучить возрастные особенности клинического состояния пациентов пожилого и старческого возраста, перенесших черепно-мозговую травму, и существующее положение дел в их реабилитации.
Материалы и методы исследования
В своем исследовании мы изучали особенности специализированного гериатрического статуса у людей пожилого и старческого возраста, кроме того, был изучен объем проведенных лечебно-реабилитационных мероприятий, их соответствие гериатрическому статусу. В исследование были включены пациенты с черепно-мозговой травмой умеренной степени тяжести с легким гемисиндромом и легким интеллектуально-мнестическим снижением в срок 3 месяца спустя получения травмы (ранний восстановительный период). Все пациенты были разбиты на группы по возрасту: группа пациентов среднего возраста – 31 человек (средний возраст был 45,4 ± 1,4 года), группа пациентов пожилого возраста – 30 человек (66,3 ± 1,5 года), группа пациентов старческого возраста – 32 человека (78,4 ± 1,4 года). В своем исследовании нами были применены шкалы и опросники на этапах восстановительного периода: в 3 месяца (ранний восстановительный период, стационарный этап реабилитации) – госпитальная Шкала тревоги и депрессии, в 6 месяцев (ранний восстановительный период, амбулаторно-поликлинический этап ведения пациента) – тест на ориентацию и амнезию Галвестон, в 9 месяцев (поздний восстановительный период, амбулаторно-поликлинический этап реабилитации) – набор оценок Глазго, в 16 месяцев (резидуальный период, амбулаторно-поликлинический этап реабилитации) – шкала исходов черепно-мозговой травмы НИИ им. Н.Н. Бурденко.
Результаты исследования и их обсуждение
Мы изучили возрастные различия состояния пациентов, перенесших черепно-мозговую травму, нами были получены следующие результаты.
Известно, что одной из значимых проблем в процессе восстановительного периода после перенесенной черепно-мозговой травмы является тревожно-депрессивный синдром, который также расценивается как одно из проявлений старения.
Нами было выявлено, что через три месяца после перенесенной травмы у пациентов среднего, пожилого и старческого возраста имел место высокий уровень тревожно-депрессивного синдрома без достоверной разности показателей между возрастными группами, соответственно 28,4 ± 3,2, 28,3 ± 3,3 и 28,5 ± 3,4 балла, p > 0,05 (рис. 1).
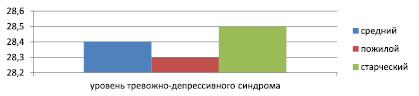
Рис. 1. Возрастные особенности степени тревожно-депрессивного синдрома через три месяца после перенесенной черепно-мозговой травмы (в баллах), p > 0,05
В результате применения госпитальной шкалы тревоги и депрессии у пациентов разного возраста (в баллах) мы выявили, что общая оценка неврологического статуса у пациентов пожилого и старческого возраста была достоверно более неблагоприятной, по данным визуальной аналоговой шкалы, по сравнению с лицами среднего возраста, соответственно 5,6 ± 0,9, 6,7 ± 0,5 и 7,4 ± 0,2 балла, p < 0,05.
Таким образом, через три месяца после перенесенной черепно-мозговой травмы неврологический дефицит у пациентов старших возрастных групп расценивался как более тяжелый по сравнению с лицами среднего возраста, в то же время достоверной разности в уровне тревожно-депрессивного синдрома нами не было выявлено.
Через шесть месяцев при применении теста на ориентацию и амнезию «Галвестон» нами было показано, что по мере увеличения возраста имели место более низкие показатели восстановления после перенесенной черепно-мозговой травмы: в среднем возрасте – 78,4 ± 5,9 балла, пожилом – 61,3 ± 5,4 балла, в старческом возрасте – 52,1 ± 5,6 балла, p < 0,05 (рис. 2).
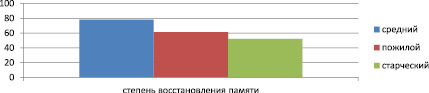
Рис. 2. Степень восстановления памяти и когнитивных способностей у пациентов разного возраста через шесть месяцев после перенесенной черепно-мозговой травмы (в баллах), p < 0,05
Таким образом, нами получены данные, свидетельствующие о том, что через шесть месяцев имело место достоверно худшее восстановление ориентации и памяти у пациентов старших возрастных групп.
Через девять месяцев также сохранялись возраст-зависимые различия в степени восстановления после травмы (табл. 1).
Через шестнадцать месяцев после полученной черепно-мозговой травмы ее исходы выглядели следующим образом (табл. 2).
Таблица 1
Возрастные особенности динамики состояния пациентов с черепно-мозговой травмой (в баллах)
|
Параметр оценки |
Возраст |
||
|
Средний |
Пожилой |
Старческий |
|
|
Личностные изменения |
1,3 ± 0,2 |
1,6 ± 0,1 |
2,1 ± 0,2* |
|
Субъективные жалобы |
1,2 ± 0,3 |
1,7 ± 0,2 |
2,0 ± 0,1* |
|
Трудоспособность |
1,3 ± 0,1 |
1,6 ± 0,1 |
2,1 ± 0,1* |
|
Когнитивные функции |
1,1 ± 0,2 |
1,6 ± 0,2 |
2,0 ± 0,1* |
|
Физическое состояние |
1,2 ± 0,2 |
1,6 ± 0,1 |
2,1 ± 0,2* |
|
Повседневная активность |
1,3 ± 0,2 |
1,8 ± 0,2 |
2,2 ± 0,1* |
Примечание. *p < 0,05 в возрастной динамике.
Таблица 2
Возрастные особенности исходов черепно-мозговой травмы у пациентов разного возраста (в M ± m, %)
|
Исходы |
Возраст |
||
|
Средний |
Пожилой |
Старческий |
|
|
Легкая астения |
81,3 ± 5,7 |
10,2 ± 1,8 |
3,2 ± 0,7* |
|
Умеренная астения |
16,2 ± 2,0 |
78,5 ± 6,1 |
20,4 ± 2,1* |
|
Выраженные нарушения двигательных и психических функций |
2,5 ± 0,9 |
10,3 ± 2,1 |
76,4 ± 5,8* |
Примечание. *p < 0,05 в возрастной динамике.
Таким образом, при черепно-мозговой травме мы наблюдали лучшие функциональные исходы у пациентов среднего возраста, а по мере увеличения возраста они достоверно ухудшались и были наименее благоприятными у пациентов старческого возраста.
При проведении специализированного гериатрического осмотра (СГО) интегральная балльная оценка наличия и выраженности основных гериатрических синдромов выглядела следующим образом (табл. 3).
Таблица 3
Интегральные результаты применения специализированного гериатрического осмотра (в баллах)
|
Период исследования |
Возраст |
||
|
Средний |
Пожилой |
Старческий |
|
|
3 месяца |
2,3 ± 0,1 |
3,4 ± 0,2 |
4,5 ± 0,1* |
|
6 месяцев |
1,2 ± 0,2 |
3,6 ± 0,1 |
3,6 ± 0,1* |
|
9 месяцев |
0,9 ± 0,001 |
3,5 ± 0,1 |
3,5 ± 0,2* |
|
16 месяцев |
0,2 ± 0,001 |
3,5 ± 0,2 |
3,6 ± 0,3* |
Примечание. *p < 0,05 в возрастной динамике.
Полученные нами результаты позволяют прийти к заключению, что тяжесть общего состояния пациентов пожилого и старческого возраста была обусловлена наличием гериатрических синдромов, частота встречаемости которых во все периоды наблюдения достоверно увеличивалась с возрастом (табл. 4).
Таблица 4
Встречаемость гериатрических синдромов у пациентов после перенесенной черепно-мозговой травмы в период ее исходов (в расчете на 100 пациентов)
|
Синдром |
Возраст |
||
|
Средний |
Пожилой |
Старческий |
|
|
Инконтиненция |
12,4 ± 0,3 % |
45,3 ± 3,1 % |
72,8 ± 4,2 % |
|
Синдром падений |
10,3 ± 0,2 % |
38,5 ± 2,9 % |
69,1 ± 3,5 % |
|
Мальнутриция |
3,3 ± 0,1 % |
26,1 ± 2,4 % |
51,2 ± 3,6 % |
Таким образом, мы выявили, что частота развития инконтиненции в период исходов черепно-мозговой травмы достоверно повышалась по мере старения (в расчете на 100 пациентов), также происходило увеличение распространенности синдрома падений, а также синдрома мальнутриции.
Нами было изучено состояние гериатрической помощи при черепно-мозговой травме. Сначала мы изучили возрастные особенности диагностических мероприятий. При изучении существующего положения дел при оказании помощи пациентам с черепно-мозговой травмой были получены следующие данные (табл. 5). Было выявлено, что применение методов нейровизуализации достоверно снижалось по мере старения. Опросники и шкалы СГО фактически не применялись, что имело сильную положительную корреляцию с развитием гериатрических синдромов, r = +0,9, p < 0,05. Это еще раз подтверждает, что возрастные особенности пациентов при оказании помощи при черепно-мозговой травме фактически не учитываются, что в значительной степени снижает качество оказываемой гериатрической помощи.
Таблица 5
Возрастные особенности диагностических мероприятий при черепно-мозговой травме в течение 16-месячного наблюдения (в расчете на 100 пациентов, M ± m, %)
|
Диагностические мероприятия |
Возраст |
||
|
Средний |
Пожилой |
Старческий |
|
|
Физикальный осмотр |
99,9 ± 1,2 |
99,9 ± 1,2 |
99,8 ± 1,4 |
|
Изучение неврологического статуса |
99,9 ± 1,4 |
99,9 ± 1,3 |
99,9 ± 1,2 |
|
Методы нейровизуализации |
75,6 ± 1,3 |
62,4 ± 1,5 |
48,3 ± 1,4* |
|
Специализированный гериатрический осмотр (опросники и шкалы) |
1,1 ± 0,2 |
1,1 ± 0,3 |
1,2 ± 0,2 |
Примечание. *p < 0,05 между возрастными группами.
С целью изучения возрастных особенностей лечебно-реабилитационных мероприятий мы провели анализ текущей медицинской документации и получили результаты, свидетельствующие об отсутствии возраст-ориентированных принципов ведения пациентов, что также имело положительную корреляцию с персистированием у них гериатрических синдромов (табл. 6).
Таблица 6
Возрастные особенности основных лечебно-реабилитационных мероприятий при черепно-мозговой травме (M ± m, %)
|
Лечебно-реабилитационные мероприятия |
Возраст |
||
|
Средний |
Пожилой |
Старческий |
|
|
Ятрогенная полипрагмазия |
77,5 ± 1,3 |
83,1 ± 1,2 |
96,5 ± 1,2* |
|
Ранняя активизация |
51,6 ± 1,2 |
36,1 ± 1,4 |
17,1 ± 1,2* |
|
Эрготерапия |
54,2 ± 1,5 |
37,2 ± 1,2 |
17,2 ± 1,3* |
|
Массаж |
55,4 ± 1,4 |
37,3 ± 1,3 |
17,8 ± 1,1* |
|
Логопедическая помощь |
56,7 ± 1,6 |
21,4 ± 1,2 |
5,6 ± 1,2* |
|
Психологическая помощь |
37,8 ± 1,3 |
21,6 ± 1,3 |
1,4 ± 0,8* |
|
Коррекция питания |
57,2 ± 1,3 |
23,4 ± 1,6 |
12,1 ± 1,3* |
|
Профилактика синдрома падений |
53,3 ± 1,4 |
36,3 ± 1,4 |
15,7 ± 1,6* |
Примечание. *p < 0,05 в возрастной динамике.
Нами было выявлено, что через три месяца после перенесенной черепно-мозговой травмы неврологический дефицит у пациентов старших возрастных групп был более тяжелым по сравнению с лицами среднего возраста, в то же время психологический фон был в равной степени отягощен наличием тревожно-депрессивного синдрома равной степени выраженности. При продолжении наблюдения в шесть месяцев было выявлено достоверно худшее восстановление ориентации и памяти у пациентов старших возрастных групп. При этом через девять месяцев сохранялись отчетливые возраст-зависимые различия в степени восстановления после травмы, которые заключались в более выраженных у гериатрического контингента как психологических, так и функциональных, поведенческих нарушениях. На шестнадцатом месяце наблюдения нами получены результаты, согласно которым при черепно-мозговой травме имели место лучшие функциональные исходы у пациентов среднего возраста, а по мере увеличения возраста они достоверно ухудшались и были наименее благоприятными у пациентов старческого возраста. Данная картина разворачивалась на фоне достоверно большей распространенности гериатрических синдромов у лиц старших возрастных групп, которые являлись важным фактором отягощения клинической картины.
Заключение
Несмотря на выявленные возрастные особенности степени восстановления и клинической картины заболевания, мы получили данные, согласно которым при черепно-мозговой травме отсутствуют возраст-ориентированные подходы к ведению пациентов, что приводит к гиподиагностике гериатрических синдромов и недостаточном объеме именно возраст-ориентированных лечебных и реабилитационных мер. Это снижает качество реабилитации пациентов старших возрастных групп после перенесенной черепно-мозговой травмы, что проявляется достоверно более худшими показателями функционального восстановления, достоверно более значимыми в старческом возрасте. Это служит поводом для разработки возраст-ориентированных путей к диагностике с использованием специализированного гериатрического осмотра, а также лечебно-восстановительных мероприятий, направленных не только на коррекцию последствия перенесенной черепно-мозговой травмы, но и других нарушений, присущих данной возрастной категории пациентов с целью улучшения медицинской помощи и качества их жизни.
Рецензенты:
Прощаев К.И., д.м.н., профессор, директор АНО «Научно-исследовательский медицинский центр «Геронтология», г. Москва;
Ильницкий А.Н., д.м.н., профессор, заведующий кафедрой терапии, гериатрии и антивозрастной медицины, ФГБОУ ДПО «Институт повышения квалификации» ФМБА, г. Москва.
Работа поступила в редакцию 29.12.2014.
Библиографическая ссылка
Кривецкий В.В. ГЕРИАТРИЧЕСКАЯ ПОМОЩЬ ПАЦИЕНТАМ С ЧЕРЕПНО-МОЗГОВОЙ ТРАВМОЙ // Фундаментальные исследования. 2014. № 10-9. С. 1737-1741;URL: https://fundamental-research.ru/en/article/view?id=36504 (дата обращения: 15.04.2026).



