Scientific journal
Fundamental research
ISSN 1812-7339
"Перечень" ВАК
ИФ РИНЦ = 1,798
MEDICAL-ORGANIZATIONAL ANALISIS OF CAUSES AND FACTORS OF REDUCED SAFETY OF OPHTHALMOLOGIC HELP TO THE ELDERLY
Вследствие неуклонного развития медицины в развитых странах отмечается процесс постарения населения, в результате чего в популяции населения увеличивается доля лиц пожилого и старческого возраста [4]. Старение организма человека является очень индивидуальным процессом, поскольку на него влияет много переменных. Можно выделить несколько важных проблем, которые происходят при старении: развитие сердечно-сосудистых заболеваний; уменьшение числа острых заболеваний и увеличение числа болезней, связанных с прогрессированием хронических патологических процессов; снижение мышечной силы и массы мышц; снижение плотности костной ткани; и как следствие ‒ снижение функции постурального контроля, ярким проявлением которого являются падения и снижение мобильности [1, 3].
Все это создает определенные трудности в постановке диагноза, лечении возникшего заболевания, снижает переносимость необходимых хирургических вмешательств, предъявляет особые требования к выбору методов обезболивания и использованию лекарственных веществ [5].
За последнее время в отечественной науке проблема падений людей пожилого и старческого возраста представляет особый научный интерес в связи с общим постарением населения в России [3].
В научной литературе принято считать, что от 18 до 39 % пожилых людей (от 65 лет и старше), от 25 до 50 % людей старческого возраста (от 75 лет и старше) и более половины всех людей 80 лет и старше испытывают по крайней мере одно падение в течение года. Исследования показывают, что в целом одно из десяти падений у лиц 65 лет и старше сопровождается серьезными травмами и переломами, такими как перелом шейки бедра или субдуральная гематома [6].
Факторы риска падения подразделяют на две группы: внутренние и внешние. Внутренние факторы включают в себя факторы, связанные с физиологическими, психофизиологическими и анатомическими изменениями, которые происходят при старении организма человека, в то время как внешние, или экологические, факторы являются прямым результатом окружения человека и его деятельности, к которым относится создание условий безбарьерной среды [2]. Изучение профилактики осложнений, связанных с возрастными особенностями людей старших возрастных групп, в стационарных отделениях является актуальной задачей.
Цель исследования – изучить причины и факторы, снижающие безопасность медицинской помощи людям пожилого и старческого возраста в офтальмологических отделениях.
Материалы и методы исследования
Было проведено ретроспективное исследование за 2010–2012 годы медицинских технологий по оказанию помощи в офтальмологических отделениях офтальмологической помощи пациентам с катарактой, глаукомой и возрастной макулярной дегенерациейв 21-м офтальмологическом отделении больниц г. Белгорода. При этом анализу подверглось 4028 случаев оказания помощи людям пожилого и старческого возраста (60–89 лет), средний возраст 69 ± 1,3 лет, и 1082 случая оказания помощи пациентам среднего возраста (45–59 лет), средний возраст 51 ± 0,8 лет. В ходе исследования было проанализировано применение гериатрических подходов в лечении и обследовании пациентов офтальмологических отделений, учитывались такие показатели, как оценка когнитивных функций пациентов. При изучении вопросов безбарьерной среды в отделениях учитывалось наличие специальных поручней для облегчения ходьбы, наглядная информация специальными увеличенными шрифтами, наличие порогов между коридором и палатами, предлагались трости и ходунки для облегчения передвижения, сопровождающие для передвижения из числа младшего персонала и волонтеров, предлагалось сопровождение гигиенических процедур.Также в ходе исследования были проведены опросы 265 родственников пациентов об удовлетворенности помощью и опросы 92 врачей, 116 медицинских сестер и 88 младших медицинских работников по проблемам образования в области геронтологии и гериатрии.
Результаты исследования и их обсуждение
Проанализировав полученные данные, мы выявили, что в офтальмологических отделениях не в достаточной мере применялись специализированные гериатрические подходы: например, когнитивные функции были оценены только у 38,8 % пациентов пожилого и старческого возраста, риск падений не определялся, целенаправленная регистрация случаев падений во время пребывания в отделении не проводилась.
Также на недостаточном уровне находились вопросы создания безбарьерной среды для пациентов пожилого и старческого возраста. В частности, из 21 изученного отделения только в 5 (23,8 %) коридоры были оборудованы специальными поручнями для облегчения ходьбы, наглядная информация специальными увеличенными шрифтами использовалась в 7 отделениях (33,3 %), отсутствовали пороги между коридором и палатами – в 11 отделениях (52,4 %), предлагались трости и ходунки для облегчения передвижения – в 12 отделениях (57,1 %), предлагались сопровождающие для передвижения из числа младшего персонала и волонтеров – в 13 отделениях (61,9 %), предлагалось сопровождение гигиенических процедур – в 9 отделениях (42,9 %) (рисунок).
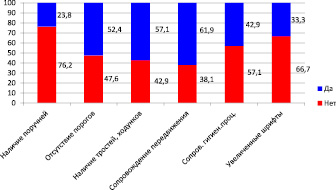
Наличие элементов безбарьерной среды в офтальмологических отделениях (в %)
Вместе с тем обращала на себя внимание и недостаточная медицинская грамотность пациентов пожилого и старческого возраста и членов их семей в вопросах профилактики гериатрических синдромов. Так, из 282 опрошенных пациентов только 135 (47,9 %) знали о необходимости использования трости или ходунков для профилактики падений, а среди родственников – только 76 из 265 опрошенных (28,7 %).
В то же время удовлетворенность отношением персонала офтальмологических отделений была высокой (таблица).
Удовлетворенность пациентов офтальмологических отделений и их родственников отношением персонала (абс./ %)
|
Критерии оценки |
Удовлетворенность пациентов отношением сотрудников |
Удовлетворенность родственников отношением сотрудников |
||||
|
Врачей |
Медсестер |
Младшего персонала |
Врачей |
Медсестер |
Младшего персонала |
|
|
Удовлетворен полностью |
240 (84,0) |
212 (75,2) |
200 (71,0) |
222 (83,7) |
215 (81,3) |
202 (75,1) |
|
Скорее удовлетворен, чем неудовлетворен |
24 (8,5) |
34 (12,1) |
45 (15,9) |
21 (7,9) |
19 (7,1) |
37 (13,9) |
|
Затрудняюсь ответить |
12 (4,3) |
24 (8,5) |
22 (7,8) |
13 (5,0) |
16 (6,0) |
14 (5,3) |
|
Скорее неудовлетворен, чем удовлетворен |
5 (1,8) |
6 (2,1) |
8 (2,8) |
3 (1,1) |
7 (2,6) |
6 (2,3) |
|
Неудовлетворен |
4 (1,4) |
6 (2,1) |
7 (2,5) |
6 (2,3) |
8 (3,0) |
9 (3,4) |
|
Всего |
282 (100) |
282 (100) |
282 (100) |
265 (100) |
265 (100) |
265 (100) |
Среди пациентов пожилого и старческого возраста были полностью удовлетворены отношением врачей 84,0 % от числа опрошенных, отношением медицинских сестер – 75,2 %, отношением младших медицинских работников – 71,0 %. Среди родственников пациентов были полностью удовлетворены отношением врачей 83,7 % от числа опрошенных, отношением медицинских сестер – 81,3 %, отношением младших медицинских работников – 75,1 %. Вместе с тем удовлетворены инженерно-сервисной составляющей организации работы отделения были только 34 пациента (12,1 %) и 37 человек из числа родственников (13,9 %).
Сотрудники офтальмологических отделений испытывали недостаток профессиональных знаний в области геронтологии и гериатрии. Из 92 опрошенных врачей 90 врачей (97,8 %) отметили, что во время прохождения последипломных форм подготовки (клиническая ординатура, клиническая интернатура, сертификационные циклы, циклы тематического усовершенствования) они получили знания по особенностям патогенеза, диагностики, лечения патологии органа зрения в пожилом и старческом возрасте. Вместе с тем знания по особенностям функционирования пожилого организма в целом получили только 45 человек (48,9 %), а знания в области специализированного гериатрического осмотра, диагностики и профилактики гериатрических синдромов и создания безопасной безбарьерной среды – только 9 человек (9,8 %). Такая же ситуация складывалась и в профессиональном последипломном образовании медицинских сестер. Младшие медицинские сотрудники какой-либо подготовки по основам общения и оказания помощи людям пожилого и старческого возраста не получали вообще.
Из полученных данных нами были выявлены следующие факторы, которые снижают безопасность офтальмологической помощи людям пожилого и старческого возраста:
1. Факторы, связанные с отсутствием безбарьерной и безопасной среды для людей пожилого и старческого возраста в офтальмологических отделениях.
1.1. Отсутствие поручней (лишь в 23,8 % случаев коридоры были оборудованы поручнями).
1.2. Наличие порогов между коридором и палатами (отсутствовали пороги лишь в 52,4 % случаев).
1.3. Непредоставление технических средств сопровождения передвижения (лишь в 57,1 % случаев предлагались трости и ходунки).
1.4. Непредоставление возможности сопровождения передвижения и выполнения гигиенических процедур с помощью персонала (сопровождающие предлагались лишь в 61,9 % случаев).
1.5. Отсутствие наглядной информации для слабовидящих, выполненной с помощью специальных приемов (увеличенные шрифты и т.д.). 33,3 %
2. Факторы, связанные с персоналом.
2.1. Отсутствие специальных знаний в области геронтологии и гериатрии у врачей (знаниями в области специализированного гериатрического осмотра, диагностики и профилактики гериатрических синдромов и создания безопасной безбарьерной среды владели только 9,8 % врачей.).
2.2. Отсутствие специальных знаний в области геронтологии и гериатрии у медицинских сестер.
2.3. Отсутствие подготовки младшего медицинского персонала по основам общения и основам оказания ухода за людьми пожилого и старческого возраста. (Младшие медицинские сотрудники какой-либо подготовки по основам общения и оказания помощи людям пожилого и старческого возраста не получали вообще).
Это привело к тому, что когнитивные функции были оценены только у 38,8 % пациентов пожилого и старческого возраста, риск падений не определялся, целенаправленная регистрация случаев падений во время пребывания в отделении не проводилась.
Выводы
1. В настоящее время у медицинского персонала отсутствуют профессиональные знания в области геронтологии и гериатрии, что приводит к тому, что в настоящее время в отделениях офтальмологического профиля больниц недостаточно используются специализированные гериатрические подходы.
2. Так, отсутствие проведения специализированного гериатрического осмотра, приводит к тому что основные гериатрические синдромы у пациентов старших возрастных групп не выявляются на достаточном уровне, что обуславливает недостаточно высокую удовлетворенность пациентов и родственников качеством оказываемой помощи.
3. Низкий уровень диагностики обуславливает отсутствие корригирующего лечения гериатрических синдромов, а также заболеваний, формирующих полиморбидность в данном возрасте, что приводит к недостаточному уровню качества оказываемой помощи пациентам старших возрастных групп, повышенному уровню периоперационных осложнений, а также отказ от проведения некоторых из них.
4. Отсутствие условий безбарьерной среды в большинстве отделений определило такие осложнения, как повышенный травматизм у пациентов старших возрастных групп вследствие синдрома падений.
5. Все вышеизложенное указывает на то, что медицинские работники отделений нуждаются в проведении обучения по основам геронтологии и гериатрии, также существует необходимость переоборудования стационарных отделений в соответствии с принципами безбарьерной среды.
Рецензенты:
Якушин М.А., д.м.н., профессор кафедры геронтологии и гериатрии филиала, ГБОУ ВПО «НИМУ им. Н.И. Пирогова», г. Москва;
Жернакова Н.И., д.м.н., профессор, декан факультета лечебного дела и педиатрии, ФГАОУ ВПО «Белгородский государственный национальный исследовательский университет», г. Белгород.
Работа поступила в редакцию 29.12.2014.
Библиографическая ссылка
Иванов С.В., Иванов С.В., Губарев Ю.Д., Яценко Е.А. МЕДИКО-ОРГАНИЗАЦИОННЫЙ АНАЛИЗ ПРИЧИН И ФАКТОРОВ СНИЖЕНИЯ БЕЗОПАСНОСТИ ОФТАЛЬМОЛОГИЧЕСКОЙ ПОМОЩИ ЛЮДЯМ ПОЖИЛОГО И СТАРЧЕСКОГО ВОЗРАСТА // Фундаментальные исследования. 2014. № 10-9. С. 1717-1720;URL: https://fundamental-research.ru/en/article/view?id=36499 (дата обращения: 15.05.2026).



