Scientific journal
Fundamental research
ISSN 1812-7339
"Перечень" ВАК
ИФ РИНЦ = 1,798
THE USE OF THE NUSS PROCEDURE IN VARIOUS TYPES OF PECTUS EXCAVATUM
Воронкообразная деформация грудной клетки (ВДГК) – врожденный порок развития, наиболее распространенный в числе всех врожденных аномалий грудной клетки, внешне проявляющийся различным по степени западением грудино-реберного комплекса (ГРК) [6, 9]. При тяжелых степенях имеются функциональные нарушения кардиореспираторной системы [1]. С 1950 года предложены десятки способов хирургической коррекции этой деформации [7]. Выбор оперативной тактики больше определялся владением хирурга той или иной методикой.
Основной прорыв в лечении ВДГК с помощью погружных имплантов произвел американский хирург D. Nuss, опубликовав в 1998 году десятилетний опыт применения собственной методики. Операция сразу получила название Minimally invasive Nuss procedure (малоинвазивная операция Насса) и через 10 лет уверенно закрепилась на всех континентах земного шара как операция выбора [5]. Тем не менее, несмотря на всеобщее признание достоинств этой техники, операция Насса в литературе периодически подвергается критике, и различные авторы предлагают новые способы коррекции ГРК [2, 3, 8].
Целью настоящей работы явилась оценка клинических результатов после выполнения операции Насса у детей при различных анатомических типах врожденной деформации грудной клетки.
Материалы и методы исследования
Проанализированы результаты лечения 112 пациентов с диагнозом ВДГК I–III степени. Для устранения деформации применялись различные методики корригирующей и косметической торакопластики, в том числе с 2009 года операция Насса как малоинвазивное корригирующее вмешательство. Вмешательство осуществляется через два симметричных доступа 4–6 см по переднеаксиллярным линиям, затем тупым способом формируется ретростернальный тоннель, в который вводят С-образную пластину вогнутой поверхностью, обращенной к грудине. Пластину переворачивают на 180 г. За счет упругости импланта и эластичности хрящевых отделов ребер происходит коррекция ГРК. Пластину фиксируют к пятому и шестому ребрам узловыми швами. Операция Насса была выполнена 41 ребенку в возрасте от 3 до 17 лет с деформацией II–III степени.
Для оценки деформации мы пользовались трехстепенной классификацией В.К. Урмонаса, Н.И. Кондрашина [4] и классификацией южнокорейского исследователя Y. Park [8]. Первая классификация характеризует глубину западения ГРК. Пациентам с западением I степени была рекомендована косметическая торакопластика, со II–III степенью – корригирующая операция. Вторая классификация, соответственно которой выделяют 6 анатомических типов деформации, характеризует площадь и симметричность западения ГРК. Учитывая анатомическую схожесть типов IA и IB (симметричные типы), IIA1 и IIA2 (асимметричные типы), IIA3 и IIB (тяжелые асимметричные типы), нами было принято решение об их объединении в три группы соответственно. Первую составили 26 пациентов с типами деформации IA и IB, вторую – 11 пациентов с типами деформации IIA1 и IIA2, третью – 4 пациента с IIA3 и IIB типами деформации.
Всем пациентам до операции и спустя 1–1,5 года после вмешательства выполнялась рентгенография, компьютерная томография (КТ), спирометрия и анкетирование с помощью разработанного нами опросника.
Вопросы опросника составлены по принципам анкеты Scoliosis Research Society Outcomes Instrument-24 (SRS-24) и характеризовали у пациента эстетическую удовлетворенность, функциональное состояние кардиореспираторной системы и повседневную активность. Анкета заполнялась совместно с родителями до и после операции. Каждый вопрос оценивался по 5-балльной шкале, максимальное суммарное количество баллов составляло 50.
Для объективной оценки коррекционной способности операции нами использовался Индекс Гижицкой (ИГ).
Функциональное состояние дыхательной системы оценивали с помощью спирометрии, измеряя жизненную емкость легких (ЖЕЛ). Результаты интепретировались с помощью классификации, предложенной в 1980 году Л.Л. Шик и Н.Н. Канаевым. Спирометрия проводилась пациентам старше 6 лет, поскольку качественное выполнение исследования у детей дошкольного возраста затруднено в силу неправильного выполнения команд.
Анализируя результаты КТ, мы обнаружили в 18 случаях наличие остаточной асимметрии в виде переднего реберного горба. В литературе мы не нашли описание подобного феномена. Для его количественной оценки нами был предложен Индекс остаточной асимметрии (ИОА), который рассчитывался как соотношение максимального размера (АВ) выступающей части грудной клетки к переднезаднему размеру противоположной половины грудной клетки (В1С1). Переднезадний размер – перпендикуляр между передней грудной стенкой менее выступающей половины грудной клетки, соответствующий уровню максимального размера (АВ) и поперечным размером (DE) (рис. 1). Принимая во внимание, что ВС = В1С1, ИОА = АВ/ВС, индекс измеряется в относительных единицах.
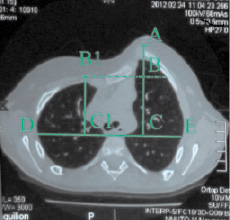
Рис. 1. Расчет ИОА
Результат операции определялся на основании совокупности четырех критериев: ИГ, ИОА, результатов анкетирования, ЖЕЛ.
Учитывая то, что ВДГК не приводит к значительным нарушениям жизнедеятельности, и проанализировав результаты лечения, мы пришли к выводу, что каждый из этих критериев оценки является самостоятельным и равноценным.
С целью объективизации результатов на основании литературных данных и данных математической обработки была предложена балльная шкала. Три известных критерия: ИГ, результаты анкетирования и ЖЕЛ оценивались от 1 до 5 баллов, а предложенный нами критерий ИОА – от 1 до 4 баллов. Соответствие критериев баллам приведено в таблице.
Балльная шкала критериев результата операции
|
Критерии |
Баллы |
||||
|
5 |
4 |
3 |
2 |
1 |
|
|
ИГ |
1–0,9 |
0,9–0,75 |
0,75–0,5 |
0,5–0 |
< 0 |
|
ИОА |
– |
0 |
1–9 % |
10–18 % |
> 18 |
|
Анкетирование |
5,0–4,1 |
4,0–3,1 |
3,0–2,1 |
2,0–1,1 |
< = 1 |
|
ЖЕЛ |
> 90 |
90 – 85 |
84–70 |
69–50 |
< 50 |
У 35 детей старше 6 лет, исходя из данных, полученных путем проведения сопоставительного анализа с бальной оценкой, мы установили, что хороший результат попадал в диапазон от 19 до 15 баллов, удовлетворительный – от 14 до 10 баллов и неудовлетворительный – 9 баллов и менее.
У детей младше 6 лет был исключен третий критерий (ЖЕЛ), поэтому максимальное количество баллов могло быть 14. В этой группе, руководствуясь прежними принципами, выявили, что хороший результат находился в диапазоне от 14 до 11 баллов, удовлетворительный – от 10 до 7 и неудовлетворительный – менее 7. Выборка включала 6 пациентов.
Для статистической обработки результатов исследования использовали электронные таблицы Microsoft Excel и пакет программ Statistica 6.0. Распределение полученных данных не соответствовало нормальному (Kolmogorov – Smirnov test for normality). Достоверности различий между двумя зависимыми группами определяли с помощью непараметрического критерия Вилкоксона.
Результаты исследования и их обсуждение
Средняя продолжительность операций составила 49,39 ± 1,40 мин, время пребывания в реанимационном отделении – 2,34 ± 0,12 дня, время пребывания в отделении детской ортопедии – 22,49 ± 1,15 дней. В послеоперационном периоде осложнения наблюдались у 5 пациентов (12,2 %), в двух случаях было отмечено смещение импланта (4,9 %), в двух – напряженный пневмоторакс (4,9 %) и по одному случаю пришлось на гемоторакс (2,4 %) и экссудативный перикардит (2,4 %).
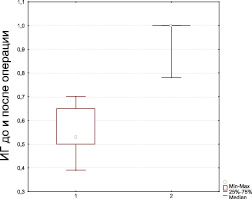
Рис. 2. 1 – до операции; 2 – после операции
Результаты, представленные на рис. 2, демонстрируют, что ИГ в дооперационном периоде составлял в среднем 0,53 (0,50; 0,65). После операции средний показатель ИГ возрос до 1,00 (1,00; 1,00), что соответствует норме (0,90–1,00). Различия ИГ в дооперационном и послеоперационном периодах демонстрируют увеличение показателя ИГ в среднем на 88,7 % от первоначального.
ЖЕЛ перед операцией имела среднее значение 75,00 (61,00; 85,00). После операции средний показатель возрос до 90,00 (85,00; 98,00), что соответствует условной норме (рис. 3). Различия ЖЕЛ до и после операции говорят об увеличении ЖЕЛ в среднем на 20,0 % от исходного.
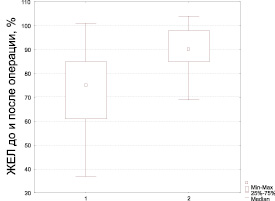
Рис. 3. 1 – до операции; 2 – после операции
Результаты удовлетворенности операцией самих пациентов, полученные из анкеты, представлены на рис. 4. Баллы предоперационной и послеоперационной оценки отражают в целом удовлетворенность пациента проведенным лечением. Результаты анкетирования до операции составляли в среднем 2,70 (2,50; 3,10), а после операции средний балл увеличился до 3,60 (3,30; 4,20), что соответствует удовлетворительному результату. Различия баллов анкетирования показывают рост субъективной оценки в среднем на 33,3 % от первоначального. 37 пациентов (90,3 %) оценили эстетический эффект операции как основной.
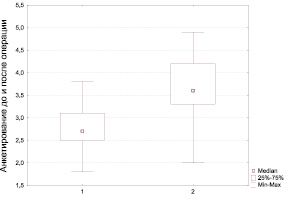
Рис. 4 . 1 – до операции; 2 – после операции
Полученные результаты с помощью математической обработки были разделены на хороший, удовлетворительный и неудовлетворительный. Хороший результат отмечался у 29 пациентов (70,7 %). Удовлетворительный результат наблюдался у 10 пациентов (24,4 %). Отрицательные результаты получены в двух случаях (4,9 %).
Корреляционный анализ полученных данных после оперативного лечения показал обратную зависимость показателей анкетирования и самого результата операции от ИОА. R1,2 = –070, –0,75 (p < 0,05). Хи^2 = 36,9 (р < 0,01). В первой группе (IA, IB) ИОА составил 0,00 (0,00; 0,00), во второй (IA1, IA2) – 0,13 (0,08; 0,17), в третьей (IA3, IIB) – 0,30 (0,19; 0,55).
Изучив результаты обследования 10 пациентов ВДГК I степени, мы не выявили отклонений от нормы со стороны кардиореспираторной системы, что соответствует данным литературы [1], поэтому показанием для выполнения операции Насса являются ВДГК II–III степени.
После операции Насса имелась положительная динамика всех дооперационных показателей. ИГ в 78 % увеличился до нормы, что позволяет говорить о высокой коррекционной способности данной операции. ЖЕЛ у 80,5 % больных через 1–1,5 года после операции соответствовала показателям нормы и условной нормы. Важно отметить, что у абсолютного большинства пациентов (n = 40; 97,6 %) произошло увеличение ЖЕЛ. Такой результат говорит о возможности функциональной реабилитации пациента. По результатам анкетирования показано, что 90,3 % больных отметили послеоперационное улучшение в основном за счет эстетического эффекта. Это в первую очередь указывает на то, что основной мотивацией пациентов и их родителей для выполнения операции является косметический изъян.
Предложенный феномен объективной оценки остаточной асимметрии ИОА является значимым при определении результата операции. Мы можем утверждать, что чем выше предложенный нами индекс, тем ниже субъективная оценка и сам результат операции. Проведенный нами анализ показал, что критические значения ИОА характерны для тяжелых асимметричных типов IA3 и IIB. Трем пациентам (75 %) из этой группы по их настоятельному желанию в дальнейшем была выполнена резекция переднего реберного горба. В группе 1 (типы IA, IB) практически в 100 % наблюдалось отсутствие остаточной асимметрии. Результаты говорят о том, что операцию Насса следует выполнять с учетом анатомического типа деформации.
Наиболее частыми осложнениями после операции Насса являются миграция пластины (5,7 %) и пневмоторакс (3,5 %) [5]. Число осложнений, возникших в нашем исследовании, соответствует литературным данным. Дважды возникшая миграция импланта, на наш взгляд, связана с конструктивными недостатками импланта, а напряженный пневмоторакс – с первоначально неадекватным дренированием плевральных полостей. Гемоторакс возник вследствие кровотечения из мелких сосудов в труднодоступных местах для коагуляции. Экссудативный перикардит оказался следствием контактного воздействия импланта во время операции на сердечную сорочку.
По поводу пневмоторакса и гемоторакса было выполнено дополнительное дренирование плевральной полости, экссудативный перикардит купирован медикаментозно, а двум пациентам с миграцией пластины проведена хирургическая коррекция положения импланта.
Заключение
Наши исследования, посвященные применению операции Насса в торакопластике ВДГК, демонстрируют в послеоперационном периоде хорошие и удовлетворительные результаты практически в 95,1 % случаев, с низким риском развития осложнений. Данный вид торакопластики хорошо переносится пациентами и характеризуется короткими сроками госпитального периода и реабилитации. При асимметричных типах IIA3, IIB операция Насса, безусловно, приводит к значительному увеличению ИГ, но при этом формируется остаточная асимметрия в виде переднего реберного горба. Такая деформация, как правило, не удовлетворяет пациентов и требует дополнительного оперативного вмешательства.
Рецензенты:
Новиков А.В., д.м.н., зам. директора по науке и инновационной политике, ФГБУ «ННИИТО», г. Нижний Новгород;
Ежов И.Ю., д.м.н., заведующий травматолого-ортопедическим отделением, доцент кафедры хирургии ФПКВ, НижГМА, г. Нижний Новгород.
Работа поступила в редакцию 17.09.2014.
Библиографическая ссылка
Крупко А.В., Богосьян А.Б. ПРИМЕНЕНИЕ ОПЕРАЦИИ НАССА ПРИ РАЗЛИЧНЫХ ТИПАХ ВОРОНКООБРАЗНОЙ ДЕФОРМАЦИИ ГРУДНОЙ КЛЕТКИ // Фундаментальные исследования. 2014. № 10-2. С. 298-303;URL: https://fundamental-research.ru/en/article/view?id=35336 (дата обращения: 02.05.2026).



