Scientific journal
Fundamental research
ISSN 1812-7339
"Перечень" ВАК
ИФ РИНЦ = 1,798
ABNORMAL PLACENTATION AND FACTORS OF THE INFECTIOUS GENESIS CORRELATION
Предлежание и низкое расположение плаценты сопряжено с существенным риском перинатальной и материнской смертности. По данным литературы, частота предлежания плаценты встречается от 0,3 % до 1,04 %, низкой плацентации – до 9,1 % беременностей.
Перинатальная смертность при аномально расположенной плаценте (АРП) составляет 22,2 ‰ – 41,7 ‰, материнская смертность при предлежании плаценты составляет от 2,3 % до 10,1 % (Медянникова И.В., 2007).
Известно, что миграция плаценты в первом-втором триместрах беременности происходит у достаточно большого числа пациенток. Так, полное предлежание плаценты в сроки беременности 12-13 недель имеет место не менее чем в 10 % случаев, тогда как к сроку родоразрешения полное предлежание плаценты сохраняется не более чем в 0,5 % случаев (Мяделец И.А., 2012).
Этиологические факторы АРП исследованы в большом количестве научных работ, однако определение доли вклада каждого из значимых патогенетических звеньев (гормональные нарушения, инфекции половых путей, отягощенный акушерско-гинекологический анамнез) не установлена. На сегодняшний день нет четко прописанных рекомендаций по ведению беременных с предлежанием плаценты.
На основании вышеизложенного в исследовании поставлена цель – разработка индивидуальной тактики ведения беременных с низкой плацентацией в ранние сроки гестации.
Материал и методы
Материалом для исследования послужили результаты наблюдения 117 беременных женщин, у которых в сроки 11-14 недель было выявлено аномальное расположение хориона: низкое расположение хориона – расстояние между нижним краем хориона и внутренним зевом шейки матки менее 2 см, краевое и центральное предлежание хориона – нижний край хориона находится в области внутреннего зева или перекрывает его соответственно. Обязательным критерием включения в исследование была ранняя явка беременной в женскую консультацию для постановки на учет до 12 недель гестации. Критерий исключения – аномалии развития гениталий.
У женщин регистрировали данные соматического, гинекологического, акушерского анамнеза, проводили акушерский осмотр и общеклинические исследования. На протяжении беременности трижды проводили ультразвуковое скрининговые исследования, выполняли исследование биохимических показателей крови, показателей системы регуляции агрегатного состояния крови, бактериологическое исследование мазка из цервикального канала, влагалища. С использованием полимеразной цепной реакции (ПЦР) выполняли диагностику инфекций, передаваемых половым путем и TORCH-инфекций.
В обязательном порядке регистрировали данные ультразвукового исследования плода и околоплодных оболочек, отмечали особенности течения беременности, схему антибактериального и противовирусного лечения, особенности течения родов. Для оценки состояния новорожденных использовали следующие показатели: данные по Апгар на 1-й и 5-й минуте, наличие родовой травмы, признаков поражения ЦНС, синдрома гипервозбудимости, реализованной внутриутробной инфекции. Данные обработаны с использованием методов вариационной статистики и корреляционного анализа.
Результаты и обсуждение
Установлено, что частота встречаемости генитальной патологии среди исследованных женщин была сопоставима со средними значениями в популяции (табл. 1). Частота встречаемости экстрагенитальной патологии по данным наших исследований, составила: 65 % беременных с АРП в анамнезе вегетососудистая дистония, у 27,4 % заболевания дыхательной системы, более чем у 22 % эндокринные нарушения. Заболевания других органов и систем отмечены у 24,8 % обследованных женщин (рис. 1).
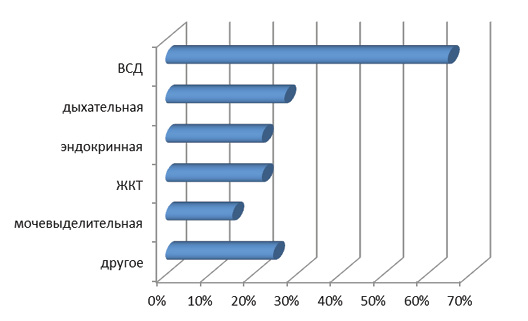
Рис. 1. Частота встречаемости экстрагенитальной патологии у беременных с аномальным расположением хориона
Таблица 1
Частота встречаемости гинекологических заболеваний (n=117)
|
Вид патологии |
Исследованная группа |
По данным литературы |
|
|
абс. |
% |
||
|
хронические воспалительные заболевания гениталий |
44 |
37,6 |
19-29 % (Зароченцева Н.В.; 2009) |
|
гормональные нарушения менструального цикла |
18 |
15,4 |
9-47 % (Киракосян К.Э., 2013) |
|
заболевания шейки матки |
26 |
22,2 |
до 69 % (Коломеец Е.В., 2012) |
|
Миома матки, аденомиоз |
18 |
15,4 |
25,4 – 60,4 % (Киракосян К.Э., 2013) |
|
гинекологические оперативные вмешательства |
12 |
10,3 |
8-69 % (Мусиенко Е.В., 2011) |
Выявленная у исследованного нами контингента частота встречаемости гинекологических заболеваний была сопоставима с результатами, полученными в других исследованиях (табл. 1).
Среди осложнений беременности у пациенток выявили угрозу прерывания беременности в первом триместре у 54,7 %, во втором триместре у 42,7 %, в третьем триместре 22,2 %. Фето-плацентарная недостаточность отмечена у 86,3 % (101 беременная) обследованных, причем IA степени у 63,2 % (74 беременных), IБ степени у 23,1 % (27 беременных).
Урогенитальная инфекция встречалась у 61% пациенток, из них микоплазма гениталис высеяна у 3 пациенток, микоплазма хоминис у 9, уреаплазма уреалитикум у 32 беременных, хламидия трахоматис у 18, вирус папилломы человека (ВПЧ) штамм 16,18 у 6 пациенток, герпес симплекс 1,2 типа у 3 беременных. Распределение частоты встречаемости в процентах представлено на рис. 2.
Бактериологический посев из цервикального канала не дал роста только у 44 беременных (38 %), наиболее часто высевали E. Coli – у 27 % (32 женщины) и Enterococcus – 20 % (23 беременных) (см. рис. 3).
Поскольку частота встречаемости того или иного признака в исследуемой популяции беременных может оказаться фактором, не имеющим выраженных взаимосвязей со скоростью миграции плаценты, мы провели исследование влияния различных анамнестических данных и показателей бактериальной обсемененности наружных половых органов с использованием корреляционного анализа.
Корреляционный анализ взаимосвязей высоты прикрепления хориона и величины последующей миграции плаценты позволил установить, что эти показатели связаны с возрастом беременной, менархе и началом половой жизни (табл. 2).
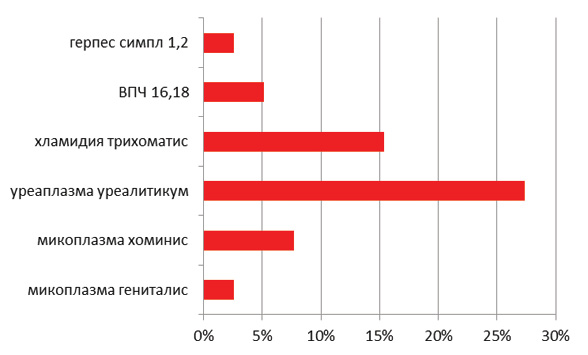
Рис. 2. Видоспецифичность урогенитальной инфекции у исследованного контингента беременных
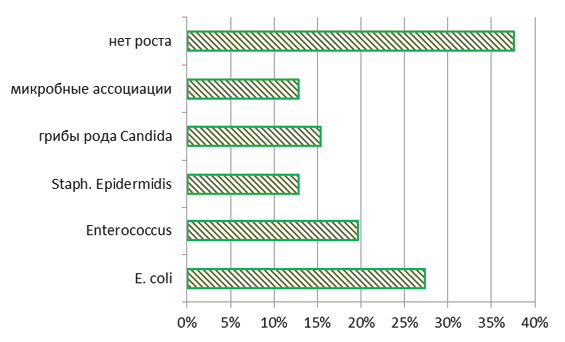
Рис. 3. Результаты бактериологического посева из цервикального канала у исследованного контингента беременных
В частности, значимые корреляционные связи выявлены для возраста беременной и уровня прикрепления хориона – вероятность аномально низкого прикрепления плаценты с возрастом увеличивается (r=-0,18871), тенденция взаимосвязи этих показателей сохраняется во все периоды обследования.
Данные акушерского анамнеза образовали следующие значимые корреляционные связи: большее количество предшествующих родов (r=-0,2595), абортов (r=-0,470), выкидышей (r=-0,29) взаимосвязано с наличием низкой плацентции.
Взаимосвязь уровня прикрепления хориона и скорости последующей миграции плаценты, выявленная с использованием корреляционного анализа, представлена в табл. 4.
Из таблицы следует, что наличие бактериальной флоры имеет выраженную корреляционную взаимосвязь с аномально низким уровнем прикрепления плаценты. Причем корреляционные связи, выявленные на ранних сроках беременности, сохраняются и при исследовании в поздних сроках.
То есть наличие лептотрихоза, бактериального вагиноза, увеличение количества лейкоцитов в мазке из цервикального канала, выявленные при первичной постановке на учет беременной с АРП, имеет значимое влияние на скорость миграции плаценты в более поздние сроки беременности. Следует отметить, что проведенное после постановки на учет лечение бактериальной инфекции беременных с АРП не может отменить её наличие в ранние сроки беременности, а следовательно, успешный курс лечения не вносит изменений в сложившиеся ранее взаимосвязи показателей. Таким образом, вопрос о предгравидарной подготовке женщин становится более актуальным. Выраженность корреляционных связей, отражающих связь АРП и бактериальных агентов, более сильная, чем взаимосвязь анамнестических данных и аномалий расположения плаценты.
Таблица 2
Взаимосвязи низкой плацентации и анамнестических данных (n=117)
|
Показатель |
Низкая плацентация по данным УЗИ |
||
|
1-й скрининг |
2-й скрининг |
3-й скрининг |
|
|
Возраст |
-0,18871* |
-0,27191* |
-0,170369* |
|
Менархе |
-0,1905* |
0,00789 |
0,031549 |
|
Начало половой жизни |
0,155206 |
0,27497* |
0,11927 |
Примечание: знаком * отмечен значимый коэффициент корреляции (p<0,05).
Таблица 3
Взаимосвязи низкой плацентации и данных акушерского анамнеза (n=117)
|
Показатель |
Низкая плацентация по данным УЗИ |
||
|
1-й скрининг |
2-й скрининг |
3-й скрининг |
|
|
роды |
-0,259* |
-0,321* |
-0,134 |
|
аборт |
-0,469* |
-0,026 |
0,006 |
|
выкидыш |
-0,297* |
-0,003 |
0,023 |
Примечание: знаком * отмечен значимый коэффициент корреляции (p<0,05).
Таблица 4
Взаимосвязи низкой плацентации и отклонениях в бактериоскопическом анализе на флору (n=117)
|
Показатель |
Низкая плацентация по данным УЗИ |
|||
|
1-й скрининг |
2-й скрининг |
3-й скрининг |
||
|
1-й триместр |
лептотрихоз |
-0,396* |
-0,655* |
-0,956* |
|
бактериальный вагиноз |
-0,344* |
-0,108 |
-0,332* |
|
|
увеличение количества лейкоцитов в мазке |
-0,730* |
0,038 |
-0,134 |
|
|
2-й триместр |
лептотрихоз |
-0,338* |
-0,715* |
-0,233* |
|
3-й триместр |
лептотрихоз |
-0,985* |
-0,945* |
0,189* |
|
увеличение количества лейкоцитов в мазке |
-0,183 |
0,494* |
0,839* |
|
Примечание: знаком * отмечен значимый коэффициент корреляции (p<0,05).
Выводы
Аномально низкое расположение плаценты имеет более сильные взаимозависимости с наличием бактериальных и вирусных агентов, в меньшей степени – с показателями акушерского и гинекологического анамнеза.
Рецензенты:
Енькова Е.В., д.м.н., профессор кафедры акушерства и гинекологии ИДПО ГБОУ ВПО «Воронежская государственная медицинская академия имени Н.Н. Бурденко, Минздрава России, главный врач БУЗ ВО «Воронежская городская клиническая больница № 3», г. Воронеж;
Коротких И.Н., д.м.н., профессор заведующая кафедрой акушерства и гинекологии №1, ГБОУ ВПО «Воронежская государственная медицинская академия имени Н.Н. Бурденко», Минздрава России, г. Воронеж.
Работа поступила в редакцию 30.06.2014.
Библиографическая ссылка
Колчина В.В, Азарова Л.В ВЗАИМОСВЯЗЬ АНОМАЛИЙ РАСПОЛОЖЕНИЯ ПЛАЦЕНТЫ С ФАКТОРАМИ ИНФЕКЦИОННОГО ГЕНЕЗА // Фундаментальные исследования. 2014. № 7-4. С. 723-727;URL: https://fundamental-research.ru/en/article/view?id=34968 (дата обращения: 10.06.2026).



