Scientific journal
Fundamental research
ISSN 1812-7339
"Перечень" ВАК
ИФ РИНЦ = 1,798
COMPARATIVE RESULTS OF SURGICAL TREATMENT OF PATIENTS AFTER MEDIAN STERNOTOMY
В России, по данным Госкомстата, от сердечно-сосудистых заболеваний в 2012 г. погибли 1 045 430 человек. Среди сердечно-сосудистых заболеваний лидирующее место занимает ишемическая болезнь сердца – 49,3 % [1]. Самым эффективным способом лечения больных ИБС, как известно, является прямая реваскуляризация миокарда [3, 10].
Основным хирургическим доступом при коронарном шунтировании в РФ и в мире является срединная стернотомия [4, 7].
По данным отечественных и зарубежных авторов у больных после срединной стернотомии проблема воспалительных осложнений в тканях передней грудной стенки и средостения является актуальной [3, 9]. Это существенно влияет на исходы лечения, увеличивая срок госпитализации и летальность [4]. Частота переднего медиастинита после срединной стернотомии, несмотря на современные достижения в области антибактериальной терапии, иммунокоррекции и хирургических технологий, колеблется в пределах от 0,4 до 5 % [4, 8].
Развитие переднего гнойного медиастинита приводит к значительному увеличению продолжительности лечения, сопровождается диастазом грудины, остеомиелитом, осложняется сепсисом и в конечном итоге может служить причиной летального исхода [3].
По данным некоторых авторов стоимость лечения больных с осложнениями после срединной стернотомии составляет около 500 тыс. долларов в год [10].
Выполнение срединной стернотомии и оперативные вмешательства на органах грудной клетки всегда сопровождаются болевым синдромом в послеоперационном периоде, боль вызывает ряд физиологических изменений, которые способны влиять на функции большинства органов и систем. Стандартным методом послеоперационной анальгезии является внутримышечное введение наркотических анальгетиков. Для данного обезболивания характерна высокая частота развития ряда побочных эффектов, которые способны значительно ухудшить послеоперационный период [2, 5, 6].
Создание и внедрение новых методов обезболивания и профилактики воспалительных осложнений после срединной стернотомии позволят повысить качество лечения больных с сердечно-сосудистыми заболеваниями и заболеваниями органов дыхания. Все вышеперечисленное указывает на актуальность данной проблемы.
Целью нашего исследования явилось улучшение результатов хирургического лечения больных после срединной стернотомии путем применения разработанного способа обезболивания и профилактики воспалительных осложнений.
Материалы и методы исследования
Работа выполнена в соответствии с основными направлениями программы научных исследований ФГБОУ ВПО «Ульяновский государственный университет», на кафедре факультетской хирургии.
Исследование ретроспективное, проспективное, поисковое. Сроки проведения исследования 2012–2014 гг. Число вошедших в анализ пациентов – 45.
Критериями включения пациентов в исследование являлись: возраст 18 лет и старше, пол мужской и женский, ИБС, срединная стернотомия, искусственное кровообращение (ИК), коронарное шунтирование.
Критерии исключения из исследования: возраст младше 18 лет, острые нарушения мозгового кровообращения.
В работе представлены результаты обследования и лечения хирургических больных с диагнозом ИБС, находившихся на стационарном лечении в ГУЗ «Областная клиническая больница» г. Ульяновска в период с 2012 по 2014 годы.
Для решения поставленных задач были использованы клинико-лабораторные, рентгенологические, статистические методы исследования.
В лабораторных исследованиях определяли общий анализ крови, лейкоцитарный индекс интоксикации (ЛИИ) вычисляли по формуле Б.А. Рейса.
Для оценки интенсивности послеоперационной боли была использована визуально-аналоговая шкала боли (ВАШ), состоящая из 11 пунктов от 0 – боли нет, 1–3 – слабая боль, 4–6 – умеренная боль, 7–9 – сильная боль, 10 – «худшая боль, какую можно представить». Данная шкала наиболее удобна для использования на практике и хорошо понимается большинством людей [5, 6].
Уровень сатурации периферической крови определялся лабораторным методом во время нахождения пациентов в палате интенсивной терапии в течение 2-х суток после операции, акцентировались этапы экстубации и удаления дренажей как наиболее стрессовые.
Всем больным выполнено: Срединная стернотомия. Маммарокоронарное шунтирование. Аортокоронарное шунтирование в условиях ИК и фармакохолодовой кардиоплегии.
В зависимости от способа установки дренажей и применяемого лечения в послеоперационном периоде пациенты были разделены на 2 группы. Между группами не было выявлено значимых различий по полу, возрасту, характеру сопутствующей патологии, объему основного оперативного вмешательства.
1 группа – 30 пациентов, выполнено дренирование переднего средостения и полости перикарда, остеосинтез грудины Z-образными швами капроновой монофиламентной нитью «МедИнж». Получали стандартное лечение – обезболивающие препараты (промедол, трамадол), антибактериальную терапию (цефотаксим).
2 группа – 15 пациентов, выполнено дренирование переднего средостения и полости перикарда, остеосинтез грудины Z-образными швами капроновой монофиламентной нитью «МедИнж». По разработанной нами методике (заявка на изобретение № 2014104048. авторы: А.Л. Чарышкин, А.Н. Юдин) после ушивания грудины на ее переднюю поверхность устанавливали пластмассовый катетер, имеющий несколько отверстий, через контрапертуру (отверстие) кожи. На фоне базового лечения, аналогичного 1 группе больных: обезболивающие (промедол), антибактериальная терапия (цефотаксим). Дополнительно по катетеру вводили местный анестетик 0,25 % новокаин в количестве 2 мл для обезболивания каждые 6 часов и антибиотик гентамицин по 80 мг каждые 8 часов на протяжении 3-х суток.
Все больные давали информированное добровольное согласие на хирургическое вмешательство и проводимое в послеоперационном периоде лечение.
Статистическая обработка результатов производилась с помощью пакета программ Statistica 6. При сравнении полученных параметров нами использовался t-критерий Стьюдента для независимых парных выборок и х2-тест. Статистически значимыми признавались различия с уровнем доверительной вероятности не менее 95 % с учетом поправки Бонферрони для множественных сравнений.
Результаты исследования и их обсуждение
Во второй группе больных выявлена высокая степень обезболивания у пациентов с первых по 5-е сутки после операции (табл. 1).
Наиболее наглядным эффектом обезболивания во второй группе больных было практически полное отсутствие боли, неприятных ощущений при удалении дренажей из переднего средостения и полости перикарда на 2-е сутки: ВАШ – 2,9 ± 0,6, в сравнении с больными первой группы – ВАШ – 6,6 ± 0,9.
Послеоперационная анестезия предложенным способом у больных после срединной стернотомии в 2 раза уменьшает интенсивность (ВАШ) боли в сравнении с традиционной анальгезией.
Наиболее низкие показатели сатурации зарегистрированы непосредственно после экстубации и в 1-е сутки после операции. Значимая и статистически достоверная (p < 0,05) разница в насыщении кислородом периферической крови выявлена в период после удаления перикардиального и переднесредостенного дренажей и, вероятно, обусловлена также достоверной разницей болевого компонента на данном этапе в представленных группах (рисунок).
По результатам лабораторных исследований на 8-е сутки после операции во 2-й группе достоверно ниже показатели общего количества лейкоцитов и СОЭ, что наглядно характеризует активность воспалительных реакций в раннем послеоперационном периоде (табл. 2).
Таблица 1
Оценка обезболивания с помощью визуально-аналоговой шкалы боли
|
После операции (сутки) |
Группа больных n = 45 |
|
|
1 группа (n = 30) Показатель эффективности ВАШ, баллы |
2 группа n = 15 Показатель эффективности ВАШ, баллы |
|
|
1-е сутки |
4,8 ± 0,8 |
2,7 ± 0,9 •1 |
|
2-е сутки |
4,0 ± 0,8 |
2,5 ± 0,8 •1 |
|
Период удаления дренажей |
6,6 ± 0,9 |
2,9 ± 0,6 •1 |
|
3-е сутки |
3,9 ± 0,8 |
1,9 ± 0,5 •1 |
|
4-е сутки |
3,5 ± 0,8 |
1,5 ± 0,5 •1 |
|
5-е сутки |
3,1 ± 0,7 |
1,5 ± 0,5 •1 |
Примечание. • – межгрупповые различия достоверны (p < 0,05). Номер группы сравнения указан после значка.
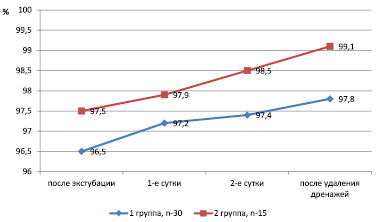
Показатели сатурации крови в динамике
Таблица 2
Лабораторные показатели крови
|
Сутки |
Группа больных n = 45 |
|||||
|
1 группа n = 30 |
2 группа n = 15 |
|||||
|
СОЭ, мм/ч |
Le, 10∙9/l |
ЛИИр |
СОЭ, мм/ч |
Le, 10∙9/l |
ЛИИр |
|
|
До операции |
13,1 ± 7,9 |
8,4 ± 1,9 |
1,3 ± 0,4 |
12,3 ± 6,0 |
8,0 ± 1,7•1 |
1,1 ± 0,3•1 |
|
2-е сутки |
25,6 ± 12,3 |
14,0 ± 5,6 |
3,1 ± 1,0 |
24,2 ± 4,4 |
12,5 ± 2,7 |
3,4 ± 1,1•1 |
|
8-е сутки |
37,6 ± 11,6 |
11,3 ± 2,9 |
1,8 ± 0,6 |
22,2 ± 3,5•1 |
8,7 ± 1,8•1 |
1,6 ± 0,3 |
Примечание. • – межгрупповые различия достоверны (p < 0,05). Номер группы сравнения указан после значка.
Количество ранних послеоперационных осложнений по группам было следующим: серома или нагноение послеоперационной раны – в первой группе у 7 (23,3 %) больных, во второй данных осложнений не было (табл. 3).
У больных с развитием сером и нагноений требовалось разведение краев раны, и дальнейшее длительное лечение по типу гнойного осложнения с последующим наложением вторичных швов, что приводило к значительному увеличению послеоперационного койко-дня и дополнительным финансовым затратам (табл. 4). Летальных исходов не было в обеих группах.
Таблица 3
Структура ранних послеоперационных осложнений у исследуемых больных
|
Послеоперационные осложнения |
Группа больных n = 45 |
|
|
1 группа n = 30 |
2 группа n = 15 |
|
|
Серома или нагноение послеоперационной раны |
7 (23,3 %) |
– |
Таблица 4
Продолжительность пребывания в хирургическом стационаре
|
Койко-дни |
Группа больных n = 45 |
|
|
1 группа n = 30 |
2 группа n = 15 |
|
|
Общие |
20,9 ± 5,5 |
15,5 ± 3,2 •1 |
|
До операции |
7,7 ± 4,6 |
5,5 ± 3,4 |
|
После операции |
13,1 ± 3,6 |
10,1 ± 0,9 |
Примечание. • – межгрупповые различия достоверны (p < 0,05). Номер группы сравнения указан после значка.
Таким образом, анализ частоты развития ранних послеоперационных осложнений показал, что во второй группе предложенный способ обеспечивает не только эффективное обезболивание, но и профилактику воспалительных осложнений послеоперационной раны.
Выводы
1. Предложенный способ послеоперационной анестезии у больных после срединной стернотомии в 2 раза уменьшает интенсивность боли в сравнении с традиционной анальгезией.
2. Разработанный способ обезболивания у больных после срединной стернотомии позволяет уменьшить количество экссудативно-воспалительных осложнений со стороны послеоперационной раны, что значительно сокращает послеоперационный койко-день.
Рецензенты:
Белый Л.Е., д.м.н., профессор кафедры госпитальной хирургии, ФГБОУ ВПО «Ульяновский государственный университет», г. Ульяновск;
Островский В.К., д.м.н., профессор, заведующий кафедрой общей хирургии с курсом топографической анатомии и оперативной хирургии, стоматологии, ФГБОУ ВПО «Ульяновский государственный университет», г. Ульяновск.
Работа поступила в редакцию 28.05.2014.
Библиографическая ссылка
Чарышкин А.Л., Юдин А.Н. СРАВНИТЕЛЬНЫЕ РЕЗУЛЬТАТЫ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ БОЛЬНЫХ ПОСЛЕ СРЕДИННОЙ СТЕРНОТОМИИ // Фундаментальные исследования. 2014. № 7-3. С. 586-589;URL: https://fundamental-research.ru/en/article/view?id=34491 (дата обращения: 16.05.2026).



