Scientific journal
Fundamental research
ISSN 1812-7339
"Перечень" ВАК
ИФ РИНЦ = 1,798
MICROECOLOGICAL FEATURES OF GUT BIOCENOSIS IN INFANTS WITH ACUTE INFECTIOUS DIARRHEA
С современных позиций организм человека и его микрофлора существуют в состоянии постоянного взаимодействия. Роль нормальной микрофлоры в поддержании гомеостаза весьма многогранна и общепризнанна [3, 8]. Изменение ее качественных и количественных характеристик (дисбактериоз) может сопровождаться серьезными нарушениями деятельности желудочно-кишечного тракта, аллергическими реакциями, нарушением процессов всасывания и переваривания пищевых нутриентов и отклонениями в возрастном развитии детей [5].
Грудное вскармливание является залогом правильного формирования микробиоценоза желудочно-кишечного тракта новорожденного ребенка [4, 6]. Основными (аутохтонными) представителями кишечной микрофлоры у детей первых месяцев жизни являются бифидобактерии, лактобациллы, стрептококки и кишечные палочки. Из анаэробных видов к таковым можно отнести бактероиды, эубактерии, клостридии [7].
Острые кишечные инфекции инвазивного типа даже при легком течении приводят к быстрому и значимому нарушению состава микробиоты, при этом их тяжесть может увеличиваться и быть весьма значительной при назначении антибактериальной терапии [1].
Цель исследования: оценка влияния острых кишечных инфекций на микрофлору кишечника детей, находящихся на грудном вскармливании и оптимизация терапии ОКИ с использованием направленной микроэкологической коррекции.
Материалы и методы исследования
Для решения поставленных задач под нашим наблюдением находилось 34 младенца в возрасте от 1 до 6 месяцев, поступивших на лечение в клиническую инфекционную больницу. Все дети находились на полностью грудном вскармливании без введения продуктов докорма и прикорма. Критерием включения были инвазивный характер ОКИ (наличие в стуле и/или копрограмме лейкоцитов, эритроцитов), средне-тяжелое течение заболевания, длительность заболевания – первые 2–3 дня, отсутствие приема антибактериальных препаратов до момента поступления в клинику. Средний возраст наблюдаемых составил 3,3 ± 1,6 месяца. Соотношение мальчиков и девочек выглядело как 55,9 и 44,1 %. Всем наблюдаемым детям проводилось исследование микрофлоры испражнений в первые сутки, на 3 и 10 день пребывания в стационаре согласно общепринятым методикам [2]. Плотность бактериальной колонизации выражали в lg колониеобразующих единиц в 1 грамме испражнений. Обработку результатов осуществляли с использованием стандартных методов медицинской статистики в прикладных программах в среде Windows XP.
Результаты исследования и их обсуждение
Оценка состояния микрофлоры, проведенное в первый день при поступлении в стационар, показала, что уже в этот момент (т.е. на 2–3 день от начала инфекционной диареи) у всех детей отмечались выраженные нарушения толстокишечного микробиоценоза. Прежде всего, они проявлялись альтерацией основных компонентов микробиоты кишечника детей – бифидо- и лактобактерий. Так, ни у одного ребенка бифидобактерии не определялись в титре 108, у ½ наблюдаемых (58,8 %) их количество было определено как 106 КОЕ/г, а у 11 (32,3 %) титр данных микроорганизмов был ниже 105 КОЕ на грамм испражнений. Лактобациллы у большинства младенцев (52,9 %) также выделялись в редуцированных количествах – 105 КОЕ/г, у 41,2 % их число составляло 106 КОЕ и только у 5,8 % достигало 107 КОЕ в грамме испражнений. Среднее содержание бифидо- и лактобактерий в кишечнике детей при поступлении составляло lg 5,4 ± 0,9 и lg 5,0 ± 0,6 КОЕ/г соответственно.
Было установлено резкое угнетение кокковой микрофлоры. Молочнокислые стрептококки в момент поступления не обнаруживались в кишечнике 14 (41,2 %) детей, у 19 (55,8 %) их содержание не превышало 103 КОЕ/г, и только у 1 ребенка (2,9 %) их количество было определено как 104 КОЕ/г. Среднее содержание стрептококков у лиц наблюдаемой группы составило lg 2,9 ± 0,8 КОЕ в грамме испражнений.
В кишечнике 11 детей (32,3 %) были обнаружены грибы рода Кандида со средним количеством lg 4,3 ± 0,8 КОЕ/г.
Учитывая возраст и инвазивный характер инфекционной диареи всем детям с первого дня поступления назначалась антибактериальная терапия, при этом у 67,6 % детей это были цефалоспорины 3 генерации парентерально, в 32,4 % наблюдений – производные фуразолидона – нифуроксазид.
Исследование микрофлоры, проведенное на 3 день пребывания в стационаре, показало усугубление микроэкологических нарушений, установленное для всех (100 %) детей. Прежде всего, это проявлялось дальнейшим снижением лактофлоры. Так в титре 107 лактобациллы обнаруживались только у 1 ребенка (2,9 %), при этом у преобладающего большинства (73,5 %) их количество не превышало 105 КОЕ/г, составляя в среднем lg 4,5 ± 0,7 КОЕ в грамме испражнений, что было достоверно ниже исходных цифр (5,0 ± 0,6 КОЕ/г, p < 0,05).
Максимальный титр бифидобактерий, выделенных из испражнений обследуемых детей, составил 106 КОЕ в 1 грамме испражнений (13 человек, 38,2 %), при этом у 61,8 % их число было 105 КОЕ и ниже, составляя в среднем lg 4,7 ± 0,6 КОЕ/г.
Было установлено продолжающееся уменьшение плотности колонизации кишечника молочно-кислыми стрептококками, среднее содержание которых снижалось до lg 1,9 ± 0,2 КОЕ/г, что было достоверно ниже исходных параметров (lg 2,9 ± 0,8 КОЕ/г, p < 0,05).
Число детей, колонизированных грибами рода Кандида, увеличивалось и составляло 52,9 %, при этом плотность колонизации грибами также возрастала – lg 5,4 ± 0,4 КОЕ/г (p < 0,05).
Что касается колифлоры, то количество кишечных палочек не подвергалось существенным изменениям в контрольных точках наблюдения, составляя lg 6,3 ± 0,4 lg и lg 6,9 ± 0,4 КОЕ в 1 грамме испражнений соответственно (p > 0,05). При этом обращало на себя внимание обнаружение высокого процента данных бактерий с апитипными свойствами – количество гемолитических и лактозонегативных вариантов составляло более 50 % в общей популяции E.coli.
Таким образом, было установлено, что развитие острых кишечных инфекций инвазивного типа у детей первого года жизни проявляется резким угнетением всех трех наиболее значимых аутохтонных представителей микробиоты кишечника– молочно-кислых стрептококков, бифидо- и лактобактерий. Полученные данные предопределили выбор препарата для коррекции установленных микроэкологических нарушений кишечного биоценоза. Комплексным пробиотическим препаратом, содержащим в себе все вышеперечисленные компоненты, является Линекс (LEK, Словения), одна капсула которого содержит 1,2∙107 живых лиофилизированных бактерий Lactobacillus acidophilus, Bifidobacterium infantis, Enterococcus faecium, являющихся частью нормальной микрофлоры пищеварительного тракта новорожденных. Препарат разрешен с рождения. Нами была использована стандартная рекомендуемая дозировка – по 1 капсуле 3 раза в день в перерывах между кормлениями с 3 дня пребывания в стационаре. Эффективность коррекции оценивали на 7 день лечения линексом.
Результаты исследования испражнений, проведенного на 10 день пребывания в стационаре (7 день терапии линексом), показали высокую эффективность препарата. Полученные данные представлены на рис. 1.
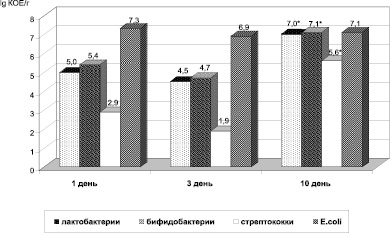
Рис. 1. Динамика изменения содержания аутохтонных представителей микробиоценоза в испражнениях детей с острыми кишечными инфекциями (lg M ± m КОЕ/г). Примечание: * – достоверность указанных различий (1–10 день) (p > 0,05)
Из данных, представленных на рис. 1, можно видеть, что использование линекса приводило к восстановлению параметров микробиоценоза у всех наблюдаемых больных. Лактобактерии обнаруживались в испражнениях всех детей. Только у 8 человек (23,5 %) титр лактобацилл оставался низким – 106 КОЕ/г, тогда как число детей с содержанием лактобактерий 107 составляло 52,9 %, 108 и выше – возрастало до 23,5 %.
Бифидобактерии также обнаруживались в испражнениях всех наблюдаемых, при этом минимальный титр (106 КОЕ) был установлен в 11,8 % наблюдений, а у 70,5 % их количество было определено как 107 КОЕ и выше. Среднее содержание бифидо- и лактобактерий достоверно увеличивалось и составило lg 7,1 ± 0,5 и lg 7,0 ± 03 КОЕ в 1 грамме испражнений (p < 0,05).
Молочно-кислые стрептококки были выделены из кишечника 100 % детей, при этом их среднее содержание увеличивалось более чем в 3 раза, составляя lg 5,6 ± 0,7 КОЕ/г испражнений (p < 0,05).
Количество эшерихий в процессе лечения также имело некоторую тенденцию к увеличению, однако значимых различий с показателями, установленными на 3 день наблюдения, получено не было – lg 6,9 ± 0,4 и lg 7,1 ± 0,4 КОЕ/г соответственно (p > 0,05). Динамика обсемененности кишечника детей грибами представлена на рис. 2.
Из его данных следует, что интенсивность колонизации данными микроорганизмами достигала максимальных значений к 10 дню наблюдения. Так, средняя плотность обсеменения в динамике наблюдения составляла lg 4,3 ± 0,8, lg 5,4 ± 0,4 и lg 5,8 ± 0,4 КОЕ на грамм испражнений в первый, 3 и 10 день наблюдения. При этом число детей, колонизированных грибами, также возрастало, составляя 32,3, 52,9 и 88,2 % соответственно (p < 0,05).
Таким образом, полученные данные показали, что острые кишечные инфекции инвазивного типа у детей первых месяцев жизни сопровождаются выраженными нарушениями микроэкологии толстого кишечника, при этом отмечается угнетение всех значимых компонентов аутохтоннной кишечной микрофлоры. Данные изменения требуют проведения корригирущих мероприятий у всех детей. Комплексные пробиотические препараты на основе высокоантагонистических штаммов молочно-кислых бактерий способствуют устранению альтерирующего влияния ОКИ и антибиотикотерапии на кишечную микрофлору, однако при этом не предотвращают усиление колонизации дрожжеподобными грибами.
а 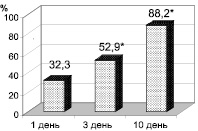 б
б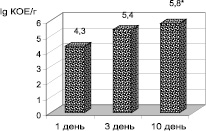
Рис. 2. Частота выделения (а) и плотность колонизации (б) кишечника детей грибами рода Кандида (%, lg M ± m КОЕ/г). Примечание: * – достоверность различий (p > 0,05)
Выводы
1. Острые кишечные инфекции инвазивного типа у детей первого полугодия жизни в 100 % случаев сопровождаются нарушениями кишечной микроэкологии.
2. Данные изменения проявляются угнетением бифидо- и лактофлоры и резким уменьшением молочно-кислых стрептококков, при этом состав эшерихий практически не подвергается количественным изменениям.
3. Оптимальный препарат для осуществления корригирующих мероприятий должен содержать в своем составе бифидо-, лактобактерии и молочно-кислые стрептококки.
4. Назначение пробиотических препаратов не предотвращает колонизации кишечника грибами. Высокая частота выделения данных микроорганизмов при ОКИ требует проведения мероприятий по эрадикации грибов под контролем индивидуальных микробиоценограмм.
Рецензенты:
Волчанский Е.И., д.м.н., профессор кафедры детских болезней педиатрического факультета ВолгГМУ, ГУЗ «Волгоградская областная детская клиническая больница», г. Волгоград;
Иоанниди Е.А., д.м.н., профессор, заведующая кафедрой инфекционных болезней с эпидемиологией и тропической медициной ВолгГМУ, ГУЗ «Волгоградская областная клиническая инфекционная больница № 1», г. Волгоград.
Работа поступила в редакцию 04.02.2014.
Библиографическая ссылка
Крамарь Л.В., Родионова Н.В., Арова А.А. МИКРОЭКОЛОГИЧЕСКИЕ ОСОБЕННОСТИ КИШЕЧНОГО БИОЦЕНОЗА ДЕТЕЙ ПЕРВОГО ГОДА ЖИЗНИ ПРИ ОСТРЫХ КИШЕЧНЫХ ИНФЕКЦИЯХ // Фундаментальные исследования. 2014. № 2. С. 90-93;URL: https://fundamental-research.ru/en/article/view?id=33552 (дата обращения: 03.05.2026).



