Scientific journal
Fundamental research
ISSN 1812-7339
"Перечень" ВАК
ИФ РИНЦ = 1,798
MORPHOLOGICAL CHANGE MUSCULAR FABRICS SHANKS BESIDE SICK WITH CHRONIC ISСHEMIA OF THE LOWER LIMBS BEFORE AND AFTER PALLIATIVE REVASCULARIZING OPERATION
Наиболее сложной проблемой хирургического лечения гнойно-некротических процессов нижних конечностей на фоне артериальной ишемии является поражение артерий с нарушениями «путей оттока» в виде облитерации артерий голени и стопы, встречающееся у 13–20 % пациентов [4, 5, 7, 9]. В этом случае операции, направленные на восстановление магистрального кровотока, часто невыполнимы и больным производится ампутация конечности [5, 6]. В настоящее время в различных лечебных учреждениях выполняются нереконструктивные операции, направленные на улучшение кровообращения, связанное с функциональной и морфологической перестройкой микроциркуляторного русла нижних конечностей [2, 3, 6, 8]. Однако до настоящего времени нет единого мнения о морфологии микроциркуляторного русла при ишемии, патогенетической обоснованности выполнения подобных операций, не разработаны прогностические критерии, а также критерии эффективности проведенного лечения.
Цель – изучить морфологическое состояние мышечной ткани и микроциркуляторного русла нижних конечностей у больных с гнойно-некротическими поражениями на фоне хронической ишемии.
Материалы и методы исследования
Изучены морфологические срезы мышечной ткани нижних конечностей 107 пациентов в возрасте 64,6 ± 9,7 лет с гнойно-некротическими поражениями голеней и стоп на фоне артериальной ишемии нижних конечностей. В комплекс обследования входило ультразвуковое триплексное сканирование с определением лодыжечно-плечевого индекса (ЛПИ) и индекса периферического сопротивления (RI), кожная оксиметрия с определением ТсРО2. При необходимости выполнялась ангиография. Материал для морфологического исследования получали при выполнении реваскуляризирующей операции и из мышц ампутированной конечности. Срезы толщиной 7 мкм окрашивали гематоксилин-эозином. Для сокращения объема выборки использовали номограмму А.К. Митропольского (1961) [1], которая при ошибке ε = 0,05 позволяет уменьшить объем выборки до 25. Показатели относительной плотности капилляров, число деструктурированных мышечных волокон определяли «методом полей» [1] (рис. 1).
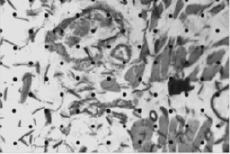
Рис. 1. Определение плотности капиллярного русла и числа деструктурированных мышечных волокон (метод полей – наложение на срез мышечной ткани точечной сетки с равноудаленными точками; гематоксилин-эозин, ×280 объектив×40, окуляр×7)
Оцифровку изображений проводили при помощи микроскопа «Leika», при общем увеличении ×280 (объектив×40, окуляр×7). Работа с изображениями происходила с использованием лицензионного графического пакета «Leika Suite 3.2».
Для определения пространственной ориентировки капилляров определяли угол отклонения длинной оси сечения капилляров от выбранной направляющей по ходу волокон мышечной ткани с вычислением среднего квадратического отклонения и показателя дисперсии (рис. 2). Для оценки данных использовали классификацию Г.Г. Автандилова [1]. При дисперсии равной нулю считают, что микрообъекты имеют строгую пространственную ориентировку. При дисперсии от 0 до 900 или среднем квадратическом отклонении менее 30 микрообъекты имеют предпочтительную пространственную ориентировку. Случайно ориентированными микрообъекты считались при дисперсии более 900 или среднем квадратическом отклонении более 30.
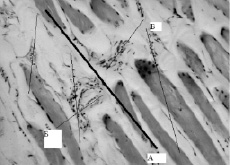
Рис. 2. Определение пространственной ориентировки капилляров: А – выбранная направляющая; Б – длинные оси сечения капилляров (гематоксилин-эозин, ×280 объектив×40, окуляр×7)
Статистические исследования выполнялись при помощи программы «Statistica 6».
Результаты исследования и их обсуждение
У 12 (11,2 %) пациентов выявлена II степень ишемии (ЛПИ = 0,67 ± 0,06, ТсРО2 = 36,4 ± 4,3 мм рт.ст.), у 22 (20,6 %) – III степень(ЛПИ = 0,46 ± 0,05, ТсРО2 = 29,2 ± 2,8 мм рт.ст.) и у 73 (68,2 %) ‒ IV степень ишемии нижних конечностей по Фонтейну‒Покровскому (ЛПИ = 0,34 ± 0,02, ТсРО2 = 21,4 ± 2,6 мм рт.ст.). Во всех наблюдениях определялись единичные или многоэтажные окклюзии или стенозы на уровне подвздошно-бедренного и бедренно-подколенного сегментов. У 47 (43,9 %) больных отмечено сочетание атеросклероза и сахарного диабета 2 типа с явлениями диабетической ангиопатии сосудов нижних конечностей. После уточнения характера и уровня поражения сосудов, степени ишемии конечности всем больным были проведены реваскуляризирующие операции в сочетании с биопсией мышечной ткани голени. В 35 (32,7 %) наблюдениях в комплексе лечения выполнены операции на магистральных артериях. У 2 (5,7 %) больных выполнены подвздошно-бедренные шунтирования с использованием тефлоновых эндопротезов, у 12 (34,3 %) пациентов ‒ эндартерэктомии в сочетании с профундопластикой. У 21 (60 %) больного произведено бедренно-подколенное шунтирование реверсированной аутовеной. В одном случае у 72 (67,3 %) пациентов с критической ишемией применены паллиативные методы реваскуляризации конечности. Реваскуляризирущая остеотрепанация (РОТ) выполнена у 25 (34,7 %) пациентов, туннелирование мышц голени (ТМГ) ‒ у 27 (37,5 %) больных, поясничная симпатэктомия (ПСЭ) ‒ в 20 (27,8 %) наблюдениях. Показаниями к этим операциям считали невозможность выполнения прямой артериальной реконструкции при многоэтажных окклюзиях и стенозах на всем протяжении нижней конечности, «балл оттока» более 8,0 по R. Rutherford.
При морфологическом изучении срезов мышечной ткани нижних конечностей, полученных на фоне явлений хронической ишемии, выявлены выраженные дистрофические изменения в виде отека, лейкоцитарной инфильтрации тканей по ходу кровеносных сосудов, замещения мышечных волокон соединительной или жировой тканью, спазмом и запустением капилляров, а также склеротическими изменениями в стенке артериол. При наличии у больного сахарного диабета в стенках кровеносных сосудах определялись характерные изменения в виде медиакальциноза (рис. 3).
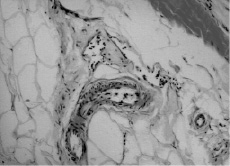
Рис. 3. Поражение сосудистой стенки при сахарном диабете (гематоксилин-эозин, ×280 объектив×40, окуляр×7)
Установлено, что независимо от степени ишемии капилляры мышечной ткани голени во всех отделах не имеют какой-либо предпочтительной ориентировки. Средний угол между осью капилляров и направляющей линией при II степени ишемии составил 81,3 ± 13,7° при среднем квадратическом отклонении в 42,5 ± 6,3°, при III степени ишемии – 81,7 ± 12,4°, а среднее квадратическое отклонение ‒ 45,6 ± 7,8°. В случаях IV степени ишемии эти показатели составили 84,3 ± 16,7 и 40,2 ± 6,4°.
При анализе показателей объемной плотности капилляров статистически значимых различий их от степени выраженности ишемии не установлено (таблица). По мере нарастания степени ишемии конечности достоверно увеличивается количество нефункционирующих капилляров (тромбированных, или спазмированных и запустевших), и объемная плотность деструктурированных элементов мышечной ткани.
В среднем на 9–15 сутки пребывания больного в стационаре у 19 больных (17,8 %), были произведены вынужденные ампутации на уровне верхней трети голени и средней трети бедра. В 2 (10,5 %) случаях ампутация выполнена по поводу прогрессирования ишемии и гнойно-некротического процесса в результате тромбоза реверсированной аутовены. У 6 (31,6 %) больных перед этим была выполнена РОТ, у 4 (21,1 %) – ТМГ, у 7 – ПСЭ (36,8 %). При исследовании мышечной ткани различных участков ампутированных голеней у пациентов, после проведенных нереконструктивных и паллиативных операций, на фоне прогрессирования дистрофических изменений, выявлены некоторые различия. В тканях, отдаленных от места проведения РОТ, предпочтительной ориентировки капилляров не выявлено. Средний угол между осью капилляров и направляющей составил 93,5 ± 11,4° при среднем квадратическом отклонении 52,8°. Также не обнаружено статистически значимого изменения относительной плотности капиллярного русла. В участках мышечной ткани, непосредственно предлежащей к перфорированной надкостнице большеберцовой кости, выявлено статистически недостоверное (р > 0,05) увеличение плотности капиллярного русла до 3,1 ± 0,4 у.е. При этом выявлена выраженная вазодилатация на уровне микроциркуляции во всех отделах мышечной ткани. Средний уровень отклонения оси капилляров от направляющей составил 76,4 ± 7,6° при среднеквадратическом отклонении 28,7 ± 1,3°, показатель дисперсии составил 841,7.
Морфологическая характеристика мышечной ткани нижних конечностей в зависимости от степени ишемии
|
Показатель |
Степень ишемии |
||
|
II |
III |
IV |
|
|
Объемная плотность капилляров (у.е.) |
2,8 ± 0,3 |
2,3 ± 0,5 |
2,6 ± 0,4 |
|
Количество нефункционирующих капилляров ( %) |
10,7 ± 1,2 |
17,5 ± 1,7* |
27,0 ± 2,3* |
|
Угол отклонения длинных осей капилляров от направляющей (°) |
81,3 ± 13,7 |
81,7 ± 12,4 |
84,3 ± 16,7 |
|
Среднее квадратическое наклонение (°) |
42,5 ± 6,3 |
45,6 ± 7,8 |
40,2 ± 6,4 |
|
Дисперсия (у.е.) |
1806 ± 257 |
2079 ± 311 |
1616 ± 223 |
|
Объемная плотность элементов мышечной ткани с признаками деструкции ( %) |
11,2 ± 2,2 |
13 ± 2,5 |
17 ± 2,3* |
Примечание. Различия между группами достоверны (р < 0,05).
При морфологическом исследовании мышечной ткани ампутированных конечностей у больных после ТМГ изменения пространственной ориентировки капилляров не обнаружено. Средний угол отклонения оси капилляров от направляющей составил 84,3 ± 16,7°, среднее квадратическое отклонение ‒ 44,2°. На фоне прогрессирования дистрофических изменений в мышечной ткани выявлено достоверное увеличение плотности капиллярного русла во всех отделах голени до 3,4 ± 0,2. В мышечной ткани пациентов, перенесших ПСЭ через 12–15 дней после операции, достоверных изменений показателей плотности капиллярного русла и пространственной ориентировки капилляров не выявлено. На фоне прогрессирующих дистрофических изменений мышечной ткани определялась умеренная вазодилатация и снижение числа нефункционирующих капилляров до 12,3 ± 2,2 %.
Заключение
Полученные данные свидетельствуют о наличии дистрофических изменений мышечной ткани и микроциркуляторного русла нижних конечностей на фоне хронической ишемии. Выраженность этих изменений напрямую зависит от степени тяжести и длительности существования ишемии. Проводимые нереконструктивные и паллиативные операции у ряда пациентов оказывают положительный эффект на течение ишемии. Улучшение перфузии мягких тканей при этом связано с увеличением плотности капиллярного русла, перестройкой его в сторону структур с преимущественной ориентацией, вазодилатацией и снижением общего периферического сопротивления. Достоверные морфологические изменения определяются не ранее 10-14 дней после проведенной операции. Количественные морфологические критерии в виде показателей плотности капиллярного русла и пространственной ориентировки капилляров можно использовать для оценки эффективности нереконструктивных операций, проводимых у пациентов с хронической ишемией нижних конечностей.
Рецензенты:
Шапошников В.И., д.м.н., профессор кафедры госпитальной хирургии, ГБОУ ВПО КубГМУ Минздрава России, г. Краснодар;
Оноприев А.В., д.м.н., профессор кафедры хирургии № 1 ФПК и ППС, ГБОУ ВПО КубГМУ Минздрава России, г. Краснодар.
Работа поступила в редакцию 30.11.2013.
Библиографическая ссылка
Коровин А.Я., Базлов С.Б., Трифанов Н.А., Зайцева Т.А., Каримова Ю.Е., Лизогубов К.И. МОРФОЛОГИЧЕСКИЕ ИЗМЕНЕНИЯ МЫШЕЧНОЙ ТКАНИ ГОЛЕНЕЙ У БОЛЬНЫХ С ХРОНИЧЕСКОЙ ИШЕМИЕЙ НИЖНИХ КОНЕЧНОСТЕЙ ДО И ПОСЛЕ ПАЛЛИАТИВНЫХ РЕВАСКУЛЯРИЗИРУЮЩИХ ОПЕРАЦИЙ // Фундаментальные исследования. 2013. № 12-1. С. 40-44;URL: https://fundamental-research.ru/en/article/view?id=33032 (дата обращения: 11.05.2026).



