Scientific journal
Fundamental research
ISSN 1812-7339
"Перечень" ВАК
ИФ РИНЦ = 1,798
USE OF IMMUNOMODULATORS «GEPON» IN THE POSTOPERATIVE PERIOD AFTER EXTRACTION DENTAL IMPLANTS FROM MANDIBULAR CANAL
Перфорация дентальным имплантатом нижнечелюстного канала и, как следствие, травма нижнего альвеолярного нерва является актуальной и значимой проблемой современной стоматологии [3, 4, 5, 6, 11, 12, 14, 16, 18]. Данное осложнение происходит в тех случаях, когда не учитываются анатомо-топографические особенности строения нижнечелюстного канала [1, 2, 6, 14, 15, 17, 22]. К ним относятся пол, возраст, степень атрофии альвеолярных отростков нижней челюсти [9, 13, 15, 17, 18].
Травма нижнего альвеолярного нерва сопровождается кровотечением и сильной болью [4, 11, 19]. После операции сохраняется чувство онемения соответствующей зоны лица, пациент испытывает дискомфорт при чистке зубов, приеме пищи [10, 17, 18]. Лечение этого серьёзного осложнения делится на три этапа: дооперационная подготовка пациента, операция по извлечению дентального имплантата из нижнечелюстного канала и послеоперационная терапия. Дооперационная терапия включает назначение антибактериальных, десенсибилизирующих, иммунокорригирующих средств. Затем проводится операция латерализации нижнего альвеолярного нерва и извлекается имплантат из нижнечелюстного канала [2, 6, 7, 8]. В послеоперационном периоде используется разнообразный арсенал средств: от противовоспалительной терапии до общеукрепляющего лечения. В связи со снижением иммунной защиты актуальным является использование средств, повышающих иммунный статус пациентов с данной патологией.
Цель работы: повышение уровня оказываемой помощи больным при травме нижнего альвеолярного нерва путем использования в послеоперационном периоде иммуномодулятора «Гепон».
Материалы и методы исследования
Под наблюдением находилось 12 человек в возрасте от 28 до 58 лет (8 женщин и 4 мужчины) с диагнозом «травма нижнего альвеолярного нерва дентальным имплантатом». Пациенты были разделены на 2 группы в зависимости от ведения послеоперационного периода. Всем больным проведена операция по извлечению дентального имплантата из нижнечелюстного канала. Методика операции следующая: под обезболиванием выполняется остеотомия в виде костного окна в области тела нижней челюсти, которое формируется путем распиливания кости ультразвуковым аппаратом «Piezosurgery». Из нижнечелюстного канала извлекается дентальный имплантат. Костная рана обрабатывается через 0,05 % раствор мирамистина в течение 5 минут волноводом аппарата «Оптодан». Выполняется изоляция раны от полости рта пленкой «Диплен-дента» с метронидазолом.
Пациентам первой группы после операции назначались процедуры по улучшению периферического кровообращение в зоне травмы. Проводился курс внутриротовой ГБО-терапии: по 15 минут, 15–25 сеансов в течение 2 месяцев. Амплипульс-форез 2 % раствора никотиновой кислоты 15 процедур в течение 30 дней. Витаминотерапия: витамин В12 – 500 мкг по 1 мл в/м № 12, В1 – по 2 мл 5 % раствора в/м № 12. Назначается лазеро- и магнитотерапия с использованием полупроводникового лазерного диода аппаратом «Оптодан». Иглорефлексотерапия с использованием локальных и региональных точек Балле в проекции нижнечелюстного и подбородочного отверстия нижней челюсти проводится двумя курсами по 15 процедур с перерывом в 10 дней. Фонофорез 0,5 % раствором гидрокортизона 15 процедур в течение 30 дней.
Лечение пациентов второй группы проводилось по той же схеме, но с включением препарата «Гепон». Это иммуномодулятор с противовоспалительной и противовирусной активностью, является совместной разработкой российских и английских учёных [6, 10], не имеет аналогов, производится по мировому стандарту GMP. Гепон обладает противовирусным действием. Это связано, во-первых, с прямым торможением репликации вируса в инфицированных клетках, во-вторых, с активизацией механизмов иммунной защиты от вирусной инфекции. Гепон изменяет спектр синтезируемых клетками цитокинов, воздействуя на клетки человека и повышая их функциональную активность. Такое действие на фибробласты и эпителиальные клетки приводит не только к повышению устойчивости эпителиальных покровов к инфекциям, но и к повышению способности эпителиальных покровов к регенерации (заживление слизистой оболочки после хирургических вмешательств).
«Гепон» повышает эффективность иммунной защиты организма от условно-патогенных инфекций за счет индуцирования альфа-, бета- и гамма-интерферонов, активации нейтрофильных гранулоцитов, привлечения моноцитов (макрофагов) в зону воспаления, усиления синтеза антител против антигенов инфекционной природы [6, 19, 21]. Препарат легко проникает через эпителий слизистых оболочек, в том числе и СОПР, что позволяет эффективно повышать способность тканей к защите от инфекции и к регенерации [20].
Иммунокорректор «Гепон» назначался по следующей схеме: по 2 мг внутрь 1 раз в сутки, за 20 минут до еды, в течение 10 дней. Для этого 2 мг «Гепона» растворяют в 5 мл воды для инъекций или физиологическом растворе и предлагают задержать во рту в течение 3–5 минут, после чего проглотить. В комплекс местного лечения в виде 5–10-кратных аппликаций «Реаферона», добавляют крем «Гепона», приготовленный на основе крема «Унны» («Гепон» – 0,002 г, ланолин – 2,0 г, оливковое масло – 2,0 г) и наносимый на пораженные участки кожи и слизистой оболочки 5 раз в сутки в течение 5 дней.
Результаты исследования и их обсуждение
Анализ полученных результатов исследования показал большую эффективность послеоперационного лечения пациентов второй группы, где применялся иммуномодулятор «Гепон», по сравнению с пациентами первой группы. Сроки восстановления чувствительности соответствующих зон лица у пациентов второй группы были значительно выше, чем у больных второй группы. Кроме того, процессы заживления слизистой оболочки полости рта после хирургического вмешательства по поводу извлечения дентального имплантата из нижнечелюстного канала, во второй группе проходили в 2 раза быстрее, чем в первой.
К такому выводу мы пришли на основании противовоспалительной и противовирусной активности препарата «Гепон», а так же следующих данных: ослабление и исчезновение симптомов интоксикации организма и болезненности в полости рта на 2–3 дня раньше, чем в первой группе; тенденция к эпителизации и полная эпителизация слизистой оболочки после хирургического вмешательства на 4–5 дней быстрее, чем в первой группе; нормализация основных иммунологических показателей у преобладающего большинства пациентов основной группы при отсутствии таковой у лиц первой группы.
Клинический пример
Пациентка П., 49 лет, амбулаторная карта № 1682.
Больная обратилась с сильными болями и онемением нижней части кожи лица, которые появились через 5 дней после выполнения операции дентальной имплантации на нижней челюсти. На ортопантомограмме выявлен дентальный имплантат, выведенный в левый нижнечелюстной канал (рисунок). Электропотенциалы кожи лица 75–89 мкА, пульпы нижних зубов фронтальной группы 55 мкА. Диагноз: травма нижнего альвеолярного нерва дентальным имплантатом, неврит.
Лечение: после выполненного проводникового и инфильтрационного обезболивания раствором «Ультракаина» 4 % с адреналином 1:100000 больной было проведено оперативное вмешательство по вышеописанной методике, дентальный имплантат удален. Назначены следующие физиотерапевтические процедуры: фонофорез 0,5 % раствором гидрокортизона № 10, амплипульс-форез 2 % никотиновой кислотой N 10, иглорефлексотерапия в точках Балле № 10. По схеме назначался иммуномодулятор «Гепон». Процессы восстановления чувствительности кожи лица и зубов контролировались с помощью измерения показателей электровозбудимости соответствующих зон кожи лица (кожи подбородка, щеки, угла рта) с использованием аппарата PARKELL 1 раз в сутки весь период лечения. Было отмечено, что через 15 дней после начатого лечения порог электровозбудимости кожи нижней части лица обеих половин нижней губы и подбородка составил 35 мкА, ЭОД зубов фронтальной группы 6–8 мкА, премоляров и моляров – 4–6 мкА. Пациентка выписана с выздоровлением.
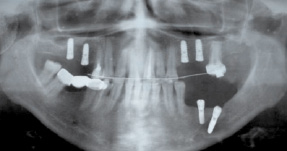
Отпечаток рентгенограммы больной П. Дентальный имплантат в области левого нижнечелюстного канала
Выводы
Применение иммуномодулятора «Гепон» позволяет сократить период полного заживления слизистой оболочки полости рта после хирургического вмешательства и восстановить чувствительность соответствующих зон кожи лица и пульпы зубов, иннервируемых нижним альвеолярным нервом.
Рецензенты:
Гарус Я.Н., д.м.н., профессор кафедры пропедевтики стоматологических заболеваний, ГБОУ ВПО «Ставропольский государственный медицинский университет» Минздрава России, г. Ставрополь;
Калиниченко А.А., д.м.н., главный врач стоматологической клиники «Фитодент», г. Михайловск.
Работа поступила в редакцию 23.08.2013.Библиографическая ссылка
Копылова И.А., Копылов А.В. ПРИМЕНЕНИЕ ИММУНОМОДУЛЯТОРА «ГЕПОН» В ПОСЛЕОПЕРАЦИОННОМ ПЕРИОДЕ ПОСЛЕ ИЗВЛЕЧЕНИЯ ДЕНТАЛЬНОГО ИМПЛАНТАТА ИЗ НИЖНЕЧЕЛЮСТНОГО КАНАЛА // Фундаментальные исследования. 2013. № 9-3. С. 371-374;URL: https://fundamental-research.ru/en/article/view?id=32356 (дата обращения: 29.04.2026).



