Scientific journal
Fundamental research
ISSN 1812-7339
"Перечень" ВАК
ИФ РИНЦ = 1,798
CHANGES OF THE MEDIASTINUM ORGANS TOPOGRAPHY AFTER THE RESECTION OF THE ESOPHAGUS WITH PLASTIC OF THE GASTRIC TRANSPLANT (OPERATION OF THE TYPE LEWIS)IN THE REMOTE PERIOD AFTER SURGERY
Целью исследования явилось получение новых данных об изменении анатомометрических параметров средостения и его органов через 3–6 месяцев после операции.
Материалом исследования явились компьютерные томограммы 40 пациентов с клинически значимыми стадиями рака грудного отдела пищевода (T1-T3). Из них 7 человек (17,5 %) с раком верхней трети, 21 человек (52,5 %) с раком средней трети и 12 человек (30,0 %) с раком нижней трети грудного отдела пищевода. Из числа вышеуказанных пациентов 30 была выполнена операция типа Льюиса.
Оценка проводилась в сравнении с данными, полученными до хирургического вмешательства. Полученные данные приведены в таблице и рисунке.
– на уровне грудино-ключичного сочленения передне-задний размер средостения увеличивается в 45,0 % случаев, составляя в среднем 47–66 мм; поперечный размер переднего средостения не изменяется в 45,0 % случаев, составляя в среднем 54–72 мм; переднее средостение не изменяет свое расположение относительно срединной плоскости в 47,0 % случаев, составляя в среднем 3 мм вправо; поперечный размер заднего средостения не изменяется в 46,0 % случаев, составляя 10–35 мм; заднее средостение не изменяет свое расположение относительно срединной плоскости в 70,0 % случаев, составляя в среднем 5 мм вправо. Размеры пищевода не изменяются в 50,0 % случаев, составляя в среднем от 10×10 до 17×30 мм; расположение относительно срединной плоскости не меняется в 70,0 % случаев, составляя в среднем 11 мм вправо; также не изменяется расстояние до грудины в 73,0 % случаев, составляя 34–47 мм; расположение относительно позвоночника не изменяется в 76,0 % случаев, составляя в среднем –3 + 7 мм (знак «–» означает расположение задней стенки пищевода за передним краем тел позвонков). Размеры трахеи не изменяются в 78,0 % случаев, составляя в среднем 22×30 мм; расположение ее относительно срединной плоскости не изменяется в 88,0 % случаев, составляя в среднем 4 мм вправо; расстояние до грудины не меняется в 85,0 % случаев, составляя 11–28 мм; расстояние до позвоночника не меняется в 67,0 % случаев, составляя 12–19 мм.
– на уровне середины дуги аорты передне-задний размер средостения увеличивается до 71–123 мм в 47,0 % случаев; поперечный размер переднего средостения не изменяется в 50,0 % случаев, составляя 45–74 мм; переднее средостение не изменяет свое расположение относительно срединной плоскости в 60,0 % случаев, составляя в среднем 4 мм вправо; поперечный размер заднего средостения уменьшается до 34–71 мм в 67,0 % случаев; расположение заднего средостения относительно срединной плоскости не изменяется в 54,0 % случаев, составляя в среднем 5 мм вправо. Размеры пищевода не изменяются в 50,0 % случаев, составляя в среднем от 17×22 до 45×58 мм; расположение его относительно срединной плоскости не изменяется в 45,0 % случаев, составляя в среднем 18 мм справа, увеличивается расстояние от пищевода до грудины в 50,0 % случаев, составляя 51–90 мм, расположение относительно позвоночника не изменяется в 63,0 % случаев, составляя в среднем –33 + 8 мм (знак «–» означает расположение задней стенки пищевода за передним краем тел позвонков). Размеры трахеи не изменяются в 74,0 % случаев, составляя 24×29 мм; расположение ее относительно срединной плоскости не изменяется в 54,0 % случаев, составляя в среднем 7 мм вправо; расстояние до грудины не изменяется в 40,0 % случаев, составляя 35–68 мм; расстояние до позвоночника не изменяется в 43,0 % случаев, составляя 10–28 мм.
– на уровне бифуркации трахеи передне-задний размер средостения увеличивается до 77–158 мм в 41,0 % случаев; поперечный размер переднего средостения уменьшается до 52–77 мм в 37,0 % случаев; переднее средостение не изменяет свое расположение относительно срединной плоскости в 61,0 % случаев, составляя в среднем 3 мм вправо; поперечный размер заднего средостения уменьшается до 45–100 мм в 64,0 % случаев; расположение заднего средостения относительно срединной плоскости не изменяется в 57,0 % случаев, составляя в среднем 4 мм вправо. Размеры пищевода уменьшаются в среднем от 17×22 до 59×69 мм в 66,0 % случаев; располагается он относительно срединной плоскости левее в 60,0 % случаев, составляя в среднем 12 мм справа; расстояние от пищевода до грудины не изменяется в 42,0 % случаев, составляя 61–112 мм, расстояние до позвоночника увеличивается в 42,0 % случаев, составляя в среднем –60 + 11 мм (знак «–» означает расположение задней стенки пищевода за передним краем тел позвонков). Размеры бифуркации трахеи не изменяются в 90,0 % случаев, составляя 10–18 мм; расстояние до грудины не изменяется в 50,0 % случаев, составляя 50–97 мм; расстояние до позвоночника не изменяется в 57,0 % случаев, составляя 14–20 мм. Нисходящий отдел грудной аорты на этом уровне не изменяет свой диаметр в 85,0 % случаев, составляя в среднем 25–32 мм; расположение относительно срединной плоскости не изменяется в 60,0 % случаев, составляя в среднем 21–36 мм слева; расстояние до грудины не изменяется в 48,0 % случаев, составляя в среднем 74–119 мм; относительно позвоночника расположение нисходящего отдела грудной аорты не изменяется в 72,0 % случаев, составляя в среднем –37 – 8 мм (знак «–» означает расположение задней стенки нисходящей аорты за передним краем тел позвонков).
– на уровне деления легочного ствола передне-задний размер средостения увеличивается до 87–168 мм в 57,0 % случаев; поперечный размер переднего средостения не изменяется в 43,0 % случаев, составляя в среднем 57–76 мм; переднее средостение не изменяет свое расположение относительно срединной плоскости в 47,0 % случаев, составляя в среднем 3 мм вправо; поперечный размер заднего средостения уменьшается до 38–102 мм в 61,0 % случаев; расположение заднего средостения относительно срединной плоскости не изменяется в 66,0 % случаев, составляя в среднем 3 мм вправо. Размеры пищевода уменьшаются в среднем от 22×23 до 44×77 мм в 80,0 % случаев; располагается он относительно срединной плоскости левее в 47,0 % случаев, составляя в среднем 19 мм справа, расстояние от пищевода до грудины не изменяется в 47,0 % случаев, составляя 64–108 мм, расстояние до позвоночника увеличивается в 62 % случаев, составляя в среднем –61 + 24 мм (знак «–» означает расположение задней стенки пищевода за передним краем тел позвонков). Размеры правого главного бронха не изменяются в 91,0 % случаев, составляя 10–15 мм; расстояние до грудины не изменяется в 50,0 % случаев, составляя 67–112 мм; расстояние до позвоночника не изменяется в 63,0 % случаев, составляя 11–35 мм. Нисходящий отдел грудной аорты на этом уровне не изменяет свой диаметр в 94,0 % случаев, составляя в среднем 25–31 мм; расположение относительно срединной плоскости не изменяется в 70,0 % случаев, составляя в среднем 20–35 мм слева; расстояние до грудины не изменяется в 50,0 % случаев, составляя 86–128 мм; относительно позвоночника расположение нисходящего отдела грудной аорты не изменяется в 60,0 % случаев, составляя в среднем –38 – 5 мм (знак «–» означает расположение задней стенки нисходящей аорты за передним краем тел позвонков).
– на уровне основания сердца передне-задний размер средостения увеличивается в 64,0 % случаев, составляя в среднем 95–175 мм; поперечный размер переднего средостения уменьшается до 84–112 мм в 40,0 % случаев; переднее средостение не изменяет свое расположение относительно срединной плоскости в 47,0 % случаев, составляя в среднем 8 мм вправо; поперечный размер заднего средостения уменьшается до 35–82 мм в 60,0 % случаев; расположение заднего средостения относительно срединной плоскости не изменяется в 47,0 % случаев, составляя в среднем 6 мм вправо. Размеры пищевода уменьшаются в среднем от 25×30 до 42×70 мм в 65,0 % случаев, располагается он относительно срединной плоскости левее в 57,0 % случаев, составляя в среднем 15 мм справа, увеличивается расстояние от пищевода до грудины в 50,0 % случаев, составляя 80–116 мм, расстояние до позвоночника увеличивается в 42,0 % случаев, составляя в среднем –40 + 28 мм (знак «–» означает расположение задней стенки пищевода за передним краем тел позвонков). Нисходящий отдел грудной аорты на этом уровне не изменяет свой диаметр в 91,0 % случаев, составляя в среднем24–30 мм; располагается он относительно срединной плоскости правее в 48,0 % случаев, составляя в среднем 10–35 мм слева; расстояние до грудины не изменяется в 40,0 % случаев, составляя в среднем 90–133 мм; относительно позвоночника расположение нисходящего отдела грудной аорты не изменяется в 57,0 % случаев, составляя в среднем –42 + 4 мм (знак «–» означает расположение задней стенки нисходящей аорты за передним краем тел позвонков). Размеры сердца уменьшаются в 40,0 % случаев, составляя от 75×85 до 105×100 мм; расположение его относительно срединной плоскости не изменяется в 37,0 % случаев, составляя 2–30 мм слева; расстояние до грудины не изменяется в 54,0 % случаев, составляя 0–12 мм; расстояние до позвоночника увеличивается в 46,0 % случаев, составляя 16–54 мм.
Анатомометрические параметры средостения через 6 месяцев после операции типа Льюиса (мм) (n = 30)
|
Уровни |
ПЗР |
ПРПС |
РПСОСП |
ПРЗС |
РЗСОСП |
|||||
|
min |
max |
min |
max |
min |
max |
min |
max |
min |
max |
|
|
1-й. Грудино-ключичного сочленения |
47 |
64 |
54 |
72 |
п 6 |
л 1 |
10 |
35 |
п 5 |
л 5 |
|
2-й. Середины дуги аорты |
71 |
123 |
45 |
74 |
п 3 |
л 5 |
34 |
71 |
п 20 |
л 21 |
|
3-й. Бифуркации трахеи |
77 |
158 |
52 |
77 |
п 9 |
л 12 |
45 |
100 |
п 11 |
л 15 |
|
4-й. Деления легочного ствола |
87 |
160 |
57 |
86 |
п 11 |
л 14 |
38 |
102 |
п 13 |
л 10 |
|
5-й. Основания сердца |
95 |
175 |
84 |
112 |
п 6 |
л 27 |
35 |
82 |
п 12 |
л 10 |
Примечания: ПЗР – передне-задний размер средостения; ПРПС – поперечный размер переднего средостения; РПСОСП – расположение переднего средостения относительно срединной плоскости; ПРЗС – поперечный размер заднего средостения; РЗСОСП – расположение заднего средостения относительно срединной плоскости; п – расположение справа; л – слева от срединной плоскости.
1) 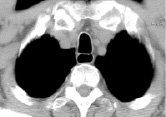 2)
2) 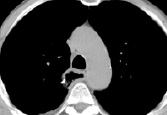 3)
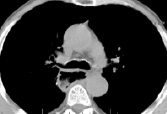
3) 
4) 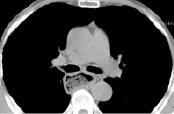 5)
5) 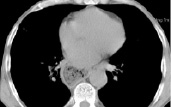
КТ-граммы средостения на типовых уровнях у пациента через 6 месяцев после операции типа Льюиса
Вывод
Впервые установлены закономерности изменений топографии органов средостения в отдаленные сроки после операции типа Льюиса. Согласно полученным данным, связанные с операцией нарушения топографии органов средостенья носят временный характер и к 6 месяцам после операции топометрические показатели становятся близки к предоперационным.
Рецензенты:
Гелашвили П.А., д.м.н., профессор, заведующий кафедрой морфологии и патологии, НОУ ВПО «Медицинский институт «РЕАВИЗ», г. Самара;
Железнов Л.М., д.м.н., профессор, заведующий кафедрой анатомии человека, ГБОУ ВПО «Оренбургская государственная медицинская академия» Минздрава, г. Оренбург.
Работа поступила в редакцию 04.04.2013.
Библиографическая ссылка
Самойлов П.В. ИЗМЕНЕНИЯ ТОПОГРАФИИ ОРГАНОВ СРЕДОСТЕНИЯ ПОСЛЕ РЕЗЕКЦИИ ПИЩЕВОДА С ПЛАСТИКОЙ ЖЕЛУДОЧНЫМ ТРАНСПЛАНТАТОМ (ОПЕРАЦИИ ТИПА ЛЬЮИСА) В ОТДАЛЕННЫЕ СРОКИ ПОСЛЕ ОПЕРАЦИИ // Фундаментальные исследования. 2013. № 5-1. С. 135-138;URL: https://fundamental-research.ru/en/article/view?id=31477 (дата обращения: 11.05.2026).



