Scientific journal
Fundamental research
ISSN 1812-7339
"Перечень" ВАК
ИФ РИНЦ = 1,798
REPARATIVE REGENERATION OF ACHILLES TENDON IN CHILDREN WHEN TENDON SUTURE IS APPLIED (ACCORDING TO ULTRASONOGRAPHIC RESEARCH)
Ахиллово сухожилие (tendo calcaneus) – самое крупное и прочное сухожилие в организме человека, отличается высокой устойчивостью к разрыву, значительной эластичностью и пластичностью при незначительной растяжимости. Удлинение ахиллова сухожилия является одной из распространенных операций для устранения эквинусных и эквино-варусных деформаций стоп [1; 6; 10; 13; 14]. Наиболее часто данное вмешательство применяется у растущих детей. Восстановление непрерывности ахиллова сухожилия осуществляется путем сшивания его концов по методу Кюнео, Казакова и других авторов [7; 8]. Данная разновидность швов имеет низкую механическую прочность, которая обусловлена прохождением шовного материала среди сухожильных пучков в продольной плоскости, в результате чего при нагрузке сухожильная ткань подвержена значительному прорезыванию и продавливанию, что увеличивает риск возникновения несостоятельности шва [2]. В этом случае регенерация ахиллова сухожилия происходит в неблагоприятных условиях.
Вопрос о регенерации сухожильной ткани до настоящего времени остается до конца не изученным. Большинство исследователей считают, что сухожильная ткань не имеет истинной регенерации, а сухожильный дефект замещается рубцовой тканью.
«Золотым стандартом» при изучении репаративных процессов ахиллова сухожилия на сегодняшний день остаются гистологические препараты (срезы), взятые во время операции [3]. Однако изучить все фазы репаративной регенерации ахиллова сухожилия возможно лишь в эксперименте, поскольку забрать материал для морфологических исследований у детей, которым выполнялась удлиняющая ахиллопластика, не представляется возможным.
Высокая разрешающая способность современных ультразвуковых аппаратов, информативность и неинвазивность метода создали предпосылки для широкого применения ультрасонографии в травматологии и ортопедии при оценке состояния опорно-двигательного аппарата [4; 5; 12]. С помощью широкополосных высокочастотных датчиков с высокой плотностью элементов обеспечивается высочайшее точное разрешение на сонографических изображениях соединительной ткани. Разрешающая способность современных ультразвуковых аппаратов позволяет достоверно отобразить структуру коллагеновых волокон, которые являются базовой основой сухожилий. Фактически сонографическая картина сухожилий в настоящее время соответствует их гистологическому строению [9; 11].
Метод ультразвуковой диагностики широко применяется при исследовании мягкотканых структур опорно-двигательного аппарата, но его возможности в отношении изучения репаративной регенерации ахиллова сухожилия в реальном времени недостаточно изучены.
Целью настоящей работы явилось ультросонографическое изучение репаративной регенерации ахиллова сухожилия в реальном времени при наложении сухожильного шва.
Материалы и методы исследования
В Нижегородском НИИ травматологии и ортопедии разработан и внедрен способ наложения петлевого сухожильного шва (патент РФ № 2346665 от 24.09.2009г. Лицензия на использование новой медицинской технологии «Наложение петлевого сухожильного шва при ахиллопластике» от Росздравнадзора, ФС № 2011/231 от 04.08.2011 г.).
В работе представлены результаты обследования 42 детей (73 стопы), которым была выполнена удлиняющая ахиллопластика с сшиванием концов сухожилия по типу «конец в конец». Ахиллово сухожилие Z-образно рассекалось в сагиттальной плоскости с наложением петлевого сухожильного шва по предложенному способу. Двусторонняя патология отмечена у 31 ребенка, односторонняя – у 11 (правосторонняя – 4, левосторонняя – 7). Средний возраст составил – 445,0 ± 41,7 дня.
Ультразвуковое исследование выполнялось на аппарате Acuson X 300 (Siemens, Германия), линейными датчиками 13–5 МГц с небольшой рабочей поверхностью для удобства сканирования. Исследование ахиллова сухожилия проводилось в двух взаимно перпендикулярных плоскостях, при этом УЗ-луч составлял с сухожилием прямой угол. Строгое соблюдение данного условия при обследовании позволило исключить возникновение эффекта анизотропии, согласно которому изменяется эхогенность исследуемой структуры. Это снизило вероятность получения неверного заключения о состоянии репаративного процесса в ахилловом сухожилии. Сухожилие исследовалось от места прикрепления к пяточной кости до места перехода в икроножную и камбаловидную мышцы, при этом определялась его толщина в проксимальной и дистальной частях, выраженность паратонона. Оценивалась структура сухожилия, состояние его концов и паратениальных тканей, формирование регенерата (сращения). Ультрасонография ахиллова сухожилия проводилась до оперативного вмешательства, а также на 7, 15, 30 и 48 сутки после него.
Результаты исследования и их обсуждение
Эхокартина ахиллова сухожилия перед тенотомией. При продольном ультразвуковом сканировании сухожилие имеет трубчатую структуру с параллельными гиперэхогенными линиями (рис. 1). Гиперэхогенные линии являются отражениями ультразвукового луча от коллагена и перегородок эндотелия. Ахиллово сухожилие прослеживается на всем протяжении, хорошо дифференцируется от окружающих его мягких тканей, четко определяются его контуры и волокнистая структура. При ультразвуковом сканировании по краям ахиллова сухожилия визуализируются гиперэхогенные линии – паратенон, толщина которого составляет 0,26 ± 0,05 мм. Передне-задний размер проксимального конца сухожилия равен 3,1 ± 0,15 мм, а дистального конца сухожилия – 3,72 ± 0,26 мм. При поперечном сканировании ахиллово сухожилие лоцируется в виде образования овальной формы с четкими контурами и яркими гиперэхогенными точками.
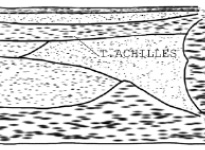
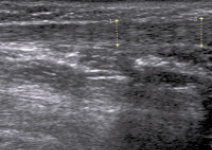
Рис. 1. Изображение правого ахиллова сухожилия до тенотомии
На 7 сутки после тенотомии при ультразвуковом исследовании ахиллова сухожилия при продольном сканировании определяется непрерывность его контура за счет сухожильного шва (рис. 2). Выявляется снижение эхогенности сухожилия и неоднородность его структуры за счет утолщения, разрыхления и набухания соединительнотканной его основы. Концы ахиллова сухожилия имеют нечеткий и неровный контур с утратой упорядочной эхоструктуры, визуализируются гиперэхогенные послеоперационные лигатуры (p < 0,001). Определяется неравномерная толщина проксимального и дистального концов сухожилия после его Z-образного рассечения в сагиттальной части. В зоне наложения шва передне-задний размер проксимального конца сухожилия составляет 5,2 ± 0,36 мм, а дистального конца сухожилия – 4,1 ± 0,41 мм. Между концами сухожилия обнаруживается гипоэхогенная зона неправильной формы и нечеткими контурами, которая соответствует образующемуся участку гематомы. По сравнению с предыдущим исследованием имеется прерывание контура паратенона (p < 0,01). При продольном и поперечном сканировании вокруг сухожилия выявляется тонкий гипоэхогенный «ободок» – незначительное скопление жидкости (гематома).
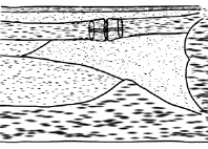
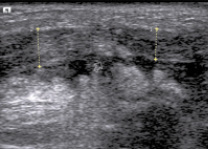
Рис. 2. Та же больная. Изображение правого ахиллова сухожилия на 7 сутки после тенотомии
В средней и нижней трети голени лоцируются расширенные лимфатические коллекторы, имеются признаки лимфостаза (рис. 3). Подкожная клетчатка утолщена, сниженной эхогенности, с незначительно выраженными узкими жидкостными «ходами» между жировыми дольками, что указывает на развитие отека подкожной клетчатки.
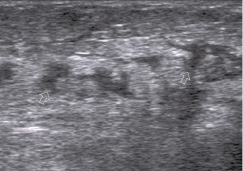
Рис. 3. Та же больная. Расширенные лимфатические коллекторы,отек подкожной клетчатки на 7 сутки после тенотомии
На 15 сутки после тенотомии при ультразвуковом исследовании ахиллова сухожилия при продольном сканировании в зоне шва лоцируется проксимальный и дистальный концы сухожилия (рис. 4). По сравнению с предыдущим исследованием отмечается уменьшение передне-заднего размера проксимального конца сухожилия до 4,3 ± 0,34 мм, а дистального – до 3,3 ± 0,26 мм (p < 0,05). Сохраняется сниженная эхогенность сухожилия и неоднородность его структуры, проксимальный и дистальный фрагменты визуализируются неотчетливо, контуры их размыты. Это свидетельствует о том, что поврежденная ткань концов сухожилия становится гомогенизированной, наступает ее лизис. Между концами сухожилия визуализируются гиперэхогенные послеоперационные лигатуры. На ультросонограммах отчетливо прослеживается уменьшение зоны между проксимальным и дистальным концами сухожилия, которая имеет неоднородную структуру (преимущественно гипоэхогенная) и нечеткий контур. Диастаз между концами сухожилия уменьшается в результате отсутствия их набухания и значительного снижения количества воспалительных очагов. По сравнению с 7 сутками появляются участки соединительнотканной оболочки ахиллова сухожилия – паратенона (p < 0,01). Вокруг сухожилия сохраняется тонкий гипоэхогенный «ободок» – незначительное скопление жидкости за счет организующейся гематомы.
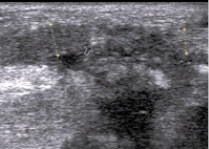
Рис. 4. Та же больная. Изображение правого ахиллова сухожилия на 15 сутки после тенотомии
В средней и нижней трети голени имеется лимфостаз, лоцируются расширенные лимфатические коллекторы, подкожная клетчатка утолщена, имеет сниженную эхогенность, что свидетельствует о сохраняющемся ее отеке (рис. 5).
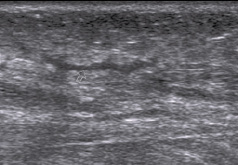
Рис. 5. Та же больная. Расширенные лимфатические коллекторы, отек подкожной клетчатки на 15 сутки после тенотомии
На 30 сутки после тенотомии в зоне шва концы ахиллова сухожилия не дифференцируются, сливаются в единое целое (рис. 6). Эхоструктура сухожилия в зоне анастомоза неоднородна за счет мелких гипоэхогенных зон, что указывает на замещение лизированной дистрофически измененной ткани новообразованной плотной соединительной тканью. Передне-задний размер проксимальной части составляет 4,0 ± 0,28 мм (p > 0,05), а дистальной части – 2,5 ± 0,17 мм (p < 0,05). В зоне наложения шва определяются гиперэхогенные послеоперационные лигатуры. Соединительнотканная оболочка ахиллова сухожилия (паратенон) прослеживается на всем его протяжении, ее толщина над проксимальной и дистальной частью ахиллова сухожилия – 0,31 ± 0,03 мм. В зоне перехода проксимальной части в дистальную отмечается увеличение толщины паратенона до 0,4 ± 0,04 мм. Жидкостные скопления вокруг сухожилия не выявлены.
Прилежащие ткани к ахилловому сухожилию (подкожная клетчатка) принимают картину нормальной эхогенности (рис. 7).
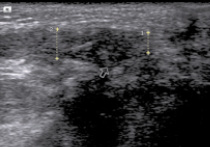
Рис. 6. Та же больная. Изображение правого ахиллова сухожилия на 30 сутки после тенотомии
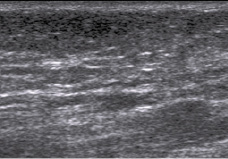
Рис. 7. Та же больная. Отсутствие признаков лимфостаза, отека подкожной клетчатки на 30 сутки после тенотомии
На 48 сутки обследования отмечается восстановление анатомической непрерывности ахиллова сухожилия, контуры его четкие, ровные (рис. 8). На месте сшитых концов наблюдаются процессы созревания сухожильной ткани. По сравнению с полученными результатами обследования на 7, 15 и 30 сутки после операции имеется повышение эхогенности сухожилия (p < 0,001) за счет наличия новообразованной плотной соединительной ткани в зоне его сращения. Сохраняется неоднородность структуры ахиллова сухожилия при равномерном утолщении в месте наложения швов. Структура регенерата приближалась к нормальной ткани сухожилия, отчетливо прослеживается хорошо выраженная соединительнотканная оболочка ахиллова сухожилия (паратенон) на всем его протяжении. В структуре сухожильной ткани визуализируются гиперэхогенные послеоперационные лигатуры. Прилежащие ткани к ахилловому сухожилию (подкожная клетчатка) имеют картину нормальной эхогенности.
Через 1 год после тенотомии на ультрасонограммах ахиллова сухожилия при продольном сканировании визуализируется линейная структура с эхогенными непрерывными границами на всем протяжении от мышечной части до прикрепления к пяточной кости (рис. 9). Прослеживается четкая тенденция к выравниванию толщины ахиллова сухожилия в проксимальной и дистальной части. Толщина в проксимальной части сухожилия составила 3,6 ± 0,28 мм, а в дистальной – 3,2 ± 0,25 мм (p > 0,05). Максимальное значение передне-заднего размера определяется в месте наложения сухожильного шва и составляет 4,5 ± 0,31 мм.

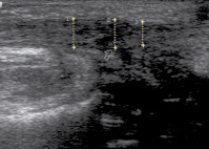
Рис. 8. Та же больная. Изображение правого ахиллова сухожилия на 48 сутки после тенотомии
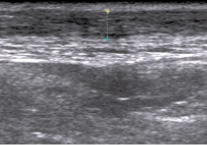
Рис. 9. Та же больная. Изображение правого ахиллова сухожилия через 1 год после тенотомии
При поперечном и продольном сканировании на уровне шва в толще сухожилия поперечно выявляется тонкая гипоэхогенная полоса с нечеткими контурами, что свидетельствует об относительно неполном восстановлении структуры ахиллова сухожилия. Толщина сухожильной оболочки определяется на всем протяжении сухожилия и составляет 0,28 ± 0,04 мм. Окружающие мягкие ткани без особенностей.
Заключение
Проведенный анализ эхоструктуры ахиллова сухожилия на разных сроках после операции позволил выявить основные дифференциальные (отличительные) критерии фаз репаративной регенерации сухожильной ткани у детей после шва по методике отдела.
Данные ультрасонографического обследования ахиллова сухожилия на 7 сутки после тенотомии показали, что в зоне сухожильного шва преобладают деструктивные процессы: отмечаются диастаз концов сухожилия с заполнением его гематомой, отечность и утолщение концов, и прерывание контура паратенона, а также развитие лимфостаза и отека в прилежащих тканях. На 15 сутки после операции процессы репаративной регенерации принимают усиленный характер: отмечается уменьшение диастаза концов сухожилия, снижение их отечности с появлением непрерывности контура сухожилия и частичного восстановления контура паратенона. На 48 сутки после тенотомии основные процессы регенерации сухожилия заканчиваются: восстанавливается его анатомическая непрерывность с приближением структуры регенерата к нормальной ткани сухожилия. Результаты ультрасонографического обследования ахиллова сухожилия показывают, что окончательная перестройка сухожилия в зоне наложения швов происходит достаточно длительно и даже через год после операции обнаруживаются изменения в виде тонкой гипоэхогенной полосы с нечеткими контурами.
Данные ультрасонографических исследований показали, что предложенный сухожильный шов обеспечивает хорошую адаптацию между проксимальным и дистальным концами сухожилия и создает благоприятные условия для регенерации сухожильной ткани в оптимальные сроки.
Проведенное ультрасонографическое исследование позволило изучить регенерацию ахиллова сухожилия в динамике, максимально точно определить сроки его сращения с восстановлением анатомической непрерывности, что имеет большое практическое значение для определения длительности периода гипсовой иммобилизации, сроков начала ранней реабилитации у конкретно взятого пациента.
Рецензенты:
Малышев Е.С., д.м.н., профессор кафедры хирургии (курс травматологии и ортопедии) ФПКВ ГБОУ ВПО «НижГМА» Минздрава России, г. Нижний Новгород;
Королев С.Б., д.м.н., профессор, заведующий кафедрой травматологии, ортопедии и военно-полевой хирургии ГБОУ ВПО «НижГМА» Минздрава России, г. Нижний Новгород.
Работа поступила в редакцию 07.03.2013.
Библиографическая ссылка
Власов М.В., Богосьян А.Б., Мусихина И.В., Кузнецова И.В. РЕПАРАТИВНАЯ РЕГЕНЕРАЦИЯ АХИЛЛОВА СУХОЖИЛИЯ У ДЕТЕЙ ПРИ НАЛОЖЕНИИ СУХОЖИЛЬНОГО ШВА (ПО ДАННЫМ УЛЬТРОСОНОГРАФИЧЕСКОГО ИССЛЕДОВАНИЯ) // Фундаментальные исследования. 2013. № 3-2. С. 265-271;URL: https://fundamental-research.ru/en/article/view?id=31323 (дата обращения: 17.05.2026).



