Scientific journal
Fundamental research
ISSN 1812-7339
"Перечень" ВАК
ИФ РИНЦ = 1,798
TEN YEARS OF EXPERIENCE IN HELPING PATIENTS WITH FOREIGN BODIES IN RESPIRATORY TRACT
Актуальность ранней диагностики и оказания медицинской помощи при аспирации инородных тел в детском возрасте не вызывает сомнения. С данной патологией может столкнуться любой специалист, начиная от врача педиатра и заканчивая врачом детским хирургом специализированного торакального отделения. Своевременность и правильность оказания помощи пациенту с инородным телом на всех этапах медицинской службы позволяет избегать осложнений, которые затягивают процесс лечения, а в некоторых случаях и спасти жизнь ребенку.
Известно, что в подавляющем большинстве случаев (до 93 % всех аспираций) инородные тела дыхательных путей встречаются в возрасте от нескольких месяцев до трех - пяти лет [2]. Необходимо также учитывать, что ребенок может аспирировать инородное тело в любом возрасте, в том числе даже на первом месяце жизни. Так, по данным Чистяковой В.Р. соавт. (2005), пациенты первого года жизни составляют 12,6 % от всех детей с инородным телом дыхательных путей.
Диагностика инородных тел может быть затруднена. Это объясняется отсутствием указаний на аспирацию в анамнезе, стертостью клинической картины. Немаловажным фактором является также недостаточная настороженность медицинского персонала в отношении инородных тел дыхательных путей при сборе анамнеза у родителей пациента. В этом случае обнаружение инородного тела зачастую бывает «случайной находкой». Процент поздних госпитализаций доходит до 51 % [3].
Кроме того, инородные тела дыхательных путей весьма опасны в связи с возможностью развития асфиксии. Так, по данным K.B. Zur (2009), смертность в США составила 1,4 на 100000 населения. В России летальность, вызванная инородным телом дыхательных путей, остается достаточно высокой и колеблется от 2 до 15 % [6].
При длительном стоянии инородного тела в дыхательных путях возможно развитие тяжелых осложнений, приводящих к инвалидизации. После удаления длительно стоящих инородных тел процент хронических гнойных заболеваний легких достигает 60 % [1]. В литературе отсутствуют данные о тактике лечения детей с длительным стоянием инородных тел, нет анализа ближайших и отдаленных результатов лечения.
Поэтому, несмотря на очевидные успехи в лечении пациентов с инородными телами дыхательных путей, данная проблема по-прежнему является актуальной, и на современном этапе необходим поиск дополнительных путей улучшения результатов лечения больных с данной патологией.
На лечении в клинике детской хирургии ОмГМА города Омска с 2000 по 2011 год находились 370 детей с инородными телами трахеобронхиального дерева. Преобладающее большинство - это дети до 3 лет (281 ребенок).
Наиболее часто (58,8 %) инородные тела локализовались в бронхиальном дереве справа, в 27 % - слева, в 8,4 % отмечена двусторонняя локализация. Инородные тела гортани и трахеи выявлены у 5,1 % больных. Органическая природа аспирированных предметов установлена в 88,4 % детей, неорганическая - у 11,6 %.
С четким указанием на аспирацию поступило 291 ребенок (78,7 %). Остальные 79 пациентов (21,3 %) были направлены в торакальное или пульмонологическое отделение ОДКБ и ГДКБ № 3 со следующими диагнозами: острая респираторная инфекция - 8 детей (10,1 %), трахеоброн- хит - 35 детей (44,3 %), ателектаз сегмента или доли легкого неясной этиологии - 3 ребенка (3,8 %), пневмония очагового или сливного характера - 26 детей (32,9 %), инородное тело пищевода - 6 детей (7,6 %), пневмоторакс - 1 ребенок (1,3 %).
По длительности нахождения инородных тел в дыхательных путях больные распределились следующим образом: до 1 суток - 194 ребенка, от 1 до 10 дней - 66, от 10 дней до 1 месяца - 42, от 1 до 6 месяцев - 48, и от 6 месяцев и более - 20 пациентов.
После изучения выписок из историй болезни, повторного сбора анамнеза, оценки в динамике клинико-рентгенологических данных у 58 (73,8 %) из 79 больных было заподозрено инородное тело дыхательных путей, у остальных инородное тело являлось случайной находкой при бронхологическом обследовании.
В день поступления инородные тела удалены во время трахеобронхоскопии у 97,34 % детей, в 1,85 % случаев предпринимались двух-, трехкратные попытки, закончившиеся успешным удалением аспирированных предметов.
Критериями клинического выздоровления у больных со сроком пребывания инородного тела в бронхиальном дереве не более десяти дней мы считали удовлетворительное состояние, отсутствие кашля, нормализацию физикальной и рентгенологической картины в легких, полное стихание воспалительных явлений в трахеобронхиальном дереве, подтверждаемое бронхологически.
При проведении анализа случаев позднего поступления больных выявлены четыре наиболее типичные причины диагностических ошибок, совершаемых врачами и средним медицинским персоналом первичного звена города и области:
● незнание медицинскими работниками клинических симптомов, характерных для аспирации в дыхательные пути инородного тела;
● отсутствие целенаправленности при сборе анамнеза;
● отказ от рентгенологического исследования в начальные сроки заболевания;
● неправильная интерпретация клинических и рентгенологических данных.
Лечебно-тактические ошибки отмечены в 22,4 % наблюдений. Они были связаны с неоправданно длительным лечением детей с острой и затяжной бронхолегочной патологией на местах при отсутствии какой-либо положительной клинико-рентгенологической динамики в течение заболевания и в этой связи поздним направлением больных в специализированные отделения.
Известно, что уже в течение десяти дней могут развиться патологические изменения в стенке бронхов, характеризующиеся явлениями эндобронхита, первоначально в месте стояния инородного тела, а затем и в нижележащих отделах, с последующим разрастанием грануляционной ткани. При нахождении инородного тела в просвете бронха больше 1 месяца кроме грануляционной соединительной ткани развивается деформирующий бронхит с последующим формированием цилиндрических, а в последствии и мешотчатых бронхоэктазов. Наиболее часто это наблюдается при инородных телах органической природы.
Нередко после удаления длительно стоящего инородного тела у пациента возникают явления ателектаза и пневмонии, что связано с попаданием грануляционной ткани в периферические отделы бронхиального дерева при механическом ее разрушении. Это может способствовать формированию хронического бронхолегочного процесса.
Поэтому важное значение в профилактике осложнений у детей с длительно стоящим инородным телом имеют не только своевременная диагностика и ранняя госпитализация в специализированное лечебное учреждение, но и создание оптимальных условий для разрушения грануляционного вала и удаления аспирированного предмета.
Для уменьшения риска попадания грануляционной ткани при ее механическом разрушении и профилактике таких осложнений, как кровотечение, ателектаз, пневмония, нами впервые был использован метод криодеструкции.
Лечение больных с грануляционным стенозом проводилось с применением криоаппарата КМТ-01Б, разработанного научно-производственной компанией «Криомедицинские технологии» (Невельский И.В., 1997 г., г. Омск) и криозондов, (Полещук В.В., Бочарников Е.С., Федотов В.К., Пономарев В.И., Кугаевских В.Н., патент на полезную модель № 143201). Лечебная манипуляция осуществлялась под общим обезболиванием с искусственной вентиляцией легких в высокочастотном режиме через тубус бронхоскопа фирмы «Karl Shtorz». Под контролем зрения определялся участок, подлежащий криодеструкции, рабочий наконечник устанавливался в соприкосновение с патологическим объектом. Закись азота охлаждала наконечник до температуры - 80 °С, и грануляционный вал подвергался крионекрозу. После этого инородное тело удалялось. Затем просвет бронха осматривался оптикой, и при наличии грануляций проводилось повторное криовоздействие. Количество криодеструкций не превышало двух. Во время второй манипуляции, если на то были показания, проводился эндоскопический контроль с санационной бронхоскопией либо криовоздействие на оставшуюся грануляционную ткань. Интервал между процедурами составлял 4-5 дней.
Метод криодеструкции для лечения длительно стоящих инородных тел, осложненных грануляционным валом, применен у 32 больных в возрасте от 9 месяцев до 14 лет (1 группа). Группа сравнения (2 группа) 28 человек - это дети, которым грануляционную ткань разрушали механическим путем с последующим удалением инородного тела.
Применение данного метода позволило уменьшить количество осложнений, возникающих во время удаления длительно стоящего инородного тела в 1,5 раза. Кровотечений при данной манипуляции не наблюдалось, ателектаз возник у 1 пациента, пневмония - у 2. В то время как при механическом разрушении грануляционного стеноза с последующим удалением инородного тела кровотечение встретилось в 4 случаях, ателектазы развились в 3, а пневмонии в 5 случаях. Получены статистически значимые различия при применении данных методик по частоте осложнений после манипуляции: для кровотечений (P = 0,042), ателектазов (P = 0,257) и пневмоний (P = 0,161), для уровня значимости р = 0,05 (P - односторонний вариант точного критерия Фишера).
Хирургические методы лечения по поводу инородных тел у детей хотя и играют не столь значительную роль в современных условиях, но не теряют актуальность и в наши дни.
За данный период времени было оперировано 3 пациента с инородными телами дыхательных путей: В 2 случаях выполнена торакотомия, бронхотомия и удаление инородного тела, пациенту с «неудаляемым» инородным телом долевого бронха. В одном случае проведена нижняя лобэктомия - при длительно стоящем инородном теле, осложненным мешотчатыми бронхоэктазами. Послеоперационный период у этих пациентов протекал гладко.
Накопленный многолетний опыт работы позволил в городе Омске и Омской области создать систему организационных мероприятий, позволяющих на ранних этапах выявить аспирацию инородного тела в дыхательные пути и своевременно ликвидировать угрозу для жизни ребенка, а также предотвратить развитие осложнений. Работу медицинских служб в Омском регионе при подозрении на инородное тело дыхательных путей схематично можно представить следующим образом (рисунок).
Естественно, что тактика и объем медицинской помощи при подозрении на инородное тело дыхательных путей и его осложнения будут зависеть от длительности заболевания и степени дыхательных расстройств.
На фельдшерско-акушерском пункте, в участковой больнице и врачебной амбулатории при подозрении на инородное тело дыхательных путей необходимо опустить ребенка вниз головой в сочетании с постукиванием ладонью между лопатками, ввести транквилизаторы в возрастной дозировке, при отсутствии симптомов нарастающей асфиксии транспортировать в положении «полусидя» в центральную районную больницу в сопровождении фельдшера или врача. В случае нетранспортабельности больного обязателен вызов «на себя» реаниматолога и ЛОР врача с инструментарием для проведения прямой ларингоскопии, интубации трахеи.
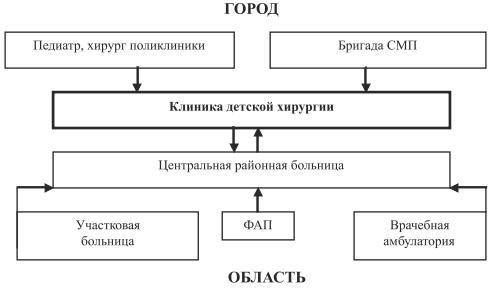
В условиях центральной районной больницы вводят транквилизаторы, если они не вводились, и обследование дополняется обзорной рентгенографией органов грудной полости.
При инородных телах гортани показана прямая ларингоскопия под общей анестезией с удалением инородного тела, которая проводится ЛОР врачом. В случае невозможности удалить аспирированный предмет выполняется трахеостомия.
При инородных телах трахеи с выраженными дыхательными расстройствами необходима срочная интубация трахеи с продвижением аспирированного предмета в один из главных бронхов с последующей однолегочной вентиляцией легких.
После телефонной консультации с хирургом санавиации и уточнения состояния ребенок отправляется в специализированную клинику. В зависимости от тяжести состояния транспортировка осуществляется либо транспортом центральной районной больницы в сопровождении врача реаниматолога, либо вызывается «на себя» бригада из областной клинической больницы для оказания специализированной помощи на месте.
В городе все дети с аспирацией доставляются в отделение городской больницы бригадой скорой медицинской помощи, где им оказывается специализированная помощь.
При отсутствии эффекта от лечения при остром или хроническом бронхолегочном процессе пациент направляется к торакальному хирургу в специализированную клинику для уточнения диагноза.
Для улучшения оказания помощи детям с инородными телами дыхательных путей нами были осуществлены в рамках области следующие организационно-методические мероприятия, которые можно разделить на две группы.
В первую группу вошли мероприятия, осуществляемые педиатрами и хирургами специализированных отделений: проведение с педиатрами и врачами общего профиля тематических конференций по вопросам клиники, диагностики и лечения инородных тел трахеобронхиального дерева; специализация педиатров на ФУВ в торакальном отделении по неотложной пульмонологии; проведение «сельских дней» на базе областной больницы с приглашением педиатров и врачей общей практики и разбором диагностических и лечебно-тактических ошибок.
Во вторую группу вошли мероприятия, которые должны проводиться врачами амбулаторно-поликлинической службы и педиатрами центральных районных больниц: разъяснительная работа с населением по вопросам клинической симптоматики, характерной для аспирации инородного тела в дыхательные пути (лекции, беседы, выступления в средствах массовой информации); проведение семинаров с врачами участковых больниц и работниками фельдшерско-акушерских пунктов по вопросам клиники и диагностики данной патологии.
Внедрение в практическую работу с 2006 года изложенных организационно-методических мероприятий позволило уменьшить количество случаев поздней диагностики инородных тел дыхательных путей с 32,6 до 27,2 %.
Выводы
1. Большинство инородных тел дыхательных путей у детей удается удалить эндоскопически с первой попытки и без каких-либо технических трудностей.
2. При длительном стоянии инородного тела предпочтение следует отдавать не механическому разрушению грануляционного вала, а криодеструкции его с последующим удалением аспирированного предмета.
3. Удельный вес экстренных и плановых операций у пациентов с инородными телами трахеобронхиального дерева невелик и составляет 0,82 % (3 операции).
4. Производимые в рамках города и области организационно-методические мероприятия позволили уменьшить число поздних поступлений детей с инородными телами с 32,6 до 27,2 %.
Рецензенты:
Коржук М.С., д.м.н., профессор, заведующий кафедрой общей хирургии с курсом торакальной хирургии ОмГМА, врач-торакальный хирург высшей категории, г. Омск;
Чернышев А.К., д.м.н., профессор, кафедры детской хирургии с курсом урологии и андрологии ОмГМА, г. Омск.
Работа поступила в редакцию 12.12.2012.
Библиографическая ссылка
Кугаевских В.Н., Бочарников Е.С., Полещук В.В., Пономарев В.И. ДЕСЯТИЛЕТНИЙ ОПЫТ ОКАЗАНИЯ ПОМОЩИ ПАЦИЕНТАМ С ИНОРОДНЫМИ ТЕЛАМИ ДЫХАТЕЛЬНЫХ ПУТЕЙ // Фундаментальные исследования. 2012. № 12-2. С. 284-288;URL: https://fundamental-research.ru/en/article/view?id=30856 (дата обращения: 04.05.2026).



