Качество населения – это категория, выражающаяся через конкретный набор качественных характеристик: здоровье, образование, культуру. К качественным характеристикам принято также относить целый ряд показателей естественного движения населения [5].
Ряд международных организаций, в том числе Организация Объединенных Наций, при определении качества населения той или иной страны главное внимание обращают на состояние здоровья населения, которое, в свою очередь, во многом зависит от уровня здравоохранения и общего уровня жизни. В настоящее время одним из важнейших показателей качества населения принято считать показатель младенческой смертности (смертность среди детей младше одного года) [10, с. 3–9].
Разработка научно обоснованных мероприятий совершенствования медицинской помощи и организационно-методологических принципов её оптимизации подразумевает проведение предварительного анализа особенностей формирования здоровья населения, в том числе в тех регионах, где влияние климатогеографических, экологических и социально-экономических факторов значительно выражено [16, с. 3–7].
Следует отметить, что в настоящее время активному внедрению новых региональных организационно-функциональных моделей медицинской помощи способствовали мероприятия модернизации отечественной системы здравоохранения. Осуществляемые новации потребовали пересмотра критериев оценки качества и эффективности деятельности лечебно-профилактических учреждений и системы здравоохранения в целом [3].
Пролонгированная во времени сложная социально-экономическая ситуация в Чеченской республике оказала дополнительное влияние на потребность региона в оптимизации процессов организации медицинской помощи и обеспечения её надлежащего качества [14]. Следует отметить, что в переходный период, когда происходит замена одной модели организации помощи на другую, возникает также потребность в пересмотре привычных методов управления [17, с. 26–31; 18, с. 3–7].
В сложившихся социально-экономических условиях в Чеченской Республике чрезвычайно актуальной представляется задача по проведению целенаправленных исследований, предусматривающих изучение качественных изменений в структуре населения, что важно для разработки комплексных мероприятий по обеспечению высокого качества медицинской помощи населению в целом и его отдельным группам.
Цель исследования – научно-методическое обоснование разработки и внедрения мероприятий по снижению показателя младенческой смертности в Чеченской Республике.
В задачи исследования входило проведение анализа младенческой смертности, по результатам которого планировалась разработка усовершенствованной модели обеспечения качества медицинской помощи беременным женщинам, роженицам, родильницам и детям первого года жизни в Чеченской республике.
Материалы и методы исследования
Достижение поставленной цели исследования потребовало разработки методики оценки качественных изменений в структуре населения Чеченской Республики.
Разработанная методика базировалась на том, что в основе медицинской помощи населению лежат единые организационные принципы. Вместе с тем принималось во внимание, что социально-экономические условия развития региона оказывают значительное влияние на выбор форм и методов организации помощи. Среди таких условий были выделены [13, с. 5–11; 15, с. 50–52]:
1. Численность населения и плотность его проживания.
2. Специфика труда и степень хозяйственно-бытовой устроенности населения.
3. Особенности условий жизни, обычаев, образовательного и культурного уровней населения республики.
4. Состояние транспортных коммуникаций и территориальная удаленность врачебной помощи (в том числе специализированной) от мест проживания пациентов.
5. Техническая обеспеченность средствами связи.
6. Обеспеченность специалистами учреждений здравоохранения.
7. Оснащение лечебно-профилактических учреждений медицинским оборудованием.
Перечисленные позиции определили доступность медицинской помощи населению Чеченской республики и возможность достижения целевых показателей качества медицинской помощи.
В рамках методики оценки качественных изменений в структуре населения Чеченской Республики одним из важнейших показателей состояния здоровья и уровня жизни населения был определен показатель младенческой смертности.
Младенческий возраст (от рождения до года) подразделялся на период новорожденности (первые 4 недели после рождения) и грудной возраст (от 4 недель до 1 года) [8].
Младенческая смертность (смертность среди детей младше одного года) рассматривалась также как один из ключевых показателей качества функционирования системы здравоохранения в республике.
Разработанная методика подразумевала оценку перинатальной смертности как статистического показателя, отражающего все случаи смерти плода или новорожденного в период от 22-й недели беременности до 7 суток после рождения (перинатальный период). Перинатальная смертность включала антенатальную смертность – в период от 22 недель беременности до начала родов, интранатальную – во время родов, а также раннюю неонатальную – до 7 суток после родов [11].
В рамках настоящего исследования интранатальная и ранняя неонатальная смертность учитывались отдельно в структуре младенческой смертности. Помимо этого, учитывались поздняя неонатальная смертность, которая определялась как смертность детей после 7 и до 28 полных дней жизни, а также постнеонатальная смертность – как смертность детей с 29 дня жизни до 1 года.
Все факторы, способные повлиять на показатель младенческой смертности, были структурированы как социально-гигиенические, биологические, медицинские и социально-экономические [2, с. 4–6; 1, с. 3–4].
При разработке мероприятий по снижению младенческой смертности в Чеченской Республике в процессе настоящего исследования использовалась концепция всеобщего менеджмента качества (TQM) в здравоохранении, представленная следующим образом [6]:
– ориентация на пациента, соответствие его ожиданиям и современному уровню развития науки и технологии;
– лидирующая роль руководства системы здравоохранения Чеченской Республики в создании необходимых условий для обеспечения надлежащего качества медицинской помощи на территории республики;
– вовлеченность широких слоев медицинского сообщества республики в деятельность по управлению качеством медицинской помощи;
– процессный подход к ресурсам и деятельности;
– системный подход, объединяющий все процессы, направленные на пациента;
– постоянное улучшение и совершенствование процессов на основании анализа результатов;
– принятие решений, основанных на доказанных фактах;
– использование медицинских технологий, доказавших свою эффективность и актуальность;
– организацию внутриведомственного и межведомственного взаимодействия в интересах пациента.
В процессе исследования термин «модель» трактовался как некий объект, отражающий важнейшие особенности изучаемого явления (процесса) [9].
Под моделью качества подразумевалось схематичное описание качества медицинской помощи как абстрактного объекта взаимодействия конкретных субъектов (пациенты, медицинский персонал, органы управления здравоохранением, государство) в конкретных процессах (циклических повторяющихся действиях), выполнение которых позволяло достигнуть запланированных результатов, удовлетворяющих потребности вышеназванных субъектов.
Качество медицинской помощи трактовалось как характеристика соответствия конкретного результата медицинской помощи обоснованному прогнозу, ожидаемому в аналогичных случаях [7].
С другой стороны, качество медицинской помощи рассматривалось в трех направлениях, соответствующих «триаде Донабедиана», – качество структуры, качество процесса и качество результата [12, с. 4–9].
Результаты исследования и их обсуждение
В результате проведенного исследования было установлено, что за период 2011–2013 гг. максимальное значение показателя младенческой смертности в Чеченской Республике отмечалось в 2012 г. – 22,9 случаев на 1000 новорождённых. Темп роста показателя в 2012 г. составил 118,04 % (табл. 1).
Анализ младенческой смертности включал также анализ структуры показателя. Было установлено, что за весь анализируемый период в структуре показателя превалировала доля ранней неонатальной смертности, которая составила в 2011 г. 79,38 ± 1,79 %, в 2012 г. снизилась в 1,17 раза и составила 68,12 ± 1,41 %, а в 2013 г. существенно не изменилась и составила 67,05 ± 1,59 % (p = 0,056) (табл. 2).
Таблица 1
Анализ младенческой смертности
|
2011 |
2012 |
Темп роста, % |
2013 |
Темп убыли, % |
|
|
Младенческая смертность |
19,4 |
22,9 |
118,04 |
17,6 |
76,86 |
|
Антенатальная + интранатальная смертность |
6,4 |
11,2 |
175,00 |
8,9 |
79,46 |
|
Перинатальная смертность |
21,8 |
26,8 |
122,94 |
20,7 |
77,24 |
|
Неонатальная смертность |
18,2 |
19,5 |
107,14 |
15,4 |
78,97 |
|
Ранняя неонатальная смертность |
15,4 |
15,6 |
101,30 |
11,8 |
75,64 |
|
Поздняя неонатальная смертность |
2,8 |
3,9 |
139,29 |
3,6 |
92,31 |
|
Мертворождаемость |
8,5 |
10,5 |
123,53 |
8,5 |
80,95 |
|
Постнеонатальная смертность |
1,2 |
3,4 |
283,33 |
2,2 |
64,71 |
Таблица 2
Структура младенческой смертности (2011-2013)
|
2011 |
2012 |
2013 |
||||
|
Абс. |
Доля, % |
Абс. |
Доля, % |
Абс. |
Доля, % |
|
|
Ранняя неонатальная смертность |
15,4 |
79,38 ± 1,79 |
15,6 |
68,12 ± 1,41 |
11,8 |
67,05 ± 1,59 |
|
Поздняя неонатальная смертность |
2,8 |
14,43 ± 0,32 |
3,9 |
17,03 ± 0,35 |
3,6 |
20,45 ± 0,48 |
|
Постнеонатальная смертность |
1,2 |
6,19 ± 0,13 |
3,4 |
14,85 ± 0,30 |
2,2 |
12,50 ± 0,29 |
|
Младенческая смертность |
19,4 |
100,0 |
22,9 |
100,0 |
17,6 |
100,0 |
За анализируемый период удельный вес постнеонатальной смертности в структуре младенческой смертности возрос в 2 раза: с 6,19 ± 0,13 % в 2011 г. до 14,85 ± 0,30 % в 2012 и 12,50 ± 0,29 % в 2013 г.
Следует отметить, что показатель постнеонатальной смертности имел самый высокий темп роста, который в 2012 г. составил 283,33 %.
Отдельного внимания заслуживал анализ суммарного показателя антенатальной + интранатальной смертности, который в 2011 г. составил 6,4 случаев на 1000 рожденных детей, в 2012 г. увеличился в 1,75 раза и составил 11,2 случаев на 1000 рожденных детей. Темп роста показателя в 2012 г. составил 175,00 %, что соответствовало по величине 2-й ранговой позиции после показателя постнеонатальной смертности. В 2013 г. суммарный показатель антенатальной + интранатальной смертности составил 8,9 случаев на 1000 рожденных детей. Темп убыли показателя в 2013 г. составил 79,46 %. Однако величина суммарного показателя в 2013 г. оставалась в 1,39 раза превосходящей аналог 2011 г. Такое положение дел потребовало разработки дополнительных мероприятий по повышению качества медицинской помощи беременным женщинам, роженицам, родильницам и детям до 1 года.
Разработанная в процессе исследования модель качества медицинской помощи беременным женщинам, роженицам, родильницам и детям до 1 года была максимально приближена к индустриальной модели качества.
Основными элементами модели, помимо субъектов, были определены характеристики качества, качественные процессы медицинской помощи, инструментарий для оценки, функциональные элементы для оценки, ключевой элемент модели и тип управления качеством (рис. 1).
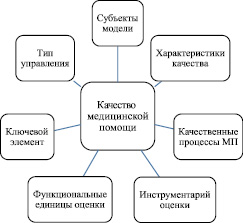
Рис. 1. Схема модели качества медицинской помощи беременным женщинам, роженицам, родильницам и детям до 1 года
К субъектам модели качества медицинской помощи беременным женщинам, роженицам, родильницам и детям до 1 года были отнесены:
– пациенты – внешние потребители медицинской помощи;
– медицинский персонал – исполнители, внутренние потребители медицинской помощи;
– государство – социальный гарант качественной медицинской помощи;
– органы управления здравоохранением – структуры, обеспечивающие необходимые и достаточные условия для оказания качественной медицинской помощи;
– лечебно-профилактические учреждения – поставщики медицинских услуг;
– фонды обязательного медицинского страхования и страховые медицинские организации – структуры основного источника финансирования.
К характеристикам качества были отнесены доступность, своевременность, эффективность, непрерывность, безопасность медицинской помощи, высокая квалификация медицинского персонала, а также уважение к пациентам и участие в их жизни в виде профессиональной врачебной деятельности, основанной на гуманизме и понимании социальной значимости труда медицинских работников.
Качественная помощь позиционировалась как результат качественного процесса.
К инструментарию для оценки были отнесены:
– оценка потребностей пациентов;
– оценка степени удовлетворенности пациентов оказанной помощью;
– оценка тяжести состояния пациентов;
– степень сложности курации пациентов в зависимости от клинических состояний и заболеваний;
– оценка качества жизни пациентов после завершения медицинских вмешательств;
– уровень практических рекомендаций;
– уровень информатизации процессов;
– уровень использования статистического анализа.
К функциональным единицам оценки модели были отнесены процесс, структура и результат.
Ключевым элементом модели качества медицинской помощи беременным женщинам, роженицам, родильницам и детям до 1 года стал процессный анализ, методика проведения которого предусматривала идентификацию, проектирование процессов с последующим их непрерывным совершенствованием.
Основным типом управления результатом стало управление по отклонениям, когда снижение частоты отклонений в ключевых процессах гарантировало бы оптимальный и научно обоснованный результат.
Методика процессного анализа предусматривала проведение анализа качества структуры, качества процессов и качества результатов.
В рамках оценки качества структуры анализировались условия оказания медицинской помощи и следующие показатели:
– квалификация медицинских и управленческих кадров;
– кадровый состав ЛПУ различных уровней;
– состояние материально-технической базы и оборудования ЛПУ различных уровней;
– состояние зданий и помещений ЛПУ различных уровней;
– лекарственное обеспечение в ЛПУ различных уровней;
– наличие и пополнение расходных материалов в ЛПУ различных уровней;
– рациональность использования иных видов ресурсов в ЛПУ различных уровней.
В рамках оценки качества процессов оценивалась медицинская помощь на соответствие Порядкам оказания и Стандартам медицинской помощи. Помимо этого, учитывались показатели динамики использования телекоммуникационных возможностей консультирования и скорость транспортировки пациентов при аналогичных клинических состояниях с учетом принадлежности ЛПУ к одному из трех уровней, а также территориальной удаленности места проживания пациентов от места оказания медицинской помощи.
В рамках разработанной модели все процессы медицинской помощи были структурированы следующим образом:
– основные;
– вспомогательные;
– обслуживающие (рис. 2).
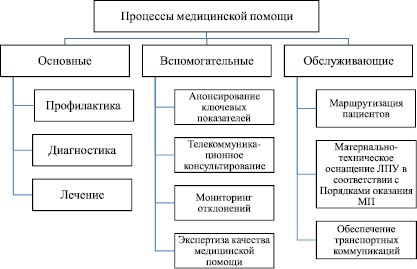
Рис. 2. Структура процессов как элемент модели обеспечения качества медицинской помощи беременным женщинам, роженицам, родильницам и детям до 1 года
В рамках обозначенной структуры были определены процессы, которые в первую очередь нуждались в совершенствовании: маршрутизация пациентов, обеспечение транспортных коммуникаций, телекоммуникационное консультирование по вопросам диагностики и лечения.
В рамках оценки качества результатов проводилось сравнение фактически достигнутых результатов с ранее анонсированными ключевыми показателями.
Важное значение имела координация комплексных мероприятий в рамках различных процессов, в том числе целевых консультаций, проводимых клиническими специалистами и руководителями органов управления здравоохранением [4].
Так, в рамках разработанной модели качества медицинской помощи был реструктурирован процесс профилактики перинатальной гибели плода. Следует отметить, что поражения плода и новорожденного, обусловленные состояниями матери, осложнениями беременности, родов и родоразрешения (Р00-Р04), в структуре причин перинатальной смертности занимали одну из лидирующих позиций. Чтобы названный процесс профилактики осуществлялся на качественно новом уровне, потребовалось усовершенствовать ряд вспомогательных и обслуживающих процессов.
Для оказания медицинской помощи в период беременности и родов потоки женщин были разделены в зависимости от течения беременности и наличия рисков для здоровья самих женщин и плода. Такое разделение потоков было закреплено нормативно в подпрограмме «Охрана здоровья матери и ребенка» государственной программы «Развитие здравоохранения до 2020 года».
Помимо этого, были подготовлены и утверждены приказы Министерства здравоохранения Чеченской республики от 15.01.2014 г. № 10 и от 04.08.2015 г. № 133 «О порядке маршрутизации детского населения», которые также предусматривали трехуровневую систему оказания медицинской помощи (рис. 3).
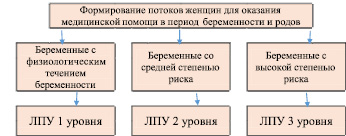
Рис. 3. Процесс формирования потоков женщин для оказания медицинской помощи в период беременности и родов
В рамках совершенствования обслуживающих процессов медицинской помощи были разработаны и внедрены клинические протоколы первичной реанимации новорожденных (приказ Министерства здравоохранения Чеченской республики от 23.12.2014 г. № 308).
В рамках совершенствования качества структуры медицинской помощи беременным женщинам, роженицам, родильницам и детям до 1 года жизни была утверждена структура коечной сети медицинских организаций различных организационно-правовых форм, что позволило реструктуризировать коечный фонд республики в соответствии со среднероссийскими показателями обеспеченности населения койками (приказ Министерства здравоохранения Чеченской республики от 20.12.2013 г. № 305).
И, наконец, управление качеством структуры медицинской помощи предусматривало организацию выездных сертификационных и симуляционно-тренинговых циклов для акушеров-гинекологов, неонатологов, педиатров и реаниматологов.
Заключение
В 2011–2013 гг. в Чеченской Республике установлены негативные качественные изменения в структуре населения. Анализ структуры и динамики важнейшего показателя качества населения (младенческой смертности) позволил установить, что в его структуре превалировала доля ранней неонатальной смертности, которая составила в 2011 г. 79,38 ± 1,79 %, в 2012 г. снизилась в 1,17 раза и составила 68,12 ± 1,41 %, а в 2013 г. существенно не изменилась и составила 67,05 ± 1,59 % (p = 0,056). За тот же период удельный вес постнеонатальной смертности в структуре младенческой смертности возрос более чем в 2 раза: с 6,19 ± 0,13 % в 2011 г. до 14,85 ± 0,30 % в 2012 и 12,50 ± 0,29 % в 2013 г. Такое положение дел послужило основанием для разработки дополнительных организационных мероприятий по повышению качества медицинской помощи, предусматривающих внедрение усовершенствованной модели качества, элементами которой, помимо субъектов, стали характеристики качества, качественные процессы медицинской помощи, инструментарий, функциональные элементы для оценки, ключевой элемент модели и тип управления качеством.



