Врожденная дисплазия тазобедренного сустава является достаточно широко распространенной патологией опорно-двигательной системы и наблюдается у 16 из 1000 новорожденных [1, 3]. Терминальным проявлением дисплазии компонентов тазобедренного сустава является врожденный вывих бедра. В ФГБУ «РНЦ ВТО имени академика Г.А. Илизарова» применяются способы хирургического лечения данной патологии с использованием аппарата Илизарова, сочетающие закрытую центрацию головки бедра во впадине в комбинации с корригирующими операциями на недоразвитых компонентах тазобедренного сустава, в зависимости от характера патологии включающие коррекцию бедренного компонента и реориентирующие остеотомии таза [4]. Однако при использовании всех доступных современных методов лечения восстановить генетически детерминированные взаимоотношения в тазобедренном суставе не всегда удаётся. Остаточная нестабильность тазобедренного сустава является основной причиной прогрессирования дегенеративно-дистрофических изменений у подростков и лиц молодого возраста [1, 5, 10, 14].
Рентгеновская компьютерная томография, особенно мультисрезовая, при исследовании тазобедренного сустава существенно расширила диагностические возможности при изучении патологии тазобедренного сустава [2]. Трудно себе представить диагностический алгоритм обследования детей с патологией тазобедренного сустава без магнитно-резонансной томографии [6, 7, 8, 9, 13].
Материал и методы исследования
Современными методами лучевой диагностики обследован 41 больной врождённым вывихом, подвывихом бедра и диспластическим коксартрозом, в возрасте от 5 до 16 лет. Все пациенты проходили лечение в отделении ортопедии № 9 ФГБУ «РНЦ ВТО им. акад. Г.А. Илизарова» в период с 1998 по 2011 год. Распределение больных по полу и характеру патологии тазобедренного сустава представлено в табл. 1.
Всем больным выполняли классическую рентгенографию, магнитно-резонансную томографию и компьютерную томографию до и после оперативного лечения, через 1–1,5 года и 2–2,5 года после снятия аппарата. МРТ исследования проводили на магнитно-резонансном томографе Siemens Magnetom, с индукцией 1,5 Тл. По данным МРТ оценивали: состояние суставного хряща; суставную губу вертлужной впадины; суставные поверхности, наличие краевых остеофитов, жидкость в полости сустава; мышцы таза, структуру костных компонентов сустава.
Таблица 1
Распределение больных по полу и характеру патологии тазобедренного сустава (n = 41)
|
Пол |
Характер патологии |
Всего |
|||
|
Врождённый подвывих |
Врождённый вывих |
Диспластический коксартроз |
n |
В % |
|
|
Мальчики |
2 |
1 |
2 |
5 |
12,2 |
|
Девочки |
6 |
22 |
8 |
36 |
87,8 |
|
Итого |
8 |
23 |
10 |
41 |
100 |
Компьютерную томографию проводили на компьютерных томографах Somatom AR.HP фирмы Siemens и Aquilion 64 фирмы Toshiba. Оценивали контуры дна и краев вертлужной впадины, состояние субхондральной и губчатой кости, форму головки, контуры замыкательной пластинки эпифиза, суставную щель, большой вертел. По аксиальным и реконструированным изображениям производили измерения рентгеновской плотности кости в унифицированных единицах Хаунсфилда (НU), проводили измерение толщины мышечного брюшка, площадь сечения мышцы, изучали состояние структуры мышцы, определяли их плотность. Высчитывали М-среднее и стандартное средне квадратичное отклонение. Критический уровень значимости принимали равным 0,05. Учитывая малую выборку, для оценки различий между двумя выборками использовали критерий Манна – Уитни.
Результаты исследования и их обсуждение
Оценку результатов проводили в сравнении с непоражённым суставом до операции и через один и через два года после операции (коррекция тазового и бедренного компонентов). В группе больных от 5 до 7 лет средняя плотность головки бедра поражённого сустава составила 275,75 ± 24,6 HU, в контрлатеральном суставе была значительно больше – 352,2 ± 31,4 HU. На 47,9 ± 25,2 и 54,3 ± 20,9 HU была снижена плотность большого вертела и шейки бедренной кости на стороне поражения. Через 1,5–2 года после снятия аппарата отмечалось увеличение плотности головки в поражённом суставе до 347,7 ± 18,8 HU, в то время как в здоровом она составляла 377,8 ± 23,1 HU. Плотности замыкательных пластинок вертлужных впадин отличались друг от друга незначительно.
В группе больных от 8 до 11 лет через 1 год после снятия аппарата отмечались схожие изменения. Плотность головки поражённого сустава была существенно ниже, чем в контрлатеральном, и составила 264,4 ± 57,3 HU, тогда как в здоровом – 327,0 ± 67,8 HU. Имела место общая тенденция к снижению плотности в обоих суставах. В группе больных, которым операция была проведена два года назад, наибольшие изменения отмечались в больших ягодичных, малых ягодичных и грушевидных мышцах. Определялось снижение плотности мышц на 20–30 HU в сравнении с контралатеральным суставом. У всех больных отмечено уменьшение площади сечения мышц более, чем на 40 %, а также уменьшение толщины мышечного брюшка (рис. 1).
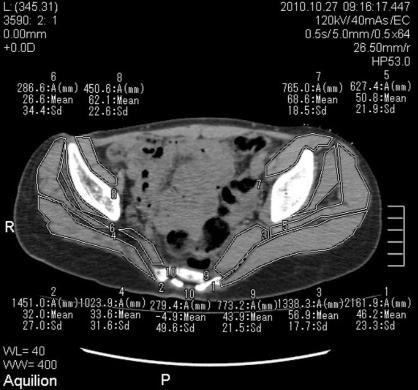
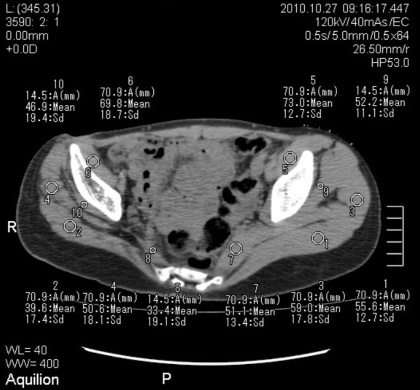
а б
Рис. 1. КТ таза больной А. 15 лет, аксиальная проекция, срез на уровне надацетабулярной области. Выраженное снижение площади поперечного сечения мышц на стороне поражения. Снижение плотности симметричных участков мышц на стороне поражения. Два года после оперативного лечения
При анализе данных у больных, которым операция была проведена три года назад, изменения структуры мышц были менее выраженными, колебания плотности составляли не больше 10–15 HU в сравнении с непоражённым контрлатеральным суставом. Площадь сечения и толщина мышечного брюшка на 15–20 % отличались от показателей здорового тазобедренного сустава. Таким образом, у больных, которым проводили хирургическое лечение по поводу врождённого вывиха бедра, через два года после операции имела место гипотрофия мышц, проявляющаяся в уменьшении площади поперечного сечения, увеличении жировых прослоек, степень проявления которых через три года после окончания лечения была не столь выражена.
Магнитно-резонансная томография проведена 21 пациенту в возрасте от 5 до 16 лет. Исследования проводили через 2–3 года после оперативного лечения по поводу врожденного вывиха и подвывиха бедра. Все больные имели одностороннее поражение. Большинству пациентов проводили оперативное вмешательство с коррекцией как тазового, так и бедренного компонентов сустава. Для количественной оценки степени изменения суставного хряща использовали модифицированную C Zilkens, с соавт. (2011) классификацию, предложенную Outerbridge в 1961 году [11, 12]. В группе пациентов от 5 до 7 лет при удовлетворительной центрации головки бедренной кости в вертлужной впадине выраженных патологических изменений суставного хряща не определялось. В одном случае было выявлено отставание окостенения эпифиза бедра и вертлужной впадины на стороне поражения. У пациентов 12–13 лет только в двух случаях определялось уменьшение толщины суставного хряща на 10–15 %, снижение его МР-сигнала на Т1-взвешенном изображении. Поражение суставного хряща было наиболее характерно для пациентов 14–16 лет. Оно проявлялось его истончением разной степени выраженности (6 случаев) вплоть до исчезновения хрящевого покрова при тяжёлой степени поражения. Пациенты, имеющие длительно текущее заболевание, неоднократное оперативное лечение, а также асептический некроз головки бедра, имели значительное истончение хряща, который практически не визуализировался. В пяти случаях отмечались участки снижения и неоднородности МР-сигнала на Т1-взвешенных изображениях (рис. 2).
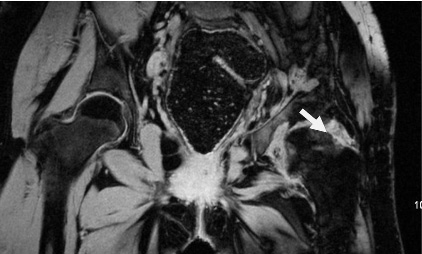
Рис. 2. МР-томограмма тазобедренных суставов больной Г., 14 лет, Т1-ВИ, коронарная проекция. Деформация головки бедра, нарушение конгруэнтности в суставе, истончение суставного хряща, снижение МР-сигнала, субхондральные кисты
Патологические изменения связочного аппарата и капсулы сустава проявлялись в виде гипертрофии и отмечались в 9 случаях. Это были больные, имевшие неоднократное оперативное лечение на суставе и длительно текущее заболевание.
Изменения субхондрального слоя головки бедренной кости были характерны для старшей возрастной группы и проявлялись наличием дегенеративных кист в виде участков со сниженным МР-сигналом на Т1-ВИ и участков с повышенным МР-сигналом на Т2-ВИ (рис. 3).
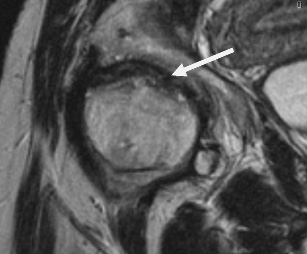
Рис. 3. МР-томограмма тазобедренных суставов больной Х. 14 лет, Т2-ВИ, коронарная проекция. Очаговые изменения в субхондральном слое головки бедренной кости
Заключение
Результаты работы показали, что использование МСКТ и МРТ у больных врожденным вывихом и диспластическим коксартрозом позволило получить объективную информацию о качественных и количественных изменениях в тазобедренном суставе, выявить рентгено-анатомические изменения тазобедренного сустава, связанные с возрастом больных и количеством оперативных вмешательств, которые оказывают существенное влияние на прогноз в отдаленном периоде лечения. Через один и через два года после операции (коррекция тазового и бедренного компонентов) в группе больных от 5 до 7 лет средняя плотность головки бедра поражённого сустава была на 28 % меньше, чем в контрлатеральном суставе. В группе больных от 8 до 11 лет через 1 год после снятия аппарата имела место общая тенденция к снижению плотности кости в обоих суставах, однако плотность головки поражённого сустава была на 23,9 % ниже здорового. В группе больных, которым операция была проведена два года назад, определялось снижение плотности мышц на 20–30 HU в сравнении с контралатеральным суставом. У всех больных отмечено уменьшение площади сечения мышц более, чем на 40 %, а также уменьшение толщины мышечного брюшка. В группе пациентов от 5 до 7 лет при удовлетворительной центрации головки бедренной кости в вертлужной впадине выраженных патологических изменений суставного хряща не определялось. Поражение суставного хряща было наиболее характерно для пациентов 14–16 лет. На развитие фемороацетабулярного импиджмент синдрома c повреждением суставного хряща указано в работе L.A. Anderson c соавт., (2009), C.E. Albers с соавт., 2013 [5, 10].
Выводы
1. Наиболее выраженные изменения хряща, синовиальной оболочки, субхондрального слоя отмечены у больных в возрасте 14–16 лет, неоднократно оперированных, а также имеющих деформацию проксимального отдела бедренной кости.
2. Хирургическое вмешательство на тазобедренном суставе у больных диспластическим коксартрозом сопровождалось гипотрофией мышц, жировой дистрофией, уменьшением плотности мышц, которые в отдаленном периоде были менее выражены.
3. Комплексное исследование тазобедренного сустава у детей после лечения диспластического коксартроза методом КТ и МРТ позволяет получить объективные данные о состоянии всех компонентов сустава и решать вопросы планирования реабилитационных мероприятий.
Рецензенты:Швед С.И., д.м.н., профессор, преподаватель учебного отдела ФГБУ «РНЦ «ВТО» им. акад. Г.А. Илизарова» Минздрава России, г. Курган;
Чегуров О.К., д.м.н., заведующий лабораторией реконструктивного эндопротезирования, ФГБУ «РНЦ «ВТО» им. акад. Г.А. Илизарова» Минздрава России, г. Курган.
Работа поступила в редакцию 10.12.2014.
Библиографическая ссылка
Дьячкова Г.В., Скрипкин Е.В., Тепленький М.П., Ларионова Т.А. СОВРЕМЕННЫЕ МЕТОДЫ ДИАГНОСТИКИ В ОЦЕНКЕ РЕЗУЛЬТАТОВ ЛЕЧЕНИЯ ДИСПЛАСТИЧЕСКОГО КОКСАРТРОЗА У ДЕТЕЙ // Фундаментальные исследования. 2014. № 10-7. С. 1326-1330;URL: https://fundamental-research.ru/ru/article/view?id=36113 (дата обращения: 11.05.2026).



