Иногда после рождения ребёнка часть желудка, не опустившаяся под диафрагму, остаётся в заднем средостении. Это состояние трактуется как врождённый короткий пищевод или грудной желудок. В зависимости от его размера определяется степень укорочения пищевода. Если над диафрагмой находится до 4 см желудка, то это Ι степень укорочения, если более 4 см - ΙΙ степень укорочения [3]. Однако не размер грудного желудка определяет болезненное состояние этих людей. Главная причина болезни - частые желудочно-пищеводные рефлюксы, спонтанно происходящие между приёмами пищи, обусловленные отсутствием клапана Губарева под пищеводно-желудочным переходом. Клапан формируется после того, как желудок и часть пищевода ребёнка опустятся под диафрагму и между левыми их стенками образуется острый угол, известный как угол Гиса. В просвете желудка он образует выступ (мыс) с нависающей складкой слизистой оболочки. Между приёмами пищи это образование функционирует как створка клапана. При отсутствии её, единственным барьером, сдерживающим содержимое желудка от заброса в пищевод, является нижний пищеводный сфинктер.
В периоды спонтанных физиологических релаксаций, не связанных с приёмом пищи, основной тонус сфинктера рефлекторно исчезает, а остаточный тонус не в состоянии сдерживать внутрижелудочное давление, поэтому возникают прорывы содержимого желудка в пищевод. Агрессивные компоненты рефлюксата повреждают покровный эпителий и глубже лежащие слои дистального отдела пищевода, сфинктер в том числе. Это приводит к ослаблению его тонуса, замедлению процессов релаксации и вхождения в тонус. В результате учащаются и удлиняются релаксации сфинктера, не связанные с приёмом пищи, увеличиваются объём рефлюксатов и продолжительность их пребывания в пищеводе. Таким образом, замыкается круг патогенеза ГЭРБ.
В 50-60 годы ХХ столетия Рудольф Ниссен и его последователи пытались восстановить функцию клапана Губарева воссозданием острого угла Гиса низведением кардиального отдела желудка под диафрагму и фиксацией малой его кривизны к передней брюшной стенке. Происходил отрыв желудка от места фиксации и рецидив болезни. Предложенное ими же сшивание дна желудка с левой стенкой пищевода (эзофагофундорафия) с той же целью, также оказалось не эффективным [5].
Обёртывание манжеткой из дна желудка дистального отдела пищевода, предложенное Ниссеном в 1956 году [10], многими хирургами было воспринято позитивно, но вскоре из-за часто возникающей послеоперационной дисфагии и других осложнений появилось множество модификаций манжетки. В настоящее время их число превышает 50 [11], что означает неудовлетворенность результатами их применения [3, 4, 7].
ГЭРБ, как нозологическая единица, и её аббревиатура были приняты в 1995 году на Всемирной неделе гастроэнтерологов в Берлине. Согласно этой концепции, ключевыми факторами патогенеза ГЭРБ являются: слабый нижний пищеводный сфинктер и грыжа пищеводного отверстия диафрагмы. Исходя из такого виденья патогенеза ГЭРБ, современные операции антирефлюкса, как и 50 лет назад, направлены на устранение этих факторов: грыжи - низведением её под диафрагму с удлинением пищевода растяжением, слабости жомной силы сфинкте- ра - манжеткой из дна желудка.
В настоящее время существует множество концепций этиопатогенеза ГЭРБ порой диаметрально противоположных [6, 8]. В большей степени нам импонирует концепция, признающая ключевым фактором патогенеза ГЭРБ отсутствие клапана Губарева. Следуя этой концепции, можно решить проблему желудочно-пищеводного рефлюкса, отказавшись от восстановления нормального анатомического положения пищеводно-желудочного перехода, при котором происходит растяжение короткого пищевода на 50-70 % его длины, от навёртывания манжетки из дна желудка вокруг дистального отдела пищевода. Основанием для этого служит неизвестный факт: грудное положение небольшой части желудка не оказывает вредного воздействия на прилежащие органы средостения. Следовательно, нет клинической мотивации для его устранения. В этой связи врождённое укорочение пищевода ΙΙ степени (грудной желудок) мы приняли вариантом анатомической нормы для конкретного больного, не подлежащим хирургической коррекции. Поэтому клапан антирефлюкса стали формировать на уровне кольца пищеводного отверстия диафрагмы, не подвергая коррекции длину пищевода и давления нижнего пищеводного сфинктера (НПС). Для этой операции специально разработан передний доступ к заднему средостению в VΙ межреберье слева.
Материалы и методы исследования
Врождённый короткий пищевод ΙΙ степени - патология относительно редкая, выявляется, как правило, случайно при обследовании больных или во время операции [8, 9]. С 1989 по 2002 год он был выявлен у 19 больных ГЭРБ в возрасте от 17 до 50 лет, 11 из которых выполнены операции антирефлюкса по представленной ниже методике.
Техника оперативного доступа. Положение больного на спине. Наркоз эндотрахеальный с искусственной вентиляцией лёгких. Разрез начинают снизу вверх от верхушки мечевидного отростка к месту крепления VΙ ребра к грудине. Затем разрез овально переводят в VΙ межреберье и продолжают по нему до пересечения со среднеключичной линией (рис. 1).
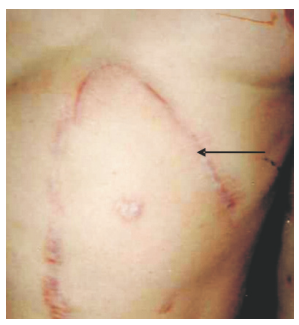
Рис. 1. Фотография передней грудной и брюшной стенки больного К. 45 лет, через 11 месяцев после операции. Стрелка указывает на рубец после переднего наддиафрагмального операционного доступа. На передней брюшной стенке также рубцы от ранее перенесенных операций
Далее послойно рассекают подлежащие ткани до внутренней грудной фасции. У края грудины конец VΙΙ ребра мобилизуют и отводят книзу, рассекают фасцию и квадратную мышцу, в переднее средостение вводят палец и отслаивают переходную складку париетальной плевры от грудной стенки, фасцию рассекают до наружного угла раны. В рану вводят малый реечный расширитель, нижний её край отводят вниз на 5 см и рассекают сращение между VΙ и VΙΙ рёбрами, над местом крепления прямой мышцы живота к рёберной дуге. Края раны разводят до 10 см, переходную складку париетальной плевры отслаивают от перикарда к верхушке сердца. Переднюю линию сращения перикарда с диафрагмой очищают от клетчатки, фиброзные тяжи деликатно острым способом разделяют до нижней грудино-перикардиальной связки. Кзади от линии сращения перикарда с диафрагмой находится прослойка рыхлой клетчатки, по которой перикард отеляется от диафрагмы преимущественно тупым способом. Продвигаясь вдоль правосторонней линии прочных сращений перикарда с диафрагмой, проходящей от нижней грудино-перикардиальной связки к левой стенке нижней полой вены.
По мере углубления доступа под перикард вводят узкое зеркало с автономным источником света, опирающееся на край VΙ ребра и практически не оказывающее давление на сердце снизу. Функция зеркала заключается в защите сердца от случайного ранения хирургической иглой и освещении канала доступа автономным источником света, расположенным на его конце. После разделения задней линии рыхлого сращения перикарда с диафрагмой заднюю апертуру канала доступа расширяют влево до листка средостенной плевры.
Патент РФ № 2167614 от 27.05.2001 г, по заявке № 98110694 от 02.06.1998, приоритет от 02.06.1998, автор: Залевский А.А., патентообладатель КрасГма.
Техника оперативного приёма. Перикардиальный отдел диафрагмы отводят книзу. При помощи марлевого тампона на изогнутом зажиме переднюю стенку грудного желудка смещают к задней стенке и в глубину на 2,0 см и фиксируют по бокам швами к боковым дугам кольца пищеводного отверстия диафрагмы. На этом формирование клапана заканчивается.
Анатомическая композиция и функция клапана. Передняя дуга кольца пищеводного отверстия диафрагмы, в силу анатомических особенностей, находится выше задней дуги, поэтому давление в полости абдоминального отдела желудка прижимает складку, образованную из передней стенки грудного желудка, к задней стенке.
Пищевой комок, пройдя через пищевод в грудной отдел желудка, задерживается над клапаном и, накопив достаточную массу, отодвигает его кпереди и книзу (рис. 2).
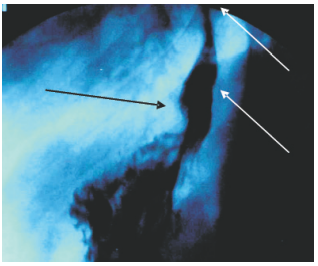
Рис. 2. Позитивная левосторонняя рентгенограмма пищевода и желудка больного П. 17 лет в момент обильного питья водной взвеси сернокислого бария. Стрелка слева указывает на створку клапана, верхняя стрелка - на пищеводно-желудочный переход, нижняя - на заднюю стенку грудного желудка
Функция клапана заключается в блокировке движения содержимого из абдоминального отдела желудка в грудной отдел и в пищевод.
Чёрной стрелкой обозначена откидная створка клапана, белой - верхний уровень кольца пищеводного отверстия диафрагмы.
Между приёмами пищи вершина створки клапана остаётся у задней стенки грудного желудка (рис. 3).
При резком повышении давления в абдоминальном отделе желудка край складки оттесняется вверх и открывает выход содержимому из абдоминального отдела желудка в грудной и, далее, - рвота.
По завершении оперативного приёма средостение дренируют силиконовым трубчатым дренажом с боковыми отверстиями и фиксируют у внутреннего края левой прямой мышцы живота под VΙΙ ребром. Дренаж из средостения и зонд из желудка удаляют на следующий день после операции.
Патент РФ № 2179411 от 20.02.2002 по заявке № 99110412 от 18.05.1999, автор: Залевский Анатолий Антонович. Патентообладатель КрасГМА.
Результаты исследования и их обсуждение
Критериями в оценке эффективности операции были: отсутствие послеоперационной дисфагии, сроки восстановления перистальтики желудочно-кишечного тракта и стационарного лечения. Послеоперационная дисфагия не отмечена ни у одного из 11 больных. Активность желудочно-кишечного тракта восстанавливалась к утру следующего дня после операции. Продолжительность послеоперационного лечения сократилась почти вдвое по сравнению со сроками, определёнными медицинскими экономическими стандартами в 20 койко-дней (M ± m = 12 ± 3,2). Больные, имеющие работу, приступали к ней через 10-20 дней после выписки из стационара, вместо положенных 40 дней после традиционных операций (М ± m = 13,5 ± 4,6). Экономический эффект в пересчёте на 100 больных составил 1086510 рублей по расценкам на период 2002 года. В отдаленные сроки, прослеженные от 8 до 14 лет, случаев рецидива болезни не было.

Рис. 3. Левосторонняя рентгенограмма пищевода и желудка с остатками водной взвеси сернокислого бария. Тень створки клапана указана левой белой стрелкой, тень столбика водной взвеси сернокислого бария над створкой клапана указана правой белой стрелкой, чёрной стрелкой указано пищеводное отверстие диафрагмы
Таким образом, концепция патогенеза ГЭРБ, ключевым фактором которого является врождённое отсутствие клапана Губарева, нашла полное практическое подтверждение.
Рецензенты:
Каспаров Э.В., д.м.н., профессор, эндохирург, зам директора по лечебной и научной работе НИИ медицинских проблем севера СО РАМН, г. Красноярск;
Тимошенко В.О., д.м.н., профессор, хирург, зав. отделением частной клиники лапароскопической хирургии ООО «КЭТ», г. Красноярск.
Работа поступила в редакцию 09.11.2012.



