Травма является ведущей причиной смертности для людей в возрасте 5–44 лет, а также важной причиной нетрудоспособности. Поэтому предупреждение травматизма – одна из важнейших задач, стоящих перед общественным здравоохранением. Более 60 % всех летальных исходов от травм составляют пациенты с множественной и сочетанной травмой. Эти же пациенты составляют 8–14 % всех стационарных больных [7]. По оценкам, в мире ежегодно в дорожных авариях погибают 1,2 млн человек и около 50 млн получают травмы. Прогнозы показывают, что эти цифры увеличатся примерно на 65 % за последующие 20 лет [11].
Множественные травмы – это травмы, при которых происходит несколько повреждений в пределах одной анатомической области. В большинстве случаев в результате таких повреждений развивается жизнеугрожающее состояние – шок. Основным звеном патогенеза травматического шока являются первичные нарушения микроциркуляции. Острая недостаточность кровообращения [6, 8] и недостаточность перфузии тканей кровью приводят к несоответствию между энергетическими потребностями клеток организма и сниженными возможностями их удовлетворения из-за нарушенной микроциркуляции. Некробиоз клеток сопровождается выделением в окружающую ткань медиаторов воспаления. На ранних этапах воспалительной реакции роль медиаторов разной природы состоит в усилении физиологически оправданной изоляции местных очагов воспаления и микрофлоры, размножающейся в поврежденных тканях. Ликвидация относительной «информационной автономии» очагов воспаления, прорыв микроорганизмами и микробными токсинами барьерной функции местной воспалительной реакции, выброс медиаторов воспаления, а также массированный выход активированных мононуклеаров в общий кровоток являются началом генерализации воспаления и развития системного воспалительного ответа (CВО). Представления о СВО и цитокиновая концепция патогенеза сепсиса введены R. Bone и W. Ertel в клиническую практику сравнительно недавно – в 90-е годы XX века [9, 10].
Рассматривая основные звенья патогенеза травматической болезни в контексте концепции СВО, следует руководствоваться представлениями о том, что варианты течения и исходы данной патологии определяются стадийностью развертывания системной воспалительной реакции в условиях кооперативных эффектов таких этиологических факторов, как травма, шок, эндотоксикоз, воспаление и инфекция [2, 3, 4, 5].
Материалы и методы исследования
Началу работы предшествовал ретроспективный анализ результатов лечения 112 пострадавших с множественными повреждениями, находившихся в стационаре с 2001 по 2006 г. (контрольная группа), у которых были использованы традиционная тактика лечения данной патологии. Собственные клинические наблюдения основаны на результатах лечения 228 пострадавших с сочетанными повреждениями, лечившихся на клинических базах СЗГМУ им. И.И. Мечникова с 2007 по 2013 г. (основная группа). В этой группе при лечении пострадавших использовалась усовершенствованная тактика оказания травматологической хирургической помощи, основанная на объективных критериях тяжести травм и состояния пострадавших, а также широком применении предложенных нами методов и устройств, с целью создания условий для раннего восстановления функций конечностей. С целью объективной оценки тяжести повреждений и тяжести состояния пострадавших была применена шкала оценки тяжести состояния при политравме [1] и тактика запрограммированного многоэтапного хирургического лечения (ЗМХЛ).
Результаты исследования и их обсуждение
При лечении повреждений опорно-двигательного аппарата в контрольной группе (112) преобладал консервативный метод. На первом этапе большинству пострадавших была выполнена иммобилизация гипсовой повязкой или наложено скелетное вытяжение. Выполнение окончательного остеосинтеза значительно задерживалось в связи с необходимостью лечения осложнений, развившихся из-за неадекватной и недостаточно активной травматологической хирургической тактики на реанимационном этапе, включающей в себя преимущественно консервативные методы стабилизации отломков. У больных с множественными повреждениями для первичной стабилизации отломков костей конечности и таза в 45 (40,2 %) случаях были использованы гипсовые повязки и скелетное вытяжение. Из оперативных методов в качестве первичного остеосинтеза чаще всего использовали внеочаговый остеосинтез – у 16 (14,3 %) пострадавших. Остеосинтез пучком спиц – у 8 (7,1 %).
На профильном отделении остеосинтез был выполнен у 51 (45,5 %) пострадавшего. Среди плановых операций в отдалённом периоде после травмы чаще всего – у 31 (27,7 %) больного – применялся внутренний остеосинтез, у 12 (10,7 %) – произведена замена АНФ на внутренний фиксатор, в 8 (7 %) случаях – внеочаговый остеосинтез после использования консервативных методик. Сроки лечения пострадавших на реанимационном этапе оказания специализированной медицинской помощи определялись тяжестью полученной травмы. Большинство пострадавших (156 или 71,9 %), получивших нетяжёлые сочетанные повреждения, находились в реанимации до 2 суток. Консервативное лечение с использованием гипсовых повязок было применено у 45 (40,2 %) пострадавших.
Анатомо-функциональные результаты лечения пострадавших представлены в табл. 1.
Таблица 1
Анатомо-функциональные результаты лечения пострадавших с множественными повреждениями
|
Анатомо-функциональный результат |
Всего |
|
|
n |
% |
|
|
Сращение перелома с восстановлением длины конечности |
94 |
88,7 |
|
Сращение перелома с укорочением длины конечности |
4 |
3,8 |
|
Ложные суставы |
8 |
7,5 |
|
Итого |
106 |
100 |
Примечание. n – количество наблюдений.
А)
Б)
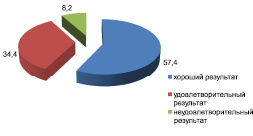
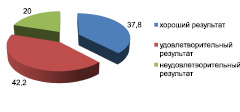
Сравнительная характеристика исходов лечения больных с множественной травмой в контрольной группе в зависимости от характера лечения: А – оперативное, Б – консервативное лечение
Как видно из табл. 1, у 94 (88,7 %) больных достигнуто сращение перелома с восстановлением длины конечности. Сращение переломов наступило всего у 98 (92,5 %) больных, однако, в 16 (15 %) случаях, оно было замедленным (в основном у пострадавших с тяжёлой множественной травмой и тяжёлыми переломами костей таза). Ложные суставы отмечены у 8 (7,5 %) пострадавших, а стойкие контрактуры – у 26 (24,5 %).
Данные о сроках лечения представлены в табл. 2.
Таблица 2
Характеристика общих сроков лечения пострадавших с множественной травмой в контрольной группе
|
Общий срок лечения, сут |
n |
% |
|
До 180 |
75 |
70,8 |
|
180–240 |
11 |
10,38 |
|
240–300 |
13 |
12,3 |
|
Более 300 |
7 |
6,6 |
|
Итого |
106 |
100 |
Примечание. n – количество наблюдений.
Как видно из табл. 2, большинство больных (75 (70,8 %)) лечились менее 180 суток, 7 (6,6 %) – более 300 суток. Это были в основном больные с тяжёлой множественной травмой.
Интегральная оценка результатов лечения пострадавших производилась с использованием балльной шкалы Neer-Grantham-Shelton.
Отдалённые результаты лечения удалось проследить у 106 (94,6 %) пострадавших из 112. Консервативное лечение получали 45 (42,45 %) больных, оперативное – 61 (57,55 %).
Среди 61 оперированного пострадавшего с множественной травмой хорошие результаты получены у 35 (57,4 %), удовлетворительные – у 21 (34,4 %), неудовлетворительные – у 5 (8,2 %) пострадавших. Из 45 больных, получавших консервативное лечение, хорошие результаты получены у 17 (37,8 %), удовлетворительные – у 19 (42,2 %), неудовлетворительные – у 9 (20 %) пострадавших (рисунок).
Как видно из рисунка, больше всего хороших результатов (57,4 %) получено в группе оперированных больных. Наибольшее количество неудовлетворительных и удовлетворительных результатов – в группе больных, получавших консервативное лечение – 20 % и 42,2 % соответственно. Хорошие результаты в этой группе больных составляют меньше половины – 37,8 %. Длительная иммобилизация, исключающая функциональный компонент при лечении множественной травмы конечностей, приводит к неудовлетворительному анатомо-функциональному результату.
Результаты лечения больных с множественной травмой представлены в табл. 3.
Таблица 3
Результаты лечения больных контрольной группы с множественной травмой
|
Результаты лечения |
Всего |
|
|
n |
% |
|
|
Хорошие |
52 |
49,1 |
|
Удовлетворительные |
40 |
37,7 |
|
Неудовлетворительные |
14 |
13,2 |
|
Итого |
106 |
100 |
Для улучшения результатов лечения пострадавших с множественной травмой были предложены новые устройства и методы хирургического лечения, ставшие основой усовершенствованной тактики ЗМХЛ пострадавших с множественной травмой. В нашем исследовании выполнен анализ результатов лечения 228 пострадавших с множественной травмой, получавших лечение c 2007 по 2013 г.
Хирургическая тактика запрограммированного многоэтапного хирургического лечения «ЗМХЛ» или «orthopaedic damage control» для пострадавших с множественными повреждениями осуществлялась в 3 этапа.
1-й этап – первичная неотложная операция в сокращенном объёме.
2-й этап – интенсивная терапия до стабилизации жизненно важных функций организма.
3-й этап – повторное планируемое оперативное вмешательство для устранения всех повреждений (окончательный остеосинтез или реостеосинтез).
При повреждениях костей таза и конечностей первый этап хирургической тактики «ЗМХЛ» заканчивался иммобилизацией переломов стержневыми или спицевыми аппаратами в режиме фиксации (первичный остеосинтез). Длительность первого этапа не превышала 90 мин. По его завершении, пострадавшие переводились в отделение реанимации и интенсивной терапии.
В ходе интенсивной терапии проводился мониторинг основных параметров жизнедеятельности (пульса, АД, количества эритроцитов, гемоглобина, мочи, показателей дыхания и коагулограммы, биохимических параметров крови). Продолжительность второго этапа тактики «ЗМХЛ» (при лечении пострадавших с неблагоприятным прогнозом, находившимся в нестабильном состоянии) составляла 25 ± 4 ч.
Критериями стабилизации состояния пострадавших считались: сАД ≥ 100 мм рт. ст., ЧСС ≤ 100 в 1 мин, гематокрит > 30 %, индекс тяжести состояния по шкале ВПХ-СГ ≤ 40 баллов (состояние субкомпенсации).
По достижении этих показателей выполнялся 3-й этап хирургической тактики «ЗМХЛ», цель которого – окончательная хирургическая коррекция всех повреждений.
Окончательная репозиция и фиксация переломов костей таза и конечностей могла выполняться на 3–7-е сутки после первичного неотложного вмешательства (тактика «orthopaedic damage control») – на фоне компенсации общего состояния. Во время выполнения настоящей работы нами был предложен способ стабилизации и репозиции при внеочаговом остеосинтезе костей таза (патент РФ № 2482809), способ интраоперационной репозиции и полиаксиальной стабилизации отломков при интрамедуллярном металлоостеосинтезе переломов длинных трубчатых костей (патент РФ № 2353317). На всех этапах ЗМХЛ реализовывались задачи хирургической реабилитации, для решения которых важны были характеристики методов внешнего и внутреннего остеосинтеза (травматичность, устойчивость к инфекции, стабильность, функциональность). Применение предложенных нами способов и устройств внутреннего остеосинтеза обеспечивало атравматичный и стабильный остеосинтез. С их помощью были созданы новые условия для ранней реабилитации тяжёлых декомпенсированных и субкомпенсированных больных с множественной травмой. Хирургическая реанимация и хирургическая реабилитация были объединены в концепцию раннего функционального лечения больных с множественной травмой. Сравнительные анатомо-функциональные результаты лечения пострадавших с множественной травмой в контрольной и основной группах представлены в табл. 4.
Сращение наступило в 210 наблюдениях (95,9 %), однако в 30 случаях (14 %), оно было замедленным (в основном у пострадавших с тяжёлой множественной травмой таза и крупных трубчатых костей). Ложные суставы отмечены в 8 наблюдениях (4,1 %). Стойкие контрактуры – в 24 наблюдениях (11,2 %).
Сравнительные данные о сроках лечения представлены в табл. 5.
Длительные сроки временной нетрудоспособности – более 240 cуток – были у 23 (10,9 %) больных (табл. 5).
Оценка результатов лечения пострадавших производилась с использованием балльной шкалы Neer-Grantham-Shelton. Хорошими считались результаты от 70 до 100 баллов; удовлетворительными – от 30 до 69 баллов, неудовлетворительными – менее 30 баллов. Отдалённые результаты у пострадавших с множественной травмой удалось проследить у 219 (96,4 %) пострадавших из 228 вылеченных больных. Консервативное лечение получили 15 (6,76 %) больных, оперативное – 207 (93,24 %).
Хорошие результаты лечения получены у 122 (55,86 %) больных.
Удовлетворительные – у 70 (31,98 %) больных.
Неудовлетворительные – у 27 (11,26 %) больных.
Таблица 4
Сравнительные анатомо-функциональные характеристики результатов лечения пострадавших с множественной травмой в контрольной и основной группах
|
Анатомо-функциональный результат |
Всего в контрольной группе |
Всего в основной группе |
||
|
n |
% |
n |
% |
|
|
Сращение перелома всего, в том числе: |
98 |
92,5 |
210 |
95,9 |
|
с восстановлением длины конечности |
94 |
88,7 |
203 |
93 |
|
с укорочением |
4 |
3,8 |
2 |
2,9 |
|
Замедленная консолидация |
16 |
15 |
30 |
14 |
|
Ложные суставы |
8 |
7,5 |
8 |
4,1 |
|
Стойкие контрактуры суставов |
26 |
24,5 |
24 |
11,2 |
|
Анкилозы суставов |
2 |
2 |
– |
– |
Примечание. n – количество наблюдений.
Таблица 5
Сравнительная характеристика общих сроков лечения пострадавших с множественной травмой в контрольной и основной группах
|
Общий срок лечения, сут |
Всего в контрольной группе |
Всего в основной группе |
||
|
n |
% |
n |
% |
|
|
До 180 |
75 |
70,8 |
174 |
79,45 |
|
181–240 |
11 |
10,38 |
21 |
9,6 |
|
241–300 |
13 |
12,3 |
16 |
7,76 |
|
Более 300 |
7 |
6,6 |
7 |
3,2 |
|
Итого |
106 |
100 |
219 |
100 |
Примечание. n – количество наблюдений.
Заключение
Таким образом, используя тактику ЗМХЛ, руководствуясь объективными критериями, характеризующими тяжесть травмы, тяжесть состояния пострадавшего и тяжесть повреждения (шкала ВПХ-СП), нами была разработана усовершенствованная тактика оказания травматологической хирургической помощи пострадавшим с множественной травмой на реанимационном этапе, этапе интенсивной терапии и на этапе стабилизации жизненно важных функций.
Основным моментом разработанной концепции было применение соответствующих по виду и срокам методик остеосинтеза. На реанимационном этапе и этапе интенсивной терапии преимущественно использовались аппараты внешней фиксации. На следующем этапе ЗМХЛ – интрамедуллярный остеосинтез с блокированием. Чем раньше устранялись жизнеугрожающие состояния, ликвидировались источники ферментативной агрессии, эндотоксикоза и избыточного афферентного воздействия, чем раньше были мобилизованы пострадавшие – тем лучше оказались результаты лечения. Применение предложенных нами методов и устройств создавало условия для решения этих задач сразу после восстановления жизненно важных функций пострадавших и, самое главное, делали возможной раннюю реабилитацию тяжёлых декомпенсированных и субкомпенсированных больных с множественной травмой. Предложенная лечебная тактика была положена в основу ранней хирургической реабилитации.
Хирургическая реанимация и хирургическая реабилитация составили основу концепции раннего функционального лечения больных с сочетанной травмой. Её реализация достоверно увеличила количество хороших результатов, уменьшила количество дней нетрудоспособности и число инвалидизированных больных.
В сравнении с контрольной группой количество хороших результатов увеличилось на 19 %, количество удовлетворительных результатов снизилось на 13 %, неудовлетворительных – на 6 %, время длительной нетрудоспособности (более 8 мес.) – на 12,7 %.
Рецензенты:
Кащенко В.А., д.м.н., профессор кафедры хирургии им. Н.Д. Монастырского ГБОУ ВПО «СЗГМУ им. И.И. Мечникова», заместитель главного врача по хирургической помощи КБ № 122 им. Л.Г. Соколова ФМБА России, г. Санкт-Петербург;
Ткаченко А.Н., д.м.н., профессор кафедры травматологии, ортопедии и военно-полевой хирургии ГБОУ ВПО «СЗГМУ им. И.И. Мечникова», г. Санкт-Петербург.
Библиографическая ссылка
Хромов А.А. РАННЕЕ ФУНКЦИОНАЛЬНОЕ ЛЕЧЕНИЕ ПОСТРАДАВШИХ С ПЕРЕЛОМАМИ КОСТЕЙ ТАЗА И НИЖНИХ КОНЕЧНОСТЕЙ ПРИ ТЯЖЁЛЫХ МНОЖЕСТВЕННЫХ ПОВРЕЖДЕНИЯХ // Фундаментальные исследования. 2015. № 1-7. С. 1466-1471;URL: https://fundamental-research.ru/ru/article/view?id=37993 (дата обращения: 22.04.2026).



