Рак поджелудочной железы составляет 60–70 % от числа всех злокачественных новообразований билиопанкреатодуоденальной зоны, являясь одним из самых прогностически неблагоприятных онкологических заболеваний [5, 11]. Хирургическое вмешательство при этой локализации опухоли остается единственным потенциально радикальным методом лечения [1, 6, 7, 12]. К сожалению, оно может быть выполнено не более чем в 20 % случаев из-за поздней диагностики заболевания [7, 8]. Стандартной операцией при раке органов панкреатодуоденальной зоны является операция Whipple, или гастропанкреатодуоденальная резекция (ГПДР), которая в настоящее время выполняется во многих крупных стационарах.
Значительное число осложнений, связанных с резекцией желудка при ГПДР, таких как демпинг-синдром и медленное восстановление дооперационной массы тела больных, объясняет высокую частоту неблагоприятных функциональных результатов вмешательства [2, 11]. Это послужило основанием для внедрения в широкую практику хирургами из Лос-Анджелеса W. Traverso и W. Longmire варианта панкреатодуоденальной резекции (ПДР) с сохранением привратника и начальной части двенадцатиперстной кишки (ППДР). Авторы отмечают лучшие функциональные результаты ППДР по сравнению с ГПДР: более быстрое увеличение массы тела, меньшие проявления экзокринной панкреатической недостаточности, более высокое качество жизни [12, 15]. В отдалённые сроки наблюдения достоинствами ППДР явились полное отсутствие или незначительная выраженность еюнодуоденогастрального рефлюкса [14].
Окончательного заключения в вопросе преимуществ и недостатков ГПДР и ППДР в современной литературе нет, что говорит об актуальности дальнейших исследований.
Цель исследования – сравнить функциональные результаты операций в различные сроки после ГПДР и ППДР.
Материалы и методы исследования
За период 2008–2013 гг. на клинических базах кафедры факультетской хирургии им. проф. А.А. Русанова СПбГПМУ исследовано 106 больных, которым была выполнена ПДР по поводу опухолей периампулярной области (ППДР – 61 (57,5 %), ГПДР – 45 (42,5 %)). Возраст больных варьировал от 42 лет до 81 года (в среднем – 62,1 ± 9,6 лет). Мужчин было 49 (46,2 %), женщин – 57 (53,8 %).
Показаниями к ПДР явились следующие заболевания: рак головки поджелудочной железы (ПЖ) – 62 больных (58,5 %), рак крючковидного отростка ПЖ – 5 (4,7 %), рак большого сосочка двенадцатиперстной кишки – 27 (25,5 %), рак терминального отдела холедоха – 9 (8,5 %), рак двенадцатиперстной кишки – 3 (2,8 %).
Отдалённые результаты в различные сроки после операции были оценены у 81 (76,4 %) пациента: 42 (39,6 %) – из группы ГПДР и 39 (36,8 %) – из группы ППДР. Для этого были выделены 3 группы пациентов: группа 1 – исследованы в период до 6 месяцев (14 (35,9 %) после ППДР и 10 (23,8 %) – ГПДР); группа 2 – исследованы в период от 6 до 12 месяцев (6 (15,4 %) после ППДР и 15 (35,7 %) – после ГПДР); группа 3 – исследованы в сроки свыше 12 месяцев (19 (48,7 %) после ППДР и 17 (40,5 %) – ГПДР).
С целью оценки соматического статуса больных, функционального состояния органов желудочно-кишечного тракта после перенесенного оперативного вмешательства всем пациентам было проведено обследование, которое включало сбор анамнеза, определение индекса массы тела (ИМТ), наличия признаков эндокринной и экзокринной недостаточности ПЖ.
Результаты исследования и их обсуждение
Всем пациентам исследуемых групп проведено исследование индекса массы тела (ИМТ). Он является наиболее информативным и доступным показателем, используемым Всемирной организацией здравоохранения (ВОЗ) для оценки трофологического статуса. Необходимо заметить, что расчет ИМТ недостоверен для лиц старше 65 лет, поэтому нами он определялся у 30 (62,5 %) больных в группе ППДР и у 32 (60,4 %) – ГПДР. Динамика изменения дефицита массы тела в зависимости от сроков обследования представлена на рис. 1.
Из рис. 1 видно, что происходит постепенное улучшение нутритивного статуса пациентов. В группе обследованных в сроки более 12 месяцев дефицит массы тела был выявлен у 25,0 % после ППДР и 18,2 % после ГПДР по сравнению с группами больных, обследованных в сроки 6–12 месяцев (ППДР – 30,0 %; ГПДР – 35,7 %) и обследованных до 6 месяцев (ППДР – 62,5 %; ГПДР – 57,1 %)
Динамика изменения нормальной массы тела в сравниваемых группах в зависимости от сроков обследования представлена на рис. 2.
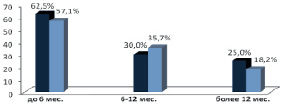
Рис. 1. Динамика изменения дефицита массы тела в зависимости от сроков обследования:  – ППДР;
– ППДР;  – ГПДР
– ГПДР
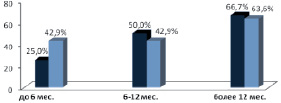
Рис. 2. Динамика изменения нормальной массы тела в зависимости от сроков обследования:  – ППДР;
– ППДР;  – ГПДР
– ГПДР
Как следует из рис. 2, в группе пациентов, обследованных в сроки более 12 месяцев, отмечалось увеличение числа пациентов с нормальной массой тела (ППДР – 8; ГПДР – 7), по сравнению с группами больных, обследованных в сроки до 6 месяцев (ППДР – 2; ГПДР – 3) и от 6 до 12 месяцев (ППДР – 5; ГПДР – 6), при исключении прогрессирования заболевания.
Эндокринную недостаточность в отдаленном периоде после ПДР выявляли с помощью исследования уровня глюкозы. Изучение углеводного обмена показало, что впервые возникший сахарный диабет после ППДР выявлен у 3 (7,7 %) пациентов, после ГПДР – в 4 (9,5 %) случаях.
С целью оценки экзокринной недостаточности ПЖ у пациентов в различные сроки послеоперационного периода проводили копрологическое исследование и определение уровня панкреатической эластазы 1 в кале. При копрологическом исследовании у обследованных до 6 мес. после операции выраженная экзокринная недостаточность ПЖ выявлена у 50,0 % (n = 7) больных в группе ППДР и у 50 % (n = 5) в группе ГПДР. Умеренная экзокринная недостаточность ПЖ констатирована у 42,9 % (n = 6) в группе ППДР и 40,0 % (n = 4) в группе ГПДР. Нормальная функция ПЖ у 7,1 % (n = 1) в группе ППДР и у 10,0 % (n = 1) в группе ГПДР. У пациентов, обследованных в период от 6 до 12 мес., выраженная экзокринная недостаточность ПЖ выявлена у 18,2 % (n = 2) в группе ППДР и 14,3 % (n = 3) – в группе ГПДР. Умеренная экзокринная недостаточность ПЖ у 45,4 % (n = 5) в группе ППДР и 52,4 % (n = 11) в группе ГПДР. Нормальная функция ПЖ у 36,4 % (n = 4) и 33,3 % (n = 7) соответственно. При обследовании больных в сроки более 12 мес. выраженная экзокринная недостаточность ПЖ выявлена у 4,6 % (n = 1) только в группе ГПДР. Умеренная экзокринная недостаточность ПЖ у 26,1 % (n = 6) в группе ППДР и 22,7 % (n = 5) в группе ГПДР. Нормальная функция ПЖ у 73,9 % (n = 17) и 72,7 % (n = 16) соответственно.
Эластаза 1, в отличие от остальных панкреатических ферментов, является наиболее достоверным показателем экзокринной недостаточности ПЖ, т.к. не инактивируется при транзите по кишечнику, обладает органоспецифичностью и не требует отмены ферментных препаратов, применяемых для заместительной терапии.
Исследование выполнялось в сроки до 6 мес. после операции в группе ППДР 10 (71,4 %) больным и 8 (80,0 %) в группе ГПДР. От 6 до 12 мес. исследовали у 6 (54,5 %) после ППДР и у 14 (66,7 %) после ГПДР. Спустя 12 мес. и более после операции у 14 (60,9 %) ППДР и 11 (50,0 %) ГПДР. Изменение уровня эластазы 1 кала в зависимости от сроков обследования после ПДР представлено на рис. 3.
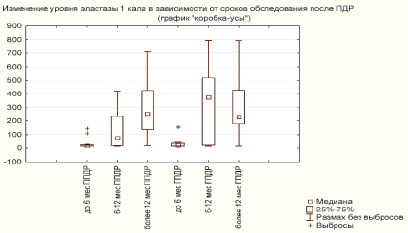
Рис. 3. Динамика изменения нормальной массы тела в зависимости от сроков обследования
Из рис. 3 следует, что с течением времени, прошедшего после ПДР, происходит восстановление экзокринной функции ПЖ, уменьшается количество пациентов с выраженной панкреатической недостаточностью. Причем панкреатическая недостаточность более выражена у пациентов, перенесших ГПДР, однако эти данные статистически не достоверны. Умеренная панкреатическая недостаточность (уровень эластазы 1 в кале 100–200 мкг/г) выявлялась чаще при обследовании в сроки более 12 месяцев (ППДР – 28,6 %; ГПДР – 36,4 %), чем при обследовании в более ранние сроки: до 6 месяцев (ППДР – 20,0 %; ГПДР – 12,5 %); от 6 до 12 месяцев (ППДР – 16,7 %; ГПДР – 28,6 %). Причем в группах больных, обследованных в сроки от 6 до 12 месяцев и более 12 месяцев, после ГПДР умеренная панкреатическая недостаточность отмечалась чаще, чем после ППДР. Выраженная панкреатическая недостаточность (уровень эластазы 1 в кале менее 100 мкг/г). Нормальная функция поджелудочной железы (уровень эластазы 1 в кале более 200 мкг/г у пациентов, обследованных до 6 месяцев, после операции, не выявлена ни в группе ППДР, ни в группе ГПДР. У пациентов, обследованных в период от 6 до 12 месяцев, уровень эластазы 1 в кале более 200 мкг/г выявлен в группе ППДР у 33,3 % (n = 2), в группе ГПДР у 50,0 % (n = 7). При обследовании больных в сроки более 12 месяцев – у 57,1 % (n = 8) в группе ППДР и 54,5 % (n = 6) в группе ГПДР.
По данным T. Ohtsuka (2006), у пациентов, обследованных в течение года после ППДР, было отмечено восстановление экзокринной функции ПЖ. Однако, в некоторых случаях (14 % больных) имеется тенденция к её постепенному ухудшению [13].
Некоторые авторы отмечают, что сохранение пилородуоденального сегмента при ПДР улучшает пищеварительные функции, уменьшаются проявления диареи (стеатореи), нормализуется метаболизм глюкозы и стабилизируется вес больных [8, 15].
Состояние культи ПЖ, желудка (или его культи) и анастомозов оценивали в разные сроки после операции с помощью ультразвукового исследования, компьютерной томографии брюшной полости, магнитно-резонансной холангиопанкреатографии, фиброгастроскопии. Признаки хронического панкреатита у пациентов, обследованных в период до 6 мес. после операции, выявлены у 14,3 % (n = 2) в группе ППДР и у 10,0 % (n = 1) в группе ГПДР. В период от 6 до 12 мес. в группе ППДР – у 18,2 % (n = 2) и 14,3 % – в группе ГПДР (n = 3) при обследовании спустя 12 мес. признаки хронического панкреатита отмечаются у 17,4 % в группе ППДР и у 18,2 % в группе ГПДР (по 4 пациента). При ФГДС выявлены пептические язвы гастроэнтероанастомоза только в группе ГПДР у 9,5 % (n = 2) в процессе обследовании больных в период от 6 до 12 мес. и у 9,1 % (n = 2) спустя 12 мес.
Признаки хронического гастрита были выявлены практически у всех пациентов: 93,8 % (n = 45) в группе ППДР и у 92,5 % (n = 49) в группе ГПДР. Признаки анастомозита (воспаления дуоденоеюно- или гастроеюноанастомоза) встречались примерно в два раза реже: 39,6 % (n = 19) и 43,4 % (n = 23) соответственно.
Наши данные также подтверждает исследование M. Post et al., (2011). Авторами было выявлено, что в отдалённые сроки наблюдения у пациентов, перенесших ППДР, отмечалась незначительная выраженность рефлюкса желчи в желудок или полное его отсутствие, в связи с чем частота возникновения анастомозита и пептических язв была ниже, чем после ГПДР. Кроме того, после ППДР не наблюдалось развития демпинг-синдрома [14].
С целью оценки моторно-эвакуаторной функции желудка (культи желудка) выполняли рентгеноскопию желудка с взвесью сульфата бария. При обследовании пациентов до 6 мес. после операции замедленная эвакуация была выявлена у 35,7 % (n = 5) только в группе ППДР. Нормальная эвакуация у 64,3 % (n = 9) в группе ППДР и 70,0 % (n = 7) в группе ГПДР. Ускоренная эвакуация отмечалась у 30,0 % (n = 3) только в группе ГПДР. У пациентов, обследованных в период от 6 до 12 мес., замедленная эвакуация выявлена у 36,4 % (n = 4) только в группе ППДР. Нормальная эвакуация у 63,6 % (n = 7) в группе ППДР и 76,2 % (n = 16) в группе ГПДР. Ускоренная эвакуация у 23,8 % (n = 5) только в группе ГПДР. При обследовании больных в сроки более 12 мес. замедленная эвакуация выявлена у 13,0 % (n = 3) только в группе ППДР. Нормальная эвакуация у 87,0 % (n = 20) в группе ППДР и 81,8 % (n = 18) в группе ГПДР. Ускоренная эвакуация у 18,2 % (n = 4) только в группе ГПДР.
Заключение
Наше исследование показало, что значимых различий при сравнении функциональных результатов ПДР с сохранением привратника и ГПДР не получено. Такие показатели, как ИМТ, эндокринная и экзокринная недостаточность ПЖ, выражены практически в равной степени после обеих модификаций ПДР. Однако в группе ГПДР были выявлены пептические язвы гастроэнтероанастомоза, чего не было отмечено в группе ППДР, хотя эти различия статистически недостоверны (p > 0,05).
Рецензенты:Варзин С.А., д.м.н., профессор кафедры факультетской хирургии медицинского факультета Санкт-Петербургского государственного университета, г. Санкт-Петербург;
Шугаев А.И., д.м.н., профессор кафедры факультетской хирургии им. И.И. Грекова, ГБОУ ВПО «СЗГМУ им. И.И. Мечникова» Минздрава России, г. Санкт-Петербург.
Работа поступила в редакцию 18.03.2015.
Библиографическая ссылка
Коханенко Н.Ю., Павелец К.В., Ширяев Ю.Н., Радионов Ю.В., Кашинцев А.А., Петрик С.В. ИМЕЕТ ЛИ ЗНАЧЕНИЕ ВАРИАНТ ПАНКРЕАТОДУОДЕНАЛЬНОЙ РЕЗЕКЦИИ ПРИ ОЦЕНКЕ ФУНКЦИОНАЛЬНЫХ РЕЗУЛЬТАТОВ ОПЕРАЦИИ? // Фундаментальные исследования. – 2015. – № 1-3. – С. 537-541;URL: https://fundamental-research.ru/ru/article/view?id=37055 (дата обращения: 18.04.2024).



