Дисплазия тазобедренного сустава (ДТС) представляет собой сложный симптомокомплекс анатомо-функциональных нарушений, связанных с различной степенью недоразвития вертлужной впадины, проксимального отдела бедра на фоне слабости парартикуярных тканей (капсула, связки и сухожилия, мышцы) [5, 25, 30, 50]. До недавнего времени доминировала теория мультифакториальности заболевания, среди основных причин возникновения называли тератогенное воздействие, патологию интранатального периода, ягодичное предлежание и др. [4, 6, 31]. Однако современные исследования ряда авторов доказывают генетически детерминированную предрасположенность к ДТС [40, 44], связанную с дефектами многочисленных генетических локусов типа GDF5, COL1A1, COL2A1, HOXB9, кодирующих свойства коллагена I-II-III типов структур тазобедренного сустава (ТБС). Скорее всего, генетическая природа болезни, явление как полимерии, так и плейотропии генов обуславливают разнообразие анатомо-фенотипических особенностей заболевания и классификаций форм [24].
В хирургической практике ортопедов классифицирование патологии основывается на характере суставных взаимоотношений [2, 17]. Так, Chung описывал следующие варианты: дисплазия без децентрации, подвывих бедра, вывих бедра [17], Tonnis выделяет две степени подвывиха и вывиха [43]. Ряд авторов описывают ДТС в виде типов с преобладанием тазового или бедренного компонента [1, 19], что, на наш взгляд, логично для выбора тактики хирургического лечения. Основными показаниями для хирургического лечения ДТС являются: тяжелые формы в виде подвывихов и вывихов, особенно на фоне мышечной слабости; прогрессирование нестабильности и остаточных дефектов после консервативного лечения; формирование многоплоскостной деформации проксимального отдела бедра; наличие интерпозита мягких тканей в вертлужной впадине [15, 29].
В зависимости от выраженности диспластических процессов (ацетабулярный тип, бедренный тип, комбинированное недоразвитие ТБС) применяют остеотомии таза; межвертельные корригирующие остеотомии; комбинацию остеотомий таза и бедра; открытое вправление вывиха головки бедра, которое в последнее время используется в сочетании с остальными методами [10]. Однако по праву накопленного мирового клинического опыта остеотомии таза занимают лидирующее место.
Остеотомии таза (ОТ) являются эффективным методом лечения ацетабулярной дисплазии у детей и подростков, получившим особенное распространение за рубежом [35, 48]. Основным принципом данных операций является ятрогенное нарушение целостности тазового кольца (полное или частичное) с целью создания полноценного покрытия головки вертлужной впадины (ВП) за счет ее пространственной переориентации и изменения формы. Благодаря созданию адекватного покрытия головки бедра достигается относительная конгруэнтность в ТБС, что позволяет избежать или отсрочить прогрессирование дистрофических изменений в суставе (коксартроз).
Остеотомии таза с полным пересечением тазового кольца
Данная группа ОТ меняет пространственную ориентацию ВП с сохранением полноценного кровоснабжения и ориентации, что позволяет увеличить степень покрытия головки бедренной кости [3]. Авторство подобной ОТ по праву принадлежит канадскому ортопеду Salter (рис. 1).
В 1950–1960 гг. он разработал операцию, подтвердившую свою эффективность на протяжении более полувека и высокий потенциал модернизации [41]. При ОТ по Salter выполняют полное пересечение тела подвздошной кости и смещение ВП кнаружи и кпереди за счет мобильности лонного сочленения в детском возрасте. Операция как метод выбора при скошенности ВП до 35–42° применяется известными ортопедическими школами всего мира для коррекции ацетабулярной дисплазии до 8–9 лет, поскольку в более старшем возрасте наступает ригидность лонного сочленения [7]. Недостатком ОТ по Salter является ротация большого фрагмента тазового кольца, что приводит к латерализации сустава и нарушении правильного распределения сил гравитации и мышц, повышению внутрисуставного давления, что увеличивало риск осложнения в виде асептического некроза [3], поэтому ряд ортопедов предложили модифицированные варианты ОТ с повышением мобильности ВП, например ОТ по Sutherland&Greenfield, ОТ по Поздникину [3]. Тем не менее результаты данной реориентирующей ОТ (классическая модификация), по сообщениям многих хирургов-ортопедов [14, 41], впечатляющие. В 2007 г. Salter et al. сообщили об отдаленных результатах (45 лет) применения операции при тяжелом вывихе бедра у 60 пациентов (80 суставов) [41]. Авторы отмечают полноценную функциональность ТБС в 2/3 случаях. Hung et al. [27] сообщают о результатах модифицированной ОТ у 95 детей в возрасте от года до 4-х лет со сроком наблюдения 3 года. Хирургам удалось ликвидировать дефицит покрытия в 43°, достигнув послеоперационной коррекции до 19°. Отличные результаты были получены у 70 детей (66 %), хорошие – 27,4 %), неудовлетворительные – 6,8 %). Среди осложнений отмечали рецидив подвывиха (5 пациентов), аваскулярный некроз (3 человека) и coxa magna у 5 детей. Bohm et al. [13] докладывают о выполнении Salter ОТ у 61 ребенка (от 1,8 года до 8 лет) в сроки наблюдения 26–35 лет: хорошие результаты отмечали у 46 уже взрослых пациентов и 15 неудовлетворительных результатов в связи с потерей функциональной способности ТБС (Harris Hip Score менее 70 баллов). Banskota et al. [10] выполнили 9 ОТ по Salter со сроком наблюдения 5 лет у детей в возрасте 1–7 лет и сообщили об отличных результатах в 77,7 % и хороших в 22 % случаев без осложненных или неудачных операций. Chang et al. [14] доложили об отличных результатах Salter в 92 % случаев (63 ребенка в возрасте 1–5 лет со сроком наблюдения 10 лет) Среди неудовлетворительных результатов отмечали: развитие многоплоскостной деформации головки бедра, аваскулярный некроз и coxa valga.
Для лечения ацетабулярной дисплазии у детей старшего возраста ряд хирургов предложили выполнять тройные ОТ (рис. 1) [35, 47].
История тройных ОТ начинается с доклада Konig, Blavier, общую концепцию разработал Le Coer в 1965 г. [30]. Суть данных операций заключается в пересечении всех составляющих тазового кольца: подвздошной, седалищной и лобковой ветвей. Среди наиболее распространенных и применяемых в настоящее время являются тройная ОТ по Steel, Tonnis, Chiari, ротационная ацетабулярная ОТ (RO), а также ряд модификаций типа Ganz, Bernese, децентрирующая RAO [16, 21, 37]. Оперативное вмешательство выполняют из нескольких разрезов, а методики отличаются уровнем пересечения костей таза. Например, операция Steel начинается с остеотомии седалищной кости. В положении больного на спине при согнутой в ТБС и КС конечности выполняется поперечный разрез мягких тканей проксимальнее ягодичной складки в проекции седалищного бугра. После рассечения надкостницы строго поднадкостнично циркулярно выделяется ветвь седалищной кости. Она рассекается долотом косо в наружно-медиальном направлении. После смены инструментария и простыней переходят к следующему этапу операции. Выполняют стандартный передний разрез по гребню крыла таза с переходом на переднюю поверхность бедра и обеспечение доступа к подвздошной кости с последующим пересечением. Подвздошная кость рассекается поперечно по технологии Salter, а затем осуществляют ОТ лонной кости. Tonnis усовершенствовал данную технологию путем одномоментного выполнения ОТ седалищной и лонной кости из аддукторного доступа и дополнительной резекцией костного клина [42]. Wall впервые доложил о выполнении эндоскопической тройной ОТ в 2001 г. [49], а Lehman описал перкутанную ОТ в 2004 г. [33]. Kumar et al. доложил о модификации ОТ с выполнением shelf-процедуры для достижения максимальной стабильности ВП [32].
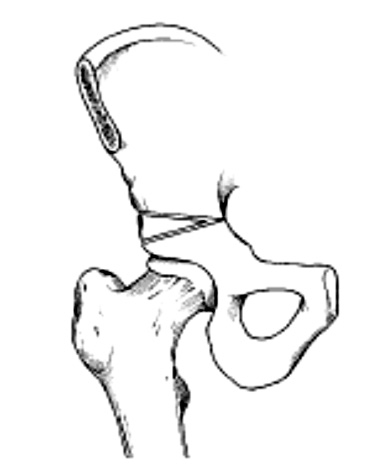
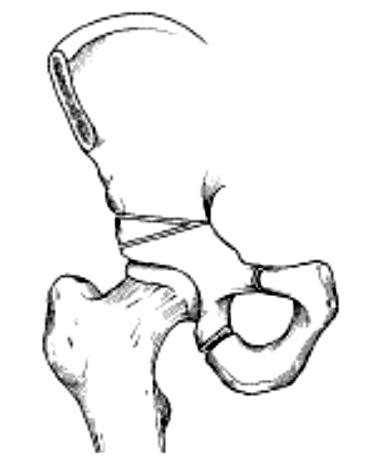
1 2
Рис. 1. Остеотомии таза:
1 – Salter; 2 – тройная ОТ
Тройные ОТ обеспечивают полную мобильность ВП и возможность ее полноценной ориентации при дефиците покрытия головки. Однако в связи с высокой травматичностью, полным пересечением тазового кольца, высокой вероятностью повреждения нервно-сосудистого пучка не все техники вызвали одобрение ортопедических школ [34]. Некоторые хирурги предпочитают не применять данные вмешательства из-за ряда недостатков: возможного расхождения лобковой и седалищной костей, длительного восстановительного периода с ограничением нагрузки на тазовое кольцо, трудностей медиализации бедренной кости, сужение размера тазового кольца у девочек [35]. Однако результаты лечения в большинстве случаев хорошие, как в короткие, так и отдаленные сроки наблюдения [35]. По данным Steel [40] (1977), изучившего результаты лечения 175 пациентов в возрасте 6–35 лет (70 % в возрасте 9–12 лет) в средние и отдаленные сроки (до 13 лет), успех тройной ОТ был в 86 % случаев. de Kleuver et al. и van Hellemondt et al. [20, 45] докладывали о хороших долгосрочных (15 лет) результатах тройной ОТ у 51 пациента (средний возраст 28 лет): в 88 % случаев признаки остеоартроза и болевой синдром в ТБС отсутствовали, у 64 % прооперированных функциональный результат по Harris был свыше 85 баллов. В то же время исследование Peters et al. показало, что через 9 лет после операции потребность в ТЭП возникла у 47 % пациентов [39]. Dungl et al. [21], получили 76 % хороших функциональных результатов (сроки наблюдения 12,5 лет, средний возраст во время операции – 15 лет).
ОТ таза с неполным пересечением тазового кольца
Данная группа ОТ направлена на восстановление анатомической (сферической) формы ВП, поэтому часто их называют «ацетабулопластиками» [35]. При их выполнении обязательно производят ацетабулярное сечение тазовой кости, Y-образный хрящ используют в качестве центра ротации ВП. Наиболее распространенными по всему миру являются методики Pemberton и Dega (рис. 2) [36, 38, 39]. В 1965 г. Pemberton описал неполную ОТ через Y-образный хрящ, при которой ОТ делается через всю толщину кости, а используя У-образный хрящ как шарнир, крыша вертлужной впадины ротируется вперед и латерально. Узким остеотомом производят остеотомию подвздошной кости следующим образом: сначала сверху к передненижней ости подвздошной кости и продолжают кзади приблизительно на 1 см проксимально и параллельно капсуле сустава до тех пор, пока остеотом не будет виден достаточно хорошо кпереди к ретрактору в седалищной выемке. После завершения остеотомии, вводят широкий кривой остеотом в переднюю часть остеотомии и разводят фрагменты. Крышу вертлужной впадины наклоняют вниз так, чтобы в результате этого перемещения ацетабулярный индекс стал равным 0, в дальнейшем резерцируют костный клин и помещают в расщеп между фрагментами подзвдошной кости. Сам Pemberton et al. изучал результаты операции на 91 пациенте (115 детей): у 46 детей младше 3-х лет были хорошими; у пациентов в возрасте 4–7 лет – 20 хороших и 4 неудовлетворительных исходов; и 12 хороших, 6 удовлетворительных и 3 неудовлетворительных – у детей 7–12 лет [38]. К осложенениям данной ОТ отнесли 12 случаев аваскулярного некроза, 2 случая повреждения седалищного нерва. Faciszewski et al. изучили результаты ОТ Pemberton на 52 ТБС у детей в возрасте 4–10 лет через 5 лет, получив хорошие результаты в 81 % случаев и ни одного осложнения [40]. ОТ таза типа Dega также относится к шарнирным, однако ее особенностью является создание запаса задне-латерального покрытия ВП, поэтому основным показанием служит коррекция тяжелой ацетабулярной дисплазии у детей с церебральным параличом на фоне всегда присутствующего дефицита задне-латерального края ВП [39]. Подобные ацетабулопластики невозможно применять у детей с закрытым Y-образным хрящом, которые нуждаются в коррекции проявлений дисплазии [35]. Это побудило ряд ортопедов к поиску новых техник и внедрению в клиническую практику dial («циферблатных») остеотомий, когда участок свода ротируется и накатывается на головку бедренной кости. Пионерами в этой области стали Eppright&Wagner [22, 46].
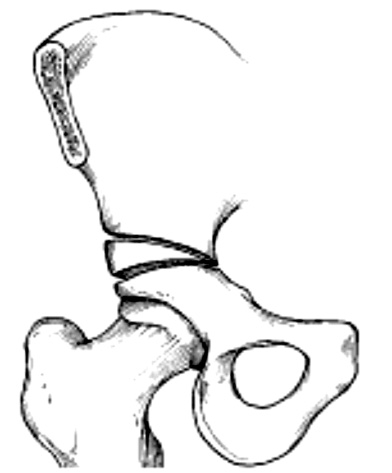
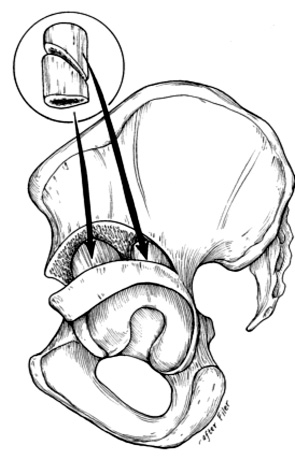
Рис. 2. Остеотомии таза по Pemberton, Dega
Данные ОТ обеспечивают хорошее задне-латеральное покрытие головки, однако ограничивают покрытие передне-латерального края. К сожалению, грозными осложнениями подобных ОТ служат аваскулярные некрозы головки, обеднение кровоснабжения капсулы сустава. Кроме того, функционирующий Y-образный хрящ является абсолютным противопоказанием, что сокращает профилактическую ценность подобных вмешательств. Широкое распространение эти методики получили только в Японии, где накоплен богатый опыт применения ОТ [35]. Некоторые европейские хирурги публикуют успешные наблюдения после dial-остеотомий: Michael et al. доложил о 84 % успешных результатов за период наблюдения 20 лет (22 сустава) [34].
Паллиативные shelf-остеотомии
Впервые операцию «создания навеса» (shelf) описал Konig в 1891 г., которая в последующем была модифицирована Albee&Spitzy [8, 42]. Цель данной операции – создание искусственного навеса и ликвидация дефицита ВП за счет аутотрансплантата или отщепа подвздошной кости. Некоторые хирурги публиковали положительные результаты shelf-процедуры: Hamanish, Tanaka&Yamamuro демонстрировали положительные результаты применения у детей в отсутствии признаков дегенерации хряща [26]; Staheli&Chew подтвердили 83 % хороших исходов у пациентов за период наблюдения 18 лет [40]. Shelf-остеотомии имеют свои недостатки: ограничение по степени коррекции дефицита за счет навеса, ограничение функции отведения в ТБС, дегенеративное перерождение капсулы сустава в месте навеса, повреждение абдукторов, поэтому в настоящее время от данной категории изолированных операций при ДТС практически отказались [20].
Межвертельные корригирующие остеотомии бедра (МО)
Наряду с более распространенной ДТС ВП у детей часто возникают ротационные дисплазии проксимального отдела бедра в виде coxa vala, избыточной антеверсии и т.д. [22]. Показанием для МО является неэффективность изолированной остеотомии таза. Многие ортопеды признают использование межвертельных остеотомий как дополнение для лечения ДТС у детей в возрасте до 14 лет [18, 38], признавая ее неэффективность в виде моновмешательства и применения у детей младше 3-х лет из-за активного формирования ТБС. Негативным последствием МО является нарушение анатомии бедренной кости, что вызывает проблемы для постановки эндопротеза в дальнейшем у взрослых [12, 42]. В долгосрочной перспективе МО типа варизирующей (рис. 3) в сочетании с коррекцией Ввп достигают хороших результатов стабильности бедра и отсутствия боли более чем в 80 % случаев [11, 28].
Кроме того, при коррекции ацетабулярной дисплазии с дефицитом впадины свыше 40° изолированная ОТ таза не снижает риск дислокации проксимального отдела [9, 28].
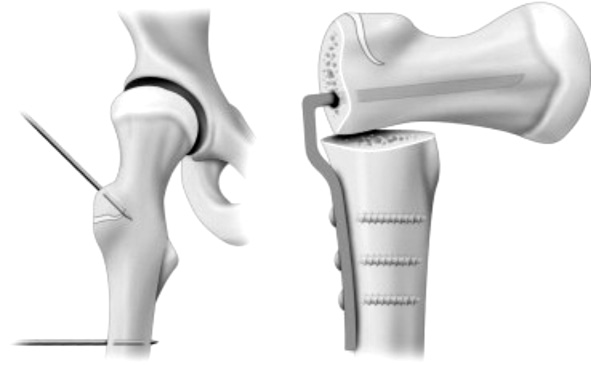
Рис. 3. Межвертельная варизирующая остеотомия LCP-пластиной под углом 90°
На наш взгляд, Gillingham et al. [23] разработали удачный алгоритм-тактику хирургического лечения ДТС, который учитывает возраст, степень тяжести патологического процесса, анатомические особенности диспластичного ТБС:
1. Впервые диагностированная тяжелая ДТС – метод выбора оперативного лечения – ОТ таза по Salter или ее комбинация с открытым вправлением:
● Пациенты в возрасте 18 мес. – 3 года: межвертельная деротационная остеотомия.
● Пациенты старше 3-х лет: межвертельная деротационная укорачивающая остеотомия.
2. Резидуальная ДТС с сохранением конгруэнтности сустава:
● Пациенты от 2 до 10 лет: ОТ таза по Salter/Pemberton + межвертельная корригирующая остеотомия.
● Пациенты 10–14 лет (открытый Y-образный хрящ): тройная ОТ таза + межвертельная корригирующая остеотомия.
● Пациенты старше 14 лет (закрытый Y-образный хрящ): тройная или периацетабулярная ОТ таза + межвертельная корригирующая остеотомия.
3. Резидуальная ДТС с дисконгруэнтностью сустава:
● Пациенты в возрасте 2–8 лет: ОТ таза по Salter.
● Пациенты в возрасте старше 8 лет: ОТ таза по Chiari, shelf-процедура.
Таким образом, ДТС является облигатным предиктором возникновения раннего коксартроза, поэтому хирургическое лечение рассматривается как эффективный метод коррекции нарушений в ТБС. Идеальным возрастом для операций на тазовом компоненте считается 4–5 лет, что в сочетании с МО позволяет добиться нормальных взаимоотношений в суставе
Рецензенты:Бахтеева Н.Х., д.м.н., профессор кафедры ортопедии и травматологии, ГБОУ ВПО «Саратовский государственный медицинский университет имени В.И. Разумовского» Министерства здравоохранения РФ, г. Саратов;
Анисимова Е.А., д.м.н., профессор кафедры анатомии человека, ГБОУ ВПО «Саратовский государственный медицинский университет имени В.И. Разумовского» Министерства здравоохранения РФ, г. Саратов.
Работа поступила в редакцию 23.10.2014.
Библиографическая ссылка
Дохов М.М., Барабаш А.П. ОСТЕОТОМИИ В ЛЕЧЕНИИ ДИСПЛАЗИИ ТАЗОБЕДРЕННОГО СУСТАВА У ДЕТЕЙ // Фундаментальные исследования. – 2014. – № 10-5. – С. 1002-1009;URL: https://fundamental-research.ru/ru/article/view?id=35782 (дата обращения: 20.04.2024).



