Нозологии, входящие в группу «острый живот», сохраняют лидирующее положение в рейтинге патологических состояний, обусловливающих случаи госпитальной летальности (А.С. Ширяева, 1996, А.Е. Борисов и соавт. 2003, 2004, А.С. Ермолов, 2007, М.В. Гринев, 2012). Улучшение результатов обследования и лечения больных острыми хирургическими заболеваниями органов брюшной полости (ОХЗОБП) – одна из приоритетных задач специалистов в области неотложной хирургии. Вместе с тем у 5 % населения наблюдаются хронические заболевания психики. Эти больные нуждаются в постоянном наблюдении психиатра (Р.А. Евсегнеев, 2001, 2010). При сочетании ОХЗОБП и хронического заболевания психики отмечаются значительные трудности в оказании скорой медицинской помощи (МП). Сложности в этих случаях связаны не только с возрастанием частоты диагностических ошибок и тактических погрешностей, но и сопряжены с трудностями организации лечебно-диагностического процесса при обследовании и лечении таких пациентов. Последнее утяжеляет течение болезни и способствует увеличению числа случаев осложненных форм ОХЗОБП у больных, наблюдаемых по поводу хронической патологии психики (ХПП). В настоящее время при обследовании и лечении больных ОХЗОБП широкое распространение получили методы эндовидеохирургии, использование которых повышает точность диагностики и обусловливает высокоэффективное достижение лечебного эффекта. Поэтому выявление путей оптимизации обследования и лечения больных ХПП с внедрением новых миниинвазивных медицинских технологий актуально для хирургии и психиатрии.
Цель работы: определить особенности оказания МП при ОХЗОБП у больных с хронической патологией психики.
Общая характеристика клинических наблюдений и методов исследования
В ходе выполнения работы изучены особенности клинических проявлений и течения ОХЗОБП у больных хроническими заболеваниями психики (ХЗП); исследованы факторы, влияющие на течение и исход ОХЗОБП у больных с патологией высшей нервной деятельности; определены тенденции в структуре заболеваемости основных форм острого живота у больных с хроническими психиатрическими заболеваниями; оценена эффективность использования эндовидеохирургических и традиционных методов в обследовании и лечении больных «острым животом» у пациентов с заболеваниями психики в условиях многопрофильного стационара; разработан алгоритм мероприятий МП при обследовании и лечении больных ХЗП в случаях подозрения у них заболеваний группы «острый живот».
Проведен анализ данных 453 больных, прошедших лечение в СПБ ГБУЗ «Городская Александровская больница» в 2000–2011 годах по поводу ОХЗОБП. Среди больных отобран 151 пациент, страдающий также ХЗП (группа исследования, включающая больных: шизофренией – 65 (43 %) чел., олигофренией – 41 (27,2 %) чел. и маниакально – депрессивным психозом в стадии ремиссии – 45 (29,8 %) чел.). Пациенты этой группы обследование и лечение проходили в отделении соматопсихиатрии.
Контрольную группу составили 302 больных ОХЗОБП, которым обследование и лечение осуществлялось на общехирургических отделениях и по показаниям – в отделении хирургической реанимации.
В исследование не включены случаи обследования и лечения больных деструктивным панкреатитом, т.к. при данном заболевании в большинстве наблюдений констатирован алкогольный делирий.
Возраст больных варьировался от 29 до 76 лет, в среднем – 48,1 ± 3,4 лет (в основной группе) и 45 ± 4,2 лет – в группе контроля (табл. 1). Большинство больных составляли мужчины: в основной группе – 96 чел. (63,6 %), в контрольной – 190 чел. (62,9 %).
Таблица 1
Распределение наблюдений с учетом возрастных и гендерных параметров
|
Возрастные группы |
Число (%) больных ОХЗОБП в группах |
Всего |
|||
|
основной (n = 151) |
контроля (n = 302) |
||||
|
женщин |
мужчин |
женщин |
мужчин |
||
|
До 40 лет |
26 (17,2) |
24 (15,9) |
51 (16,9) |
49 (16,2) |
150 (33,1) |
|
От 41до 60 лет |
21 (13,9) |
52 (34,4) |
41 (13,6) |
105 (34,8) |
219 (48,3) |
|
Старше 60 лет |
8 (5,3) |
20 (13,2) |
20 (6,6) |
36 (11,9) |
84 (18,6) |
|
Всего |
55 (36,4) |
96 (63,6) |
112 (37,1) |
190 (62,9) |
453 (100) |
В группе контроля преобладали случаи острого холецистита (ОХ) и острого аппендицита (ОА), а в случаях сочетания ОХЗОБП с ХЗП чаще встречались наблюдения острой кишечной непроходимости – ОКН (табл. 2).
Диагностика «острого живота» у больных ХЗП затруднена в связи с отсутствием полноценного контакта, неадекватной оценкой пациентами своего состояния, акцентированием больными внимания на второстепенных жалобах, что обусловливает затруднения при диагностическом поиске и увеличение длительности госпитализации пациентов. В большинстве случаев больные группы исследования доставлялись в стационар через сутки и более от начала проявлений ОХЗОБП, что характерно для каждой нозологической формы (табл. 3).
Хирургическое лечение осуществлено 379 пациентам (в 76 % случаев больным с заболеваниями психики и в 88 % наблюдений – пациентам группы контроля). В обеих группах хирурги преимущественно использовали миниинвазивные технологии проведения операций (рис. 1).
Таблица 2
Распределение больных с учетом нозологических форм «острого живота»
|
Заболевания |
Число (%) больных в группах |
|
|
основной |
контроля |
|
|
Острый аппендицит Острый холецистит Перфоративная язва Ущемленная грыжа Острая кишечная непроходимость Острое желудочно-кишечное кровотечение |
25 (16,6) 21 (13,8) 17 (11,3) 14 (9,3) 48 (31,8) 26 (17,2) |
106 (35,1) 102 (33,8) 18 (6,0) 34 (11,2) 15 (5,0) 27 (8,9) |
|
Всего |
151 (100) |
302 (100) |
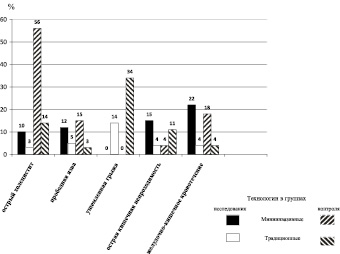
Рис. 1. Распределение наблюдений ОХЗОБП с учетом хирургических технологий лечения пациентов
Таблица 3
Сроки доставки в стационар больных от начала ОХЗОБП
|
Заболевания |
Число (%) наблюдений в группах исследования/ контроля при доставке больных в стационар |
||
|
до 6 часов |
6–24 часа |
позже суток |
|
|
Острый аппендицит |
- / 17 (16) |
6 (24) / 44 (41,5) |
19 (76) / 45 (42,5) |
|
Острый холецистит |
- / 8 (7,9) |
2 (9,5) / 30 (29,4) |
19 (90,5) / 64 (62,7) |
|
Перфоративная язва |
1 (5,9) / 10 (55,6) |
6 (35,3) / 6 (33,3) |
10 (58,8) / 2 (11,1) |
|
Ущемленная грыжа |
1 (7,1) / 17 (50) |
2 (14,3) / 9 (26,5) |
11 (78,6) / 8 (23,5) |
|
Острая кишечная непроходимость |
3 (6,3) / 3 (20) |
8 (16,7) / 3 (20) |
37 (77,1) / 9 (60) |
|
Желудочно-кишечное кровотечение |
6 (23,1) / 8 (29,6) |
14 (53,8) / 5 (18,5) |
6 (23,1) / 14 (51,9) |
|
Всего при данных сроках доставки |
11 (7,3) / 63 (20,9) |
38 (25,2) / 97 (32,1) |
102 (67,5) / 142 (47) |
|
Всего |
151 (100) / 302 (100) |
||
При развитии клинической картины острого аппендицита (ОА) больным с ХЗП хирургические вмешательства в первые 6 часов с момента поступления в больницу осуществляются реже (48 %), чем пациентам группы контроля (71 %). В 44 % случаев больные ОА в обеих группах оперированы в сроки от 6 до 24 часов, а в 12 % наблюдений больным острым воспалением червеобразного отростка аппендэктомия осуществлена по истечению суток от момента поступления пациентов в стационар (рис. 2).
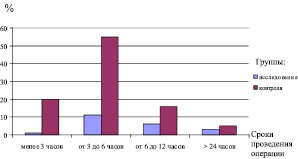
Рис. 2. Распределение случаев выполнения аппендэктомии с учетом времени госпитализации пациентов
У больных ОА как при сопутствующих ХЗП, так и без такового операцией выбора оказывалась лапароскопическая аппендэктомия (в 76 % случаев среди больных основной группы и в 82 % наблюдений – группы контроля) и у психически больных людей преобладали деструктивные формы заболевания (табл. 4).
Таблица 4
Клинико-морфологические формы острого аппендицита с учетом видов выполненных операций
|
Клинико-морфологические формы ОА |
Число наблюдений (%) в группах исследования/ контроля при проведении ОА |
|
|
лапароскопически n = 25 |
традиционно n = 106 |
|
|
Катаральный |
1 (4,0) / 2 (1,9) |
- / - |
|
Флегмонозный |
2 (8,0) / 72 (67,9) |
- / 4 (3,8) |
|
Гангренозный |
14 (56,0) / 8 (7,5) |
2 (8,0) / 2 (1,9) |
|
Гангренозно-перфоративный |
2 (8,0) / 5 (4,7) |
4 (16,0) / 13(12,3) |
|
Итого |
19 (76) / 87 (82) |
6 (24) / 19 (18) |
В большинстве случаев холецистэктомия при ОХ осуществлялась эндовидеохирургически (табл. 5). В группе исследования преобладали гангренозная и гангренозно-перфоративная формы ОХ (46 %). В группе контроля преимущественно (57 %) констатировались случаи флегмонозного холецистита. Наблюдения эмпиемы желчного пузыря и перивезикальных абсцессов отмечены, как правило, среди больных с ХЗП.
Таблица 5
Виды операций, выполненные больным ОХ с учетом его форм и осложнений
|
Формы острого холецистита |
Число больных, перенесших холецистэктомию, в группах исследования/контроля |
|
|
лапароскопически n = 13 |
традиционно n = 70 |
|
|
Флегмонозный |
2 / 40 |
-/- |
|
Гангренозный |
4 / 5 |
-/ 1 |
|
Гангренозно-перфоративный |
2 / 2 |
1 / 4 |
|
Эмпиема желчного пузыря |
1 / 3 |
- / 3 |
|
Перивезикальный абсцесс |
1 / 4 |
1 / 1 |
|
Плотный инфильтрат |
-/ 2 |
1 / 5 |
|
Всего |
10 / 56 |
3 / 14 |
Больные прободной язвой желудка и двенадцатиперстной кишки (ДПК) в 89 % случаев оперированы в сроки до 6 часов с момента поступления в стационар. Среди них 94 % наблюдений составили пациенты, страдающие сопутствующей ХПП, и в 83 % случаях – больные группы контроля. Во всех случаях хирургические вмешательства начинались лапароскопически. У больных с ХЗП чаще (65 %) констатировались перфорации язвы желудка, среди пациентов группы контроля – прободения язвы ДПК – в 56 % случаев (табл. 6).
Таблица 6
Технологии лечения больных перфоративными гастродуоденальными язвами с учетом локализации процесса
|
Локализация язв |
Число наблюдений (%) ушивания язвы в группах исследования/контроля |
|
|
лапароскопически n = 17 |
традиционно n = 18 |
|
|
Двенадцатиперстная кишка, стенки передняя верхняя |
5 / 9 – / - |
– / - 1 / 1 |
|
Желудок |
||
|
Пилорический отдел, передняя стенка |
4 / 3 |
– / 1 |
|
Малая кривизна |
1 / 1 |
1 / 1 |
|
Кардиальный отдел |
1 / 1 |
- / - |
|
Большая кривизна |
1 / 1 |
1 / - |
|
Задняя стенка |
- / - |
2 / - |
|
Всего операций |
12 / 15 |
5 / 3 |
До 6 часов со времени поступления в стационар по поводу ущемленной грыжи (УГ) пациенты группы исследования оперированы в 100 % наблюдений (рис. 3) в контрольной группе – в 77 % случаев. В течение трех часов после поступления в больницу в связи с УГ больные с ХЗП оперированы в 64 % наблюдений. В 32 % случаев УГ устранена пациентам, у которых ХПП не отмечалось. В обеих группах преобладали случаи паховых грыж (в основном – прямых). У больных с ХЗП некроз грыжевого содержимого констатирован в 75 % случаев, а в контрольной группе в 16 % наблюдений.
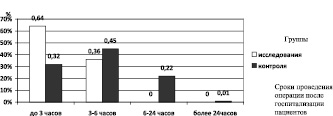
Рис. 3. Частота проведения операции при УГ больным с учетом сроков госпитализации
Среди 63 больных, поступивших в больницу в связи с ОКН, оперирован почти каждый второй пациент – 54 %. В их числе 19 больных (40 %) с сопутствующим ХЗП и 15 пациентов (100 %) из группы контроля. Больные ОКН группы исследования чаще всего (74 %) оперированы в течении суток с момента поступления в стационар и группы контроля – в 67 % случаев. До 6 часов после госпитализации при ОКН операции выполнены 5 больным (26 %) с заболеваниями психики и 6 пациентам (40 %) группы контроля (рис. 4).
Среди больных группы исследования, оперированных по поводу ОКН, преобладали случаи спаечной (странгуляционной) ОКН и завороты. В группе контроля ОКН в основном оказывалась спаечной и обтурационной (табл. 7).
Среди 48 больных группы исследования, поступивших в больницу с диагнозом ОКН, 29 пациентам (60 %) осуществлялось консервативное лечение, так как в ходе наблюдения за ними констатирован динамический вариант течения заболевания.
С острыми желудочно-кишечными кровотечениями (ОЖКК) язвенной природы наблюдались 53 пациента. Среди них 26 случаев составили больные группы исследования и 27 – группы контроля. В 70 % случаев при сопутствующих ХЗП язвенный процесс локализовался в желудке, в группе в контроля в большинстве (60 %) наблюдений язвы располагались в двенадцатиперстной кишке. Все больные при сочетании ХЗП и язвенного ОЖКК оперированы до 6 часов с момента госпитализации в стационар. В 85 % случаев гемостаз выполнялся посредством эндоскопических технологий (табл. 9).
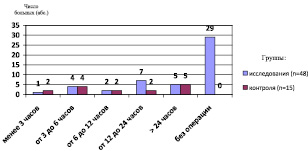
Рис. 4. Сроки проведения операции с момента госпитализации пациентов при ОКН
Таблица 7
Виды острой кишечной непроходимости
|
Виды ОКН |
Число наблюдений в группах исследования/контроля |
|
Динамическая |
|
|
Спастическая |
- / - |
|
Паралитическая |
30 / - |
|
Механическая |
|
|
Странгуляционная |
6 / 2 |
|
Обтурационная |
3 / 4 |
|
Смешанная |
|
|
Спаечная |
9 / 8 |
|
Инвагинация |
- / 1 |
|
Всего |
48 / 15 |
Таблица 8
Уровни острой кишечной непроходимости*
|
Уровень ОКН |
Число наблюдений в группах исследования / контроля |
|
Тонкокишечная |
|
|
Высокая |
5 / 8 |
|
Низкая |
4 / 3 |
|
Толстокишечная |
|
|
Правая половина |
2 / - |
|
Левая половина |
8 / 4 |
|
Всего |
19 / 15 |
Примечание. *среди оперированных больных.
На рис. 5 представлены данные о частоте послеоперационных осложнений, летальных исходов и длительности лечения. Эти параметры среди больных с ХЗП значительно выше аналогичных в группе контроля.
Представленные данные позволяют считать, что в случаях сочетания хронических заболеваний психики с ОХЗОБП нередко констатируется позднее обращение пациентов за медицинской помощью и в связи с последним – повышенная вероятность формирования осложненных форм «острого живота». Трудности клинического распознавания ОХЗОБП из-за особенностей течения заболевания на фоне патологии психики, а также наличие социально-организационного компонента при оказании таким пациентам МП вносят в лечебно-диагностический процесс определенное своеобразие. Алгоритм оказания МП при ОХЗОБП у больных ХЗП при поступлении пациентов в многопрофильный стационар представлен на рис. 6.
В целом у больных хроническими заболеваниями психики при ОХЗОБП отмечаются трудности выявления жалоб и сбора анамнеза, отсутствует характерная клиническая картина любой нозологической формы острого живота с длительным бессимптомным течением и превалированием функциональных нарушений в работе органов брюшной полости. Улучшение результатов обследования и лечения больных с патологией психики при ОХЗОБП возможно путем внедрения современных экспрес-методов обследования пациентов (малоинвазивных, высокоинформативных, обеспечивающих индивидуализированный подход при выборе лечебной тактики). В этом случае удается уменьшить травматичность и риск хирургического лечения, а также исключить проведение необоснованных хирургических вмешательств в сомнительных случаях.
Таблица 9
Распределение случаев кровоточащей гастродуоденальной язвы с учетом основных параметров патологического процесса
|
Показатели |
Число наблюдений в группах |
|
|
исследования n = 26 |
контроля n = 27 |
|
|
Локализация язвы |
||
|
желудок |
18 |
11 |
|
ДПК |
8 |
16 |
|
Размер язвенного дефекта (в см) |
||
|
до 0,5 |
2 |
7 |
|
05–1,0 |
4 |
8 |
|
1,0–1,5 |
3 |
7 |
|
1,5-2,0 |
5 |
2 |
|
более 2,0 |
12 |
3 |
|
Тяжесть кровопотери |
||
|
легкая |
– |
8 |
|
средняя |
18 |
17 |
|
тяжелая |
8 |
2 |
|
Риск кровотечения по J.A. Forrest (1974) |
||
|
I A |
3 |
1 |
|
I B |
5 |
2 |
|
II A |
9 |
4 |
|
II B |
9 |
7 |
|
II C |
– |
9 |
|
III |
– |
4 |
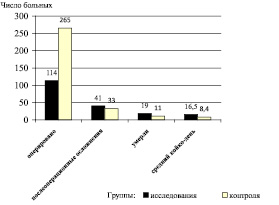
Рис. 5. Распределение наблюдений с учетом показателей течения послеоперационного периода
Выводы
1. Отличительными особенностями оказания медицинской помощи больным острыми хирургическими заболеваниями органов брюшной полости при верификации у них хронических заболеваниях психики являются трудности сбора жалоб и данных истории заболевания вследствие снижения интеллекта пациентов. У этой категории больных характерно длительное бессимптомное течение заболевания органов брюшной полости с клиническим превалированием функциональных нарушений.
2. На течение и исход острого хирургического заболевания органов брюшной полости у больных с хронической патологией психики влияет позднее обращение пациентов за медицинской помощью в осложненном (нередко – терминальном) периоде заболевания при явлениях выраженной полиорганной недостаточности.
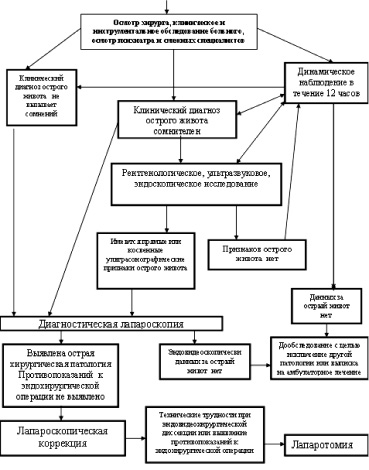
Рис. 6. Алгоритм оказания МП в многопрофильном стационаре при ОХЗОБП у больных с хроническими заболеваниями психики
3. Улучшение результатов обследования и лечения больных острыми заболеваниями органов брюшной полости, развившимися на фоне хронического заболевания психики, может быть достигнуто путем активного внедрения в медицинскую практику методов диагностической и лечебной эндовидеохирургии. Последнее позволяет снизить инвазивность диагностических технологий, ускорить процесс обследования пациентов и обеспечить в большинстве случаев раннюю верификацию острого живота, индивидуализированный подход в выборе лечебной тактики и низкую травматичность хирургического вмешательства с исключением проведения неоправданных операций.
Рецензенты:
Акимов В.П., д.м.н., профессор, исполняющий обязанности заведующего кафедрой хирургии им. Н.Д. Монастырского ГБОУ ВПО «СЗГМУ им. И.И. Мечникова» Минздрава России, г. Санкт-Петербург;
Кащенко В.А., д.м.н., профессор, заместитель главного врача по хирургической работе ФГБУЗ «Клиническая больница № 122 им. Л.Г. Соколова ФМБА России», г. Санкт-Петербург.
Работа поступила в редакцию 03.06.2013.
Библиографическая ссылка
Артюхов С.В., Кубачев К.Г., Уханов А.П., Мовчан К.Н., Тарасов А.Д., Боголюбов М.В., Киприянов В.С., Мамичева О.Ю. ОСОБЕННОСТИ ОКАЗАНИЯ МЕДИЦИНСКОЙ ПОМОЩИ ПРИ ОСТРОМ ЖИВОТЕ У БОЛЬНЫХ ХРОНИЧЕСКИМИ ЗАБОЛЕВАНИЯМИ ПСИХИКИ // Фундаментальные исследования. – 2013. – № 7-2. – С. 268-276;URL: https://fundamental-research.ru/ru/article/view?id=31820 (дата обращения: 19.04.2024).



