Целью исследования явилось получение новых данных об изменении анатомометрических параметров средостения и его органов через 3–6 месяцев после операции.
Материалом исследования явились компьютерные томограммы 40 пациентов с клинически значимыми стадиями рака грудного отдела пищевода (T1-T3). Из них 7 человек (17,5 %) с раком верхней трети, 21 человек (52,5 %) с раком средней трети и 12 человек (30,0 %) с раком нижней трети грудного отдела пищевода. Из числа вышеуказанных пациентов 30 была выполнена операция типа Льюиса.
Оценка проводилась в сравнении с данными, полученными до хирургического вмешательства. Полученные данные приведены в таблице и рисунке.
– на уровне грудино-ключичного сочленения передне-задний размер средостения увеличивается в 45,0 % случаев, составляя в среднем 47–66 мм; поперечный размер переднего средостения не изменяется в 45,0 % случаев, составляя в среднем 54–72 мм; переднее средостение не изменяет свое расположение относительно срединной плоскости в 47,0 % случаев, составляя в среднем 3 мм вправо; поперечный размер заднего средостения не изменяется в 46,0 % случаев, составляя 10–35 мм; заднее средостение не изменяет свое расположение относительно срединной плоскости в 70,0 % случаев, составляя в среднем 5 мм вправо. Размеры пищевода не изменяются в 50,0 % случаев, составляя в среднем от 10×10 до 17×30 мм; расположение относительно срединной плоскости не меняется в 70,0 % случаев, составляя в среднем 11 мм вправо; также не изменяется расстояние до грудины в 73,0 % случаев, составляя 34–47 мм; расположение относительно позвоночника не изменяется в 76,0 % случаев, составляя в среднем –3 + 7 мм (знак «–» означает расположение задней стенки пищевода за передним краем тел позвонков). Размеры трахеи не изменяются в 78,0 % случаев, составляя в среднем 22×30 мм; расположение ее относительно срединной плоскости не изменяется в 88,0 % случаев, составляя в среднем 4 мм вправо; расстояние до грудины не меняется в 85,0 % случаев, составляя 11–28 мм; расстояние до позвоночника не меняется в 67,0 % случаев, составляя 12–19 мм.
– на уровне середины дуги аорты передне-задний размер средостения увеличивается до 71–123 мм в 47,0 % случаев; поперечный размер переднего средостения не изменяется в 50,0 % случаев, составляя 45–74 мм; переднее средостение не изменяет свое расположение относительно срединной плоскости в 60,0 % случаев, составляя в среднем 4 мм вправо; поперечный размер заднего средостения уменьшается до 34–71 мм в 67,0 % случаев; расположение заднего средостения относительно срединной плоскости не изменяется в 54,0 % случаев, составляя в среднем 5 мм вправо. Размеры пищевода не изменяются в 50,0 % случаев, составляя в среднем от 17×22 до 45×58 мм; расположение его относительно срединной плоскости не изменяется в 45,0 % случаев, составляя в среднем 18 мм справа, увеличивается расстояние от пищевода до грудины в 50,0 % случаев, составляя 51–90 мм, расположение относительно позвоночника не изменяется в 63,0 % случаев, составляя в среднем –33 + 8 мм (знак «–» означает расположение задней стенки пищевода за передним краем тел позвонков). Размеры трахеи не изменяются в 74,0 % случаев, составляя 24×29 мм; расположение ее относительно срединной плоскости не изменяется в 54,0 % случаев, составляя в среднем 7 мм вправо; расстояние до грудины не изменяется в 40,0 % случаев, составляя 35–68 мм; расстояние до позвоночника не изменяется в 43,0 % случаев, составляя 10–28 мм.
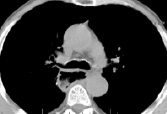
– на уровне бифуркации трахеи передне-задний размер средостения увеличивается до 77–158 мм в 41,0 % случаев; поперечный размер переднего средостения уменьшается до 52–77 мм в 37,0 % случаев; переднее средостение не изменяет свое расположение относительно срединной плоскости в 61,0 % случаев, составляя в среднем 3 мм вправо; поперечный размер заднего средостения уменьшается до 45–100 мм в 64,0 % случаев; расположение заднего средостения относительно срединной плоскости не изменяется в 57,0 % случаев, составляя в среднем 4 мм вправо. Размеры пищевода уменьшаются в среднем от 17×22 до 59×69 мм в 66,0 % случаев; располагается он относительно срединной плоскости левее в 60,0 % случаев, составляя в среднем 12 мм справа; расстояние от пищевода до грудины не изменяется в 42,0 % случаев, составляя 61–112 мм, расстояние до позвоночника увеличивается в 42,0 % случаев, составляя в среднем –60 + 11 мм (знак «–» означает расположение задней стенки пищевода за передним краем тел позвонков). Размеры бифуркации трахеи не изменяются в 90,0 % случаев, составляя 10–18 мм; расстояние до грудины не изменяется в 50,0 % случаев, составляя 50–97 мм; расстояние до позвоночника не изменяется в 57,0 % случаев, составляя 14–20 мм. Нисходящий отдел грудной аорты на этом уровне не изменяет свой диаметр в 85,0 % случаев, составляя в среднем 25–32 мм; расположение относительно срединной плоскости не изменяется в 60,0 % случаев, составляя в среднем 21–36 мм слева; расстояние до грудины не изменяется в 48,0 % случаев, составляя в среднем 74–119 мм; относительно позвоночника расположение нисходящего отдела грудной аорты не изменяется в 72,0 % случаев, составляя в среднем –37 – 8 мм (знак «–» означает расположение задней стенки нисходящей аорты за передним краем тел позвонков).
– на уровне деления легочного ствола передне-задний размер средостения увеличивается до 87–168 мм в 57,0 % случаев; поперечный размер переднего средостения не изменяется в 43,0 % случаев, составляя в среднем 57–76 мм; переднее средостение не изменяет свое расположение относительно срединной плоскости в 47,0 % случаев, составляя в среднем 3 мм вправо; поперечный размер заднего средостения уменьшается до 38–102 мм в 61,0 % случаев; расположение заднего средостения относительно срединной плоскости не изменяется в 66,0 % случаев, составляя в среднем 3 мм вправо. Размеры пищевода уменьшаются в среднем от 22×23 до 44×77 мм в 80,0 % случаев; располагается он относительно срединной плоскости левее в 47,0 % случаев, составляя в среднем 19 мм справа, расстояние от пищевода до грудины не изменяется в 47,0 % случаев, составляя 64–108 мм, расстояние до позвоночника увеличивается в 62 % случаев, составляя в среднем –61 + 24 мм (знак «–» означает расположение задней стенки пищевода за передним краем тел позвонков). Размеры правого главного бронха не изменяются в 91,0 % случаев, составляя 10–15 мм; расстояние до грудины не изменяется в 50,0 % случаев, составляя 67–112 мм; расстояние до позвоночника не изменяется в 63,0 % случаев, составляя 11–35 мм. Нисходящий отдел грудной аорты на этом уровне не изменяет свой диаметр в 94,0 % случаев, составляя в среднем 25–31 мм; расположение относительно срединной плоскости не изменяется в 70,0 % случаев, составляя в среднем 20–35 мм слева; расстояние до грудины не изменяется в 50,0 % случаев, составляя 86–128 мм; относительно позвоночника расположение нисходящего отдела грудной аорты не изменяется в 60,0 % случаев, составляя в среднем –38 – 5 мм (знак «–» означает расположение задней стенки нисходящей аорты за передним краем тел позвонков).
– на уровне основания сердца передне-задний размер средостения увеличивается в 64,0 % случаев, составляя в среднем 95–175 мм; поперечный размер переднего средостения уменьшается до 84–112 мм в 40,0 % случаев; переднее средостение не изменяет свое расположение относительно срединной плоскости в 47,0 % случаев, составляя в среднем 8 мм вправо; поперечный размер заднего средостения уменьшается до 35–82 мм в 60,0 % случаев; расположение заднего средостения относительно срединной плоскости не изменяется в 47,0 % случаев, составляя в среднем 6 мм вправо. Размеры пищевода уменьшаются в среднем от 25×30 до 42×70 мм в 65,0 % случаев, располагается он относительно срединной плоскости левее в 57,0 % случаев, составляя в среднем 15 мм справа, увеличивается расстояние от пищевода до грудины в 50,0 % случаев, составляя 80–116 мм, расстояние до позвоночника увеличивается в 42,0 % случаев, составляя в среднем –40 + 28 мм (знак «–» означает расположение задней стенки пищевода за передним краем тел позвонков). Нисходящий отдел грудной аорты на этом уровне не изменяет свой диаметр в 91,0 % случаев, составляя в среднем24–30 мм; располагается он относительно срединной плоскости правее в 48,0 % случаев, составляя в среднем 10–35 мм слева; расстояние до грудины не изменяется в 40,0 % случаев, составляя в среднем 90–133 мм; относительно позвоночника расположение нисходящего отдела грудной аорты не изменяется в 57,0 % случаев, составляя в среднем –42 + 4 мм (знак «–» означает расположение задней стенки нисходящей аорты за передним краем тел позвонков). Размеры сердца уменьшаются в 40,0 % случаев, составляя от 75×85 до 105×100 мм; расположение его относительно срединной плоскости не изменяется в 37,0 % случаев, составляя 2–30 мм слева; расстояние до грудины не изменяется в 54,0 % случаев, составляя 0–12 мм; расстояние до позвоночника увеличивается в 46,0 % случаев, составляя 16–54 мм.
Анатомометрические параметры средостения через 6 месяцев после операции типа Льюиса (мм) (n = 30)
|
Уровни |
ПЗР |
ПРПС |
РПСОСП |
ПРЗС |
РЗСОСП |
|||||
|
min |
max |
min |
max |
min |
max |
min |
max |
min |
max |
|
|
1-й. Грудино-ключичного сочленения |
47 |
64 |
54 |
72 |
п 6 |
л 1 |
10 |
35 |
п 5 |
л 5 |
|
2-й. Середины дуги аорты |
71 |
123 |
45 |
74 |
п 3 |
л 5 |
34 |
71 |
п 20 |
л 21 |
|
3-й. Бифуркации трахеи |
77 |
158 |
52 |
77 |
п 9 |
л 12 |
45 |
100 |
п 11 |
л 15 |
|
4-й. Деления легочного ствола |
87 |
160 |
57 |
86 |
п 11 |
л 14 |
38 |
102 |
п 13 |
л 10 |
|
5-й. Основания сердца |
95 |
175 |
84 |
112 |
п 6 |
л 27 |
35 |
82 |
п 12 |
л 10 |
Примечания: ПЗР – передне-задний размер средостения; ПРПС – поперечный размер переднего средостения; РПСОСП – расположение переднего средостения относительно срединной плоскости; ПРЗС – поперечный размер заднего средостения; РЗСОСП – расположение заднего средостения относительно срединной плоскости; п – расположение справа; л – слева от срединной плоскости.
1) 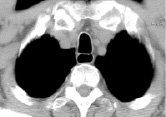 2)
2) 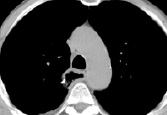 3)
3) 
4) 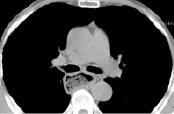 5)
5) 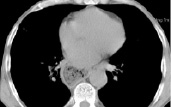
КТ-граммы средостения на типовых уровнях у пациента через 6 месяцев после операции типа Льюиса
Вывод
Впервые установлены закономерности изменений топографии органов средостения в отдаленные сроки после операции типа Льюиса. Согласно полученным данным, связанные с операцией нарушения топографии органов средостенья носят временный характер и к 6 месяцам после операции топометрические показатели становятся близки к предоперационным.
Рецензенты:
Гелашвили П.А., д.м.н., профессор, заведующий кафедрой морфологии и патологии, НОУ ВПО «Медицинский институт «РЕАВИЗ», г. Самара;
Железнов Л.М., д.м.н., профессор, заведующий кафедрой анатомии человека, ГБОУ ВПО «Оренбургская государственная медицинская академия» Минздрава, г. Оренбург.
Работа поступила в редакцию 04.04.2013.
Библиографическая ссылка
Самойлов П.В. ИЗМЕНЕНИЯ ТОПОГРАФИИ ОРГАНОВ СРЕДОСТЕНИЯ ПОСЛЕ РЕЗЕКЦИИ ПИЩЕВОДА С ПЛАСТИКОЙ ЖЕЛУДОЧНЫМ ТРАНСПЛАНТАТОМ (ОПЕРАЦИИ ТИПА ЛЬЮИСА) В ОТДАЛЕННЫЕ СРОКИ ПОСЛЕ ОПЕРАЦИИ // Фундаментальные исследования. – 2013. – № 5-1. – С. 135-138;URL: https://fundamental-research.ru/ru/article/view?id=31477 (дата обращения: 20.04.2024).



