Одной из основных проблем лечения пациентов с прободными ранениями глаз в условиях военного времени является надежная герметизация фиброзной оболочки глазного яблока. Физиологически обоснованная герметизация ран при прободных ранениях с использованием полимерных соединений гарантирует сохранение предметного зрения, предотвращает развитие гнойно-воспалительных осложнений [1]. Однако, на передовых этапах медицинской эвакуации в условиях отсутствия специалиста-офтальмолога и необходимого оснащения объем медицинской помощи раненым ограничен. Возникновение неблагоприятных условий, приводящих к задержке их эвакуации на этап специализированной помощи, может существенно отразиться на дальнейшем течении раневого процесса и снижении как функционального, так и анатомического результата. В связи с этим весьма важной задачей является разработка эффективных/простых и технически доступных методов лечения раненых и пострадавших в ранний срок после повреждения глаз.
В офтальмохирургии нередко возникают ситуации, когда шовной герметизации оказывается недостаточно для закрытия дефекта тканей при ранениях и травмах глазного яблока (размозженные края, инфицированная конъюнктивальная полость, дефицит тканей, несостоятельность швов). В то же время закрытие дефекта является одной из основных задач при прободных ранениях роговицы. При невозможности ликвидации дефекта используют различные варианты пластики, клеевые композиции, наложение контактных линз и другие вспомогательные методы [1–5].
В последние годы широкое применение в офтальмологии при операциях на роговице, склере и вспомогательных органах в качестве клеев получили природные (фибриноген, тромбин, их комбинация) и их синтетические полимерные соединения [11–15]. Использовавшиеся и применяемые в настоящее время соединения имеют некоторые особенности и недостатки: гидрофобность некоторых клеевых композиций (тиссукол на основе фибрина и тромбина), токсичность (цианакрилатные клеевые композиции семейства МК – 2, МК – 6, МК – 7 М), наибольшее повреждающее воздействие которых наблюдалось при проникновении клея через рану в более глубокие среды глаза, экзотермическая реакция в процессе полимеризации, вызывающая ожоги тканей, нестойкость полимерной пленки при мигательных движениях век, нестойкость к воздействию ферментов слезы и бактериальной флоры. Быстрая полимеризация ведет к недостаточно глубокому проникновению полимера в ткани, что ограничивает надежное сцепление клеевой пленки и вызывает быстрое отторжение пленки [2].
При всех достоинствах разработанной методики были выявлены и недостатки: при контакте со слезной жидкостью, обладающей высокой фибринолитической активностью, наблюдается быстрый лизис полимерной пленки (в пределах 2 суток), трудности удержания полимера на интактной эпителиальной поверхности (конъюнктива, роговица). Данные проблемы решаются путем тщательного высушивания раневой поверхности и выполнения абразии эпителия.
В отечественной абдоминальной, торакальной и сосудистой хирургии за последнее десятилетие используют латексный тканевой клей (ЛТК) и сульфакрилатный клей (САК) [2, 5]. В литературе есть сообщения о применении этих композиций для фиксации круговых экстрасклеральных пломб и склеропластических операций в офтальмологии [7, 8].
Цель исследования – оценить возможность применения ЛТК и САК для герметизации прободных ранений роговицы как самостоятельно, так и в комбинации с наложением швов на рану, сравнение вышеуказанных методик с классической методикой герметизации раны узловыми швами.
Материалы и методы исследования
Работа выполнена на 30 кроликах шиншиллах обоего пола, весом от 3 до 3,5 кг (60 глаз). Все животные были разделены на 3 группы.
I группа (10 кроликов – 20 глаз) – наносили линейные раны длиной 6 мм, раневые края которых сводили 1 узловым швом 10/0 с последующей герметизацией САК.
II группа (10 кроликов – 20 глаз) – наносили линейные раны длиной 6 мм, раневые края которых сводили 1 узловым швом 10/0 с последующей герметизацией ЛТК.
III группа (контрольная) (10 кроликов – 20 глаз) с моделированием ран роговицы линейной формы общей длиной 6 мм, которые ушивались узловыми швами 10/0.
Во всех группах прободные резаные раны роговицы наносили после предварительной местной анестезии трехкратным закапыванием в глаз лидокаина одноразовым лезвием бритвы «Нева». На роговицу накладывали сквозные узловые швы нейлоновой нитью 10/0. Клеевые композиции наносили на тщательно высушенную ватными банничками поверхность роговицы и склеры.
САК наносили каплями из шприц-тюбика, металлическим микрошпателем равномерно распределяли его по раневой поверхности с захождением за края раны на 1–2 мм. Полимеризация клея сопровождалась образованием плотной полупрозрачной пленки, незначительно деформирующей поверхность роговицы по типу «кратера».
Для нанесения ЛТК использовали шпатель, изготовленный из рентгеновской пленки размерами 0,5×1,0 см. После аппликации выдерживали экспозицию 6–7 мин. Для ускорения полимеризации, соблюдая правила асептики и ограничив зону воздействия влажными салфетками, использовали поток воздуха (конвекционное воздействие). Образование полимерной пленки сопровождалось изменением ее цвета от белого до прозрачного, что позволяло контролировать состояние глубже лежащих тканей. Всем лабораторным животным в послеоперационном периоде проводили консервативное лечение: инстилляция капель тобрадекса 4 раза в день в течение недели.
В контрольной группе швы наносили с интервалом в 1 мм для герметичного сопоставления тканей, не допускающего фильтрацию влаги передней камеры между швов.
В ходе заживления раны в течение 30 суток оценивали динамику и особенности эпителизации роговицы до 10-х суток ежедневно, в дальнейшем – через каждые 5 суток, используя биомикроскопию и фоторегистрацию. По окончании наблюдений лабораторных животных выводили из опыта и производили энуклеацию на 3-и, 5-е, 15-е и 30-е сут. Материал забирали для гистологического исследования. Микропрепараты после стандартной проводки окрашивали гематоксилин-эозином.
Результаты исследования и их обсуждение
I группа: одиночный провизорный шов на рану 6 мм с дополнительной аппликацией САК. После нанесения раны выполняли наложение одного узлового шва. Раневую поверхность высушивали ватным банничком. Инъекционной иглой из шприц-тюбика наносили клеевую композицию. В процессе полимеризации наблюдали деформацию роговичной поверхности плотной пленкой по типу «кратера» (рис. 1, а, б). После завершения пленкообразования глубина передней камеры восстанавливалась.
 а
а  б
б
Рис. 1. Полимеризация пленки САК (стрелкой указана область аппликации): а – непосредственно после нанесения; б – образование полимерной пленки
Наблюдали хорошее сопоставление краев раны. Однако воспалительная реакция тканей была более выраженной в сравнении с ЛТК. Биомикроскопически в первые трое суток во всех группах наблюдали полное или частичное склеивание глазной щели слизисто-гнойным отделяемым, отек свободного края век, выраженный отек и гиперемию конъюнктивы, обусловленные реактивностью тканей. В первые двое суток отмечено частичное помутнение поверхностных слоев полимерной пленки белого цвета. Появлялось умеренное количество конъюнктивального отделяемого в виде слизистых белесоватых тяжей, перекидывающихся через ресничные края и соединяющихся с полимерной пленкой в области послеоперационной раны. Появлялась частичная подвижность и смещение полимерной пленки относительно раны или же ее полная подвижность в виде инородного тела в конъюнктивальной полости.
В области краев ран роговицы наблюдался локальный отек стромы роговицы. Дальнейшая реакция тканей протекала в зависимости от срока отторжения полимерной пленки. В двух наблюдениях полимерная пленка сохранялась до 15 сут, что в конечном итоге привело к изъязвлению роговицы с последующей перфорацией язвенной поверхности. В случае самопроизвольного удаления (легкое удаление пинцетом) на 3–5 сутки воспалительные явления несколько уменьшались.
После удаления пленки края раны оставались плотно сопоставленными, проба Зейделя была отрицательной весь период наблюдения до выведения из опыта.
На гистологических препаратах с окраской гематоксилин-эозином на 3-е сутки отмечена выраженная макрофагально-лейкоцитарная инфильтрация. В краях раны и вокруг шовного материала преобладали лейкоциты, что, возможно, связано с очищением раны, и почти завершенная дифференциация эпителия. На 5-е сутки в краях препарата выявлен отек краев раны с умеренной макрофагально-лейкоцитарной инфильтрацией и фибробластами. На 15-е сутки начинала преобладать макрофагальная инфильтрация. К 30-м суткам в области роговичной раны наблюдалась узкая полоса перерыва волокон стромы роговицы, проникающая на всю её глубину, выстланную эпителием и представленную созревающей волокнистой соединительной тканью с единичными сосудами, макрофагами, фибробластами и с очаговым отложением темного, почти черного пигмента в глубине заживающей раны.
II группа (аппликация на раны глаз ЛТК).
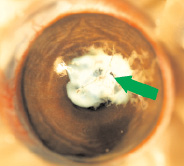
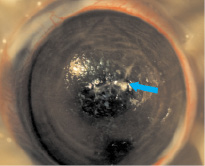
В начальной стадии сразу после нанесения клеевая композиция сохраняла белый цвет (рис. 2, а). Во второй стадии после начала испарения воды и сближения латексных частиц отмечено появление полупрозрачных плотных участков (рис. 2, б), постепенным уменьшением фильтрации внутриглазной жидкости, восстановлением нормального объема передней камеры. В третьей стадии происходило образование прозрачной полимерной пленки с сохранением адгезивных свойств на её наружной поверхности, которые исчезали после смачивания пленки физиологическим раствором (рис. 2, в). Стабильность пленки сохранялась в течение 30 сут, до выведения животных из опыта. Процесс полимеризации занимал 6–7 мин.
 а
а 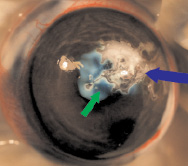 б
б
 в
в
Рис. 2. Стадии полимеризации пленки ЛТК: а – начальная стадия (стрелкой указана область аппликации); б – вторая стадия (зеленая стрелка указывает область уплотнения пленки, синяя – область продолжения фильтрации); в – третья стадия (стрелкой указана плотная прозрачная пленка)
Во всех наблюдениях отмечено хорошее сопоставление краев раны. Биомикроскопически в первые трое суток наблюдался легкий отек конъюнктивы, обусловленный реактивностью тканей. В первые двое суток имело место незначительное конъюнктивальное отделяемое слизистого характера. Состояние пленки ЛТК проверялось после прокрашивания флюоресцеином в области аппликации. Проба Зейделя была отрицательной, что указывало на герметичность раны. На 5-е сутки воспалительные явления в ране и окружающих тканях глаза купировались. Прозрачность роговицы сохранялась вплоть до выведения животных из опыта.
На гистологических препаратах (окраска гематоксилин-эозином) на 3-и сутки отмечалась минимальная или слабовыраженная макрофагально-лейкоцитарная инфильтрация. В краях раны и вокруг шовного материала преобладали лейкоциты, что, возможно, связано с очищением раны, и почти завершенная дифференциация эпителия. Реакция на ЛТК в этот период была минимальной. На 5-е сутки выявлен небольшой отек краев раны с умеренной макрофагально-лейкоцитарной инфильтрацией и фибробластами. На 15-е сутки начинала преобладать макрофагальная инфильтрация. К 30-м суткам в области роговичной раны, наблюдалась узкая полоса перерыва волокон стромы роговицы, проникающая на всю её глубину, выстланную эпителием и представленной созревающей волокнистой соединительной тканью с единичными сосудами, макрофагами, фибробластами и с очаговым отложением темного, почти черного пигмента в глубине заживающей раны. Вокруг шовного материала отмечены умеренно выраженные явления продуктивного гранулематозного воспаления. В одном наблюдении выявлены фокусы фибриноидного некроза с макрофагально-лейкоцитарной инфильтрацией вокруг шовного материала, скорее всего связанного с чрезмерным стягиванием шовным материалом ткани.
Обнаруженные макроскопические и микроскопические изменения рассматривали как вариант нормального заживления ран. Таким образом, разработанные способы герметизации ран роговицы и склеры с наложением ЛТК позволяют предупредить потерю внутриглазной жидкости и выпадение внутренних оболочек, предотвращают не только физическое проникновение инфекции во внутриглазные среды, но и ее подавление за счет антисептического действия содержащегося в составе ЛТК хлоргексидина. Гемостатические и антипротеолитические свойства ЛТК обусловлены наличием в его составе ε-аминокапроновой кислоты. Для ускорения полимеризации пленки ЛТК возможно использование потока стерильного аргона из рабочей части двухконтактного аргонового диатермокоагулятора (рекомендации производителя в инструкции по применению).
III группа (контрольная) – ушивание прободного ранения. Наложение швов с интервалом в 2 мм до полной герметизации. Герметичность проверяли сухим банничком, биомикроскопией (восстановлением глубины передней камеры), постановкой пробы Зейделя [9].
Биомикроскопически наблюдалось хорошее сопоставление краев раны. В первые трое суток отмечен легкий отек конъюнктивы, обусловленный реакцией тканей на травму и оперативное вмешательство. В первые двое суток наблюдалось незначительное конъюнктивальное отделяемое слизистого характера, которое скапливалось на свободных концах лигатур. Происходило прокрашивание флюоресцеином в области швов и раны, проба Зейделя была отрицательной. На 5-е сутки воспалительные явления купировались. Прозрачность роговицы сохранялась вплоть до выведения животных из опыта. В одном наблюдении выявлена несостоятельность швов с развитием эндофтальмита, гипопионом до 1/2 передней камеры, обильным гнойным отделяемым из конъюнктивальной полости. На парном глазу швы были состоятельными, имел место умеренный отек краев раны.
На гистологических препаратах с окраской гематоксилин-эозином на 3-е сутки отмечена слабовыраженная макрофагально-лейкоцитарная инфильтрация. В краях раны и вокруг шовного материала преобладали лейкоциты. На 5-е сутки рана сохраняла протяженность на всю глубину роговицы, роговичный эпителий имел 3–4 слоя, эпителиальные клетки были не изменены. Строма роговицы отечна, наблюдали незначительную лейкоцитарную инфильтрацию в области повреждения и отсутствие ее на периферии. Эндотелий на всем протяжении был не изменен. Отмечена миграция фибробластов за пределы эндотелия в переднюю камеру.
На 15 сутки отмечено увеличение слоев роговичного эпителия до 5–6 слоев в области повреждения, на периферии 3–4 слоя, эпителиальные клетки были не изменены. Строма роговицы отечна, наблюдалась незначительная лейкоцитарная инфильтрация в области раневого канала и отсутствие ее на периферии. Эндотелий на всем протяжении был не изменен. Отмечалась миграция фибробластов за пределы эндотелия в переднюю камеру.
К 30-м суткам в области роговичной раны наблюдалась узкая полоса перерыва волокон стромы роговицы, проникающая на всю её глубину, выстланную эпителием и представленную созревающей волокнистой соединительной тканью с единичными сосудами, макрофагами, фибробластами и с очаговым отложением темного, почти черного пигмента в глубине заживающей раны.
Выводы
1. Для дополнительной герметизации роговичных швов предпочтительней использовать ЛТК, не вызывающий выраженной воспалительной реакции в тканях.
2. Хорошая адаптация краев раны с ЛТК на фоне уменьшения количества налагаемых узловых швов, формирование нежного рубца позволят избежать или уменьшить проявления посттравматического астигматизма.
Рецензенты:
Сысоев В.Н., д.м.н., профессор кафедры психофизиологии, ВМедА им. С.М. Кирова, г. Санкт-Петербург;
Кулганов В.А., д.м.н., профессор кафедры психологического консультирования, Санкт-Петербургский государственный институт психологии и социальной работы, г. Санкт-Петербург.
Работа поступила в редакцию 28.11.2014.



