Пневмония является первой по значимости причиной смерти детей в мире – ежегодно она уносит жизни 1,8 миллионов детей в возрасте до пяти лет. В 2009 году из 943 детей до одного года, умерших в Российской Федерации от болезней органов дыхания, пневмония явилась причиной летального исхода у 618 детей [1]. В 2009 году ВОЗ и ЮНИСЕФ начали программу по профилактике пневмонии и борьбе с ней (GAPP), которая, согласно научным данным, может ежегодно предотвращать смерть от пневмонии у миллиона детей [3]. Особенно остро вопросы пневмонии стоят в Дальневосточном федеральном округе по той причине, что заболеваемость пневмонией у детей в нашем регионе превышает среднероссийскую в два раза [2]. Своевременная диагностика пневмонии основывается на результатах детального и последовательного анализа клинико-анамнестических и рентгенологических данных. Рентгенологическое подтверждение пневмонии является обязательным «золотым стандартом» её диагностики [4, 6]. В то же время целесообразно обратить внимание на то, что пневмония – это клинический диагноз. Поэтому отсутствие возможностей для проведения рентгенологического обследования ребенка с клиническими признаками пневмонии не должно приводить к задержке с постановкой диагноза, а, значит, и к отсроченному лечению (в первую очередь, к запаздыванию с назначением антибиотиков) [5]. Выявление клинических особенностей течения болезни способно повлиять на показатели диагностики, профилактики и лечения пневмонии.
Цель исследования: определить особенности течения внебольничной пневмонии у детей разных возрастных групп в условиях дневного стационара детской поликлиники.
Материалы и методы исследования
Для изучения особенностей клинического течения внебольничной пневмонии у детей были проанализированы истории болезни детей на базе Краевого государственного бюджетного учреждения здравоохранения «Владивостокская детская поликлиника № 2». Исследование ретроспективное. Для анализа были взяты 102 истории болезни детей, которые были госпитализированы с различными вариантами внебольничной пневмонии средней степени тяжести за промежуток с 2009 по 2012 годы.
Результаты исследования и их обсуждение
Выявлено, что внебольничной пневмонией чаще страдают дети в возрасте от 6 месяцев до 5 лет (61 ребенок) – 59,8 %. Дети от 5 лет до 18 составили 36,3 % (37 человек), до 6 месяцев всего 3,9 % (4 человека). Значительно чаще болеют мальчики – 54,9 %, с преобладанием в возрастной группе до 6 месяцев (табл. 1).
Данные по тому, на какой день болезни больные обращались в ЛПУ, являются важным показателем, так как от этого зависит эффективность стационарного лечения. Средний показатель на всю наблюдаемую группу составил 8,3 ± 5,71 дня, при этом почти половина обращений состоялась в срок от 4 до 6 дней (43,1 %). Всего в 1 случае обращение состоялось на первый день болезни (1 %) и в 2 случаях через месяц после появления первых жалоб (2 %). Графически показатели отражены на рис. 1.
Таблица 1
Характеристика обследуемых детей по возрасту, полу
|
Возрастные группы |
Распределение по полу |
|||
|
Количество |
Пол, % |
|||
|
Абс. |
% |
М |
Д |
|
|
До 6 месяцев, n |
4 |
3,9 |
75 |
25 |
|
6 мес. – 5 лет, n |
61 |
59,8 |
47,5 |
52,5 |
|
5 лет и > , n |
37 |
36,3 |
64,9 |
35,1 |
|
Всего, n |
102 |
100 |
54,9 |
45,1 |
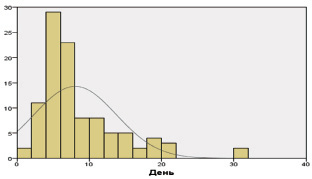
Рис. 1. Количество и день обращения в ЛПУ от начала заболевания
Определено, что внебольничная пневмония у детей в возрасте до 6 месяцев имеет очаговый характер в 100 % случаев, хотя данное утверждение не является достаточно достоверным по причине малого количества случаев в выборке. Чаще всего диагностировалась очаговая форма пневмонии (76 %), однако общая тенденция по частоте встречаемости различных форм пневмонии и ее осложнений сохранена: с возрастом увеличивалось число сегментарных и полисегментарных форм (до 13,5 % в возрасте от 5 лет и старше), снижалась частота бронхиальной обструкции (6,6 % в группе до 5 лет и 2,7 % в группе детей старше 5 лет) и сопутствующих ОРЗ (с 29,5 до 16,2 % соответственно). Данные отражены в табл. 2.
Таблица 2
Распределение морфологических форм пневмонии и осложнений по возрастным группам
|
Возрастная группа |
Кол-во наблюдений |
Форма пневмонии (%) |
Ос |
СД |
|||||
|
Абс. |
% |
О |
О/С |
С |
П/С |
Л |
|||
|
Дети до 6 мес., n 1 гр. |
4 |
3,9 |
100 |
0 |
0 |
0 |
0 |
100 |
100 |
|
6 мес. – 5 лет, n 2 гр. |
61 |
59,8 |
82 |
9,8 |
0 |
6,6 |
1,6 |
6,6 |
29,5 |
|
5 лет и > , n 3 гр. |
37 |
36,3 |
64,9 |
8,1 |
13,5 |
13,5 |
0 |
2,7 |
16,2 |
|
Всего, n |
102 |
100 |
76,5 |
8,8 |
4,9 |
8,8 |
1,0 |
4,9 |
27,5 |
Обозначения: О – очаговая форма; О/С – очагово-сливная форма; С – сегментарная форма; П/С – полисегментарная форма; Л – лобарная форма; Ос – осложнения в виде бронхиальной обструкции; СД – сопутствующий диагноз (различные варианты ОРЗ).
Большинство детей поступило в стационар уже без лихорадки, однако в тех случаях, когда повышение температуры сохранялось на момент поступления, динамика ее исчезновения составила более 2-х дней, что превышает нормальные показатели при адекватной антибиотикотерапии. Это может быть связано как с антибиотикорезистентностью микроорганизмов, так и c неправильным стартовым антибиотиком. Невозможно исключить невысокое качество используемых лекарственных препаратов.
Кашель исчезал у детей в среднем за 12 дней (11,25 ± 1,25 – в группе до 6 месяцев; 12,08 ± 3,86 в возрасте от 6 месяцев до 5 лет; и 11,84 ± 2,0 в возрасте старше 5 лет; без распределения по возрастным группам – 11,96 ± 3,22), что соответствует известным показателям. Достоверные различия выявлены не были (t1-2 = –0,426; t1-3 = –0,570; t2-3 = 0,356)
Одышка присутствовала всего у 15 человек (50 % из группы детей в возрасте до 6 месяцев; 19,3 % во второй возрастной группе и 2,7 % у детей старше 5 лет). Средняя продолжительность одышки составляла 5,25 ± 3,4 дня. Были выявлены достоверные различия между второй и третьей возрастными группами (t1-2 = –0,292; t1-3 = 1,557; t2-3 = 2,590).
Нарушение носового дыхания было выявлено у 53,9 % детей. В динамике продолжительность нарушения носового дыхания составила: 6,25 ± 2,98 в группе детей до 6 месяцев жизни; 3,54 ± 4,34 – с 6 месяцев до 5 лет и 2,24 ± 3,32 – старше 5 лет. Достоверные различия были выявлены между 1 и 3 группами (t1-2 = 1,226; t1-3 = 2,305; t2-3 = 1,562).
Интоксикационный синдром, проявлявшийся явлениями астенизации, ухудшением аппетита, был выявлен у всех анализируемых детей и его динамика составила у детей до 6 месяцев: 4,5 ± 2,88 дней; у детей в возрасте от 6 месяцев до 5 лет – 7,61 ± 5,12 дней; в возрасте старше 5 лет – 6,57 ± 2,59 дней. Достоверных различий выявлено не было (t1-2 = –1,251; t1-3 = –1,602; t2-3 = 1,104).
Продолжительность легочных изменений, выявляемых физикальными методами, снижалось в возрастных группах: перкуторно определялся ясный легочный звук у детей в группе до 6 месяцев за 9,25 ± 2,36 дня, а у детей в группе старше 5 лет: 6,27 ± 3,57. Достоверные различия выявлены между второй и третьей возрастными группами (t1-2 = –0,313; t1-3 = 1,620; t2-3 = 2,328)
Подобная динамика отмечалась и по группе аускультативных признаков, однако продолжительность выявления признаков пневмонии имела явное снижение лишь в сравнении детей из групп от 6 месяцев до 5 лет (9,59 ± 4,89) и детей старше 5 лет (8,51 ± 2,56). Однако достоверных различий выявлено не было (t1-2 = –1,148; t1-3 = –1,196; t2-3 = 1,238).
Рентгенологически разрешение легочного процесса происходило у всех детей в среднем за 10,6 дня, со стандартным отклонением от 0,95 дня у младшей возрастной группы, до 2,98 дней в группе детей в возрасте от 6 месяцев до 5 лет.
Произведена оценка корреляционной связи между анализируемыми показателями течения пневмонии (динамика температурной реакции, кашля, одышки, носового дыхания, перкуссии, аускультации, данных рентгенографии). Результаты отражены в табл. 3 и на рис. 2.
Таблица 3
Корреляция между показателями течения пневмонии
|
R-г |
А |
П |
И |
Н |
О |
К |
Т0 |
||
|
1 |
2 |
3 |
4 |
5 |
6 |
7 |
8 |
9 |
|
|
R-г |
r |
1 |
0,309** |
0,353** |
0,249* |
0,139 |
0,283** |
0,532** |
0,172 |
|
p |
0,002 |
0,000 |
0,012 |
0,165 |
0,004 |
0,000 |
0,083 |
||
|
N |
102 |
102 |
102 |
102 |
102 |
102 |
102 |
102 |
|
|
А |
r |
0,309** |
1 |
0,722** |
0,719** |
0,076 |
0,249* |
0,420** |
0,081 |
|
p |
0,002 |
0,000 |
0,000 |
0,446 |
0,011 |
0,000 |
0,419 |
||
|
N |
102 |
102 |
102 |
102 |
102 |
102 |
102 |
102 |
|
|
П |
r |
0,353** |
0,722** |
1 |
0,521** |
0,242* |
0,303** |
0,256** |
0,127 |
|
p |
0,000 |
0,000 |
0,000 |
0,014 |
0,002 |
0,010 |
0,205 |
||
|
N |
102 |
102 |
102 |
102 |
102 |
102 |
102 |
102 |
|
|
И |
r |
0,249* |
0,719** |
0,521** |
1 |
0,109 |
0,205* |
0,424** |
0,008 |
|
p |
0,012 |
0,000 |
0,000 |
0,273 |
0,039 |
0,000 |
0,934 |
||
|
N |
102 |
102 |
102 |
102 |
102 |
102 |
102 |
102 |
|
|
Н |
r |
0,139 |
0,076 |
0,242* |
0,109 |
1 |
0,220* |
0,137 |
0,313** |
|
p |
0,165 |
0,446 |
0,014 |
0,273 |
0,026 |
0,171 |
0,001 |
||
|
N |
102 |
102 |
102 |
102 |
102 |
102 |
102 |
102 |
|
|
О |
r |
0,283** |
0,249* |
0,303** |
0,205* |
0,220* |
1 |
0,243* |
0,141 |
|
p |
0,004 |
0,011 |
0,002 |
0,039 |
0,026 |
0,014 |
0,158 |
||
|
N |
102 |
102 |
102 |
102 |
102 |
102 |
102 |
102 |
|
|
К |
r |
0,532** |
0,420** |
0,256** |
0,424** |
0,137 |
0,243* |
1 |
-0,037 |
|
p |
0,000 |
0,000 |
0,010 |
0,000 |
0,171 |
0,014 |
0,713 |
||
|
N |
102 |
102 |
102 |
102 |
102 |
102 |
102 |
102 |
|
|
Т0 |
r |
0,172 |
0,081 |
0,127 |
0,008 |
0,313** |
0,141 |
-0,037 |
1 |
|
p |
0,083 |
0,419 |
0,205 |
0,934 |
0,001 |
0,158 |
0,713 |
||
|
N |
102 |
102 |
102 |
102 |
102 |
102 |
102 |
102 |
|
Примечания: ** – корреляция значима на уровне 0,01 (2-сторон); * – корреляция значима на уровне 0,05.
R-г – рентгенография; А – аускультация; П – перкуссия; И – интоксикация; Н – носовое дыхание; О – одышка; К – кашель; Т° – температурная реакция.
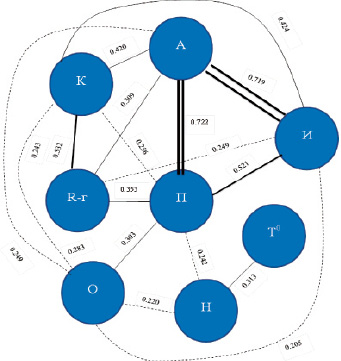
Рис. 2. Корреляция между показателями клинических и диагностических признаков пневмонии
Достоверные различия были обнаружены в продолжительности одышки между второй и третьей группами детей (t = 2,590); в продолжительности нормализации носового дыхания между первой и третьей группами (t = 2,305); в продолжительности сохранения перкуторных признаков пневмонии между второй и третьей группами детей (t = 2,328).
Заключение
Таким образом, выявлена сильная корреляционная связь между физикальными признаками пневмонии и интоксикацией (умеренная между продолжительностью перкуторных проявлений и интоксикацией), а также умеренная между продолжительностью кашля и рентгенологической динамикой разрешения пневмонии. Установлены особенности течения внебольничной пневмонии у детей разных возрастных групп в условиях дневного стационара детской поликлиники, которые в большинстве своём не отличаются от данных, представленных в отечественной и зарубежной литературе.
Рецензенты:
Крукович Е.В., д.м.н., профессор, заведующая кафедрой факультетской педиатрии, ГБОУ ВПД «Тихоокеанский государственный медицинский университет» Министерства здравоохранения Российской Федерации, г. Владивосток;
Мирошниченко В.А., д.м.н., профессор кафедры госпитальной педиатрии, ГБОУ ВПО «Тихоокеанский государственный медицинский университет Минздрава РФ», г. Владивосток.
Работа поступила в редакцию 04.02.2014.



