Сахарный диабет - одна из проблем современной медицины, сохраняющая ряд неясностей и вопросов в патогенезе, диагностике, течении, лечении и профилактике, как самого заболевания, так и его осложнений. Быстрый рост распространенности сахарного диабета, особенно 2-го типа, послужил основанием для экспертов ВОЗ говорить о пандемии этого заболевания; по прогнозам специалистов к 2025 году количество больных превысит 300,0 миллионов человек [3].
Врачам, установившим диагноз сахарного диабета, чаще приходится лечить не само заболевание, а его осложнения, протекающие остро и хронически. Ключевым моментом, несомненно, является лечение хронических осложнений, как наиболее основных и латентнотекущих, приводящих к снижению качества жизни пациента. Лидирующее положение среди всех осложнений сахарного диабета принадлежит синдрому диабетической стопы, встречающемуся в возрасте от 20 до 75 лет у 20-80 % больных, причем данное заболевание относится к одной из главных причин инвалидизации и наибольших социально-экономических затрат медицины [1,3].
Развитие гнойно-некротического процесса на фоне диабетической стопы более чем в 50-75 % случаев приводит к нетравматическим ампутациям [7,6]. Показатель летальности среди больных, перенесших высокую ампутацию по поводу СДС, в ближайшем послеоперационном периоде, превышает 20 %, а в течение последующих 5 лет достигает 68 %[3,7]. Анализ частоты ампутаций нижних конечностей выявил, что хирургические вмешательства больным с синдромом диабетической стопы производятся в 17-45 раз чаще, чем у населения в целом, причем отмечено, что частота окклюзионных поражений периферических артерий у пациентов с данным заболеванием превышает таковую у лиц без сахарного диабета лишь в 4 раза [4, 8]. По данным официальной статистики, в мире каждые 30 секунд выполняется ампутация нижней конечности при СДС. Такую высокую частоту ампутаций при сахарном диабете нельзя считать следствием облитерирующего поражения периферических артерий [1, 6, 8]. Изменения микроциркуляторного русла на нижних конечностях обладают прогностическим значением в формировании самого синдрома диабетической стопы и развиваются у больных любого возраста. Доказано, что микроангиопатия не имеет триггерного компонента в запуске механизма образования язвенно-некротического дефекта тканей стопы, а является базой в формировании некротических поражений и скорее причиной является недостаточность микроциркуляторного кровотока, обусловленная развитием макроангиопатии и нейропатии. В комплексе с этим микроциркуляторные изменения отягощают клинику нейро- и макроангиопатии, создавая условия, способствующие формированию гнойно-некротического поражения тканей стопы [7, 8].
Исходя из сказанного целью работы явилось: обосновать с помощью современных методов медицинской визуализации эффективность консервативной терапии у больных с синдромом диабетической стопы.
Материалы и методы исследования
Для выполнения поставленной цели, наряду с общеклиническими и общепризнанными инструментальными методами исследования (рентгенография, УЗИ в режиме «серой шкалы»), была проведена энергетическая допплерография сосудов нижних конечностей дистальной части у 32 больных СД с критической ишемией. С учетом полученных данных, совместно с врачом-эндокринологом, определялась тактика лечения данной категории больных: консервативное, либо хирургическое лечение. Консервативное лечение включало: коррекцию СД, детоксикацию, использование препаратов улучшающих реологическое свойства крови, антибактериальную терапию (в случае возникновения влажной гангрены), коррекцию всех видов обмена и сопутствующей патологии. Местное лечение включало: осмотические препараты в виде компрессов, преследуя цель - снятие отека и улучшение микроциркуляции, мазевые средства на водорастворимой основе, физиотерапевтические процедуры.
Параллельно проводили оценку состояния кровотока и его динамику с использованием комбинированной ультразвуковой допплерографии.
Результаты исследования и их обсуждение
Основную суть работы мы хотим привести на примере сравнения лечения двух пациентов с сахарным диабетом, осложнившегося синдромом диабетическом стопы.
Пациент З., 1947 г.р. и/б № 2521 обратился в хирургическое отделение «ФГУ 361 ВГ Пур ВО МО РФ» с жалобами на боли в правой нижней конечности ноющего характера, чувство онемения, зябкости, периодические покалывания. При осмотре выявлено истончение кожного покрова на тыле правой стопы и лодыжковой части нижней трети правой голени, пигментные пятна; пульсация на тыле стопы ослаблена, пульсация подколенной и наружной подвздошной артериях сохранена, удовлетворительных качеств. У основания IV пальца определяется свищевое образование, со скудным серозным отделяемым. При осмотре правой нижней конечности определяется отсутствие части I плюсневой кости левой стопы и I пальца левой стопы. Была выполнена рентгенография обеих стоп в двух проекциях, выявлено: на левой - деструктивные изменения не определяются, остеопороз, сужение межфаланговых и плюснефаланговых суставных щелей, нallux valgus, утолщение стенок артерий; на правой - сросшиеся патологические переломы II-III-IV плюсневых костей, остеопороз, культя I плюсневой кости.
С учетом полученных данных, после консультации врача-эндокринолога оставлен индивидуальный лечебный алгоритм. Вынесено решение о консервативном лечении, включающем: коррекцию СД, детоксикацию - выполнение форсированного диуреза, использование препаратов, улучшающих реологическое свойства крови, коррекцию всех видов обмена. Местно: осмотические препараты на левую стопу в виде компрессов, преследуя цель - снятие отека и улучшение микроциркуляции, закрытие свищевого хода.
Для оценки проводимого лечения выполняли ультразвуковую допплерографию, где оценивали состояния кровотока и его динамику.
Через 7 дней проводимого лечения пациент отмечает улучшение общего состояния, болевая симптоматика купирована, локально: свищ закрылся мягкие ткани на стопе без признаков воспаления.
Несмотря на наличие сросшихся патологических переломов II-III-IV плюсневых костей, клиники и жалоб у пациента не отмечалось, мы считаем, что основанием для отсутствия вышесказанного является развитие на фоне патологических переломов при образовании костной мозоли коллатерального кровотока, что привело к регрессу синдрома диабетической стопы.
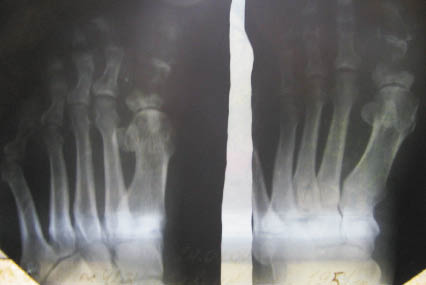
Рис. 1. Рентгенограмма больного И., 1951 г.р. и/б 3191
Пациент И., 1951 г.р., и/б 3191, поступил в хирургическое отделение ФГУ «361 ВГ ПУр ВО МО РФ» 17.06.09 с диагнозом: Сахарный диабет 1 тип, инсулинзависимый, тяжелой степени течения, субкомпесация, диабетическая ангиопатия сосудов нижних конечностей, влажная гангрена I пальца левой стопы.
На рентгенограмме больного И. 1951 г.р. и/б 3191 (рис. 1) определяются: диабетическая остеоартропатия фаланг I пальца правой стопы, патологический перелом I, V плюсневых костей.
Проконсультирован врачом-эндокринологом. Заключение: консервативное лечение, включающее: коррекцию СД, детоксикацию - выполнение форсированного диуреза, использование препаратов, улучшающих реологические свойства крови, коррекцию всех видов обмена; местно: осмотические препараты в виде компрессов (снятие отека и улучшение микроциркуляции). Контролем проводимого лечения (оценка состояния кровотока) послужила ультразвуковая допплерография.
После коррекции показателей СД (сахар крови 6,15 ммоль/л) выполнено хирургическое оперативное лечение: ампутация на уровне I плюсневой кости правой стопы.
24.06.09 больной выписан под наблюдение хирурга в поликлинике с не полностью зажившей раной.
Повторно больной поступает 13.07.09 и/б 3453 с наличием функционирующего свища в области культи I плюсневой кости правой стопы. На рентгенограмме больного И. 1951 г.р. и/б 3453 диабетическая остеоартропатия фаланг II пальца правой стопы, срастающийся патологический перелом II плюсневой кости, остеомиелит культи I плюсневой кости правой стопы (рис. 2).
При поступлении выполнена комбинированная ультразвуковая допплерография. На основании полученных данных и с учетом рентгенографии определен объем хирургического пособия. Выполнены экзартикуляция культи I плюсневой кости и резекция II плюсневой кости единым блоком в пределах жизнеспособных мягких тканей, она определялась наличием диапедезного кровотечения, пластика послеоперационной раны местными тканями. На рентгенограмме (рис. 3) больного И. 1951 г.р. и/б 3453 экзартикуляция I плюсневой кости, культя II плюсневой кости после повторно выполненного оперативного вмешательства.
Послеоперационное течение гладкое. Рана зажила первичным натяжением. Больной ходит без палочки. Конечность и стопа опорные (рис. 4). Ортопедической обувью не пользуется. Рекомендовано наблюдение у эндокринолога.
Вывод. У обоих больных на рентгенограммах прослеживается отчетливая симптоматика патологического перелома, что свидетельствует об остеопорозе костной ткани, которая обладает пусковым моментом для развития коллатерального кровоснабжения, приводящего к регрессу гнойно-некротического процесса. Следовательно, до выполнения хирургического пособия, желательно проведение консервативной терапии и стимуляции остеорепарации с использованием туннелизации костей стопы, что приведет к улучшению трофики тканей в очаге гнойно-воспалительного поражения.
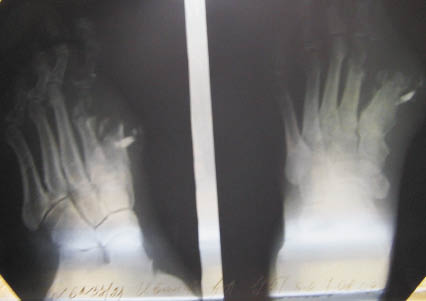
Рис. 2. Рентгенограмма больного И., 1951 г.р. и/б 3191
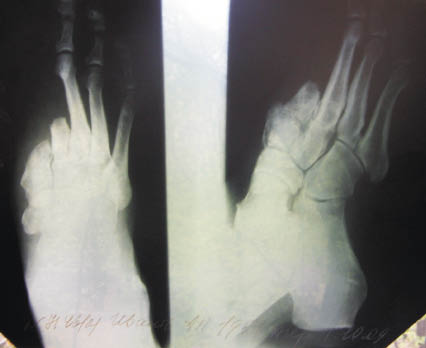
Рис. 3. Рентгенограмма больного И., 1951 г.р. и/б 3191
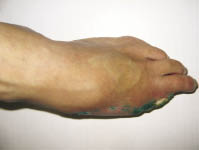
Рис. 4. Стопа больного И. 1951 г.р. спустя 3 недели после повторной операции
Список литературы
- Гавриленко А.В. Хирургическое лечение у больных с хронической ишемией нижних конечностей / А.В. Гавриленко, С.И. Скрылев. - М., 2005. - 176 с.
- Синдром диабетической стопы / И.В. Гурьева, И.В. Кузина, А.В. Воронин, Е.Ю. Комелягина, Е.Ю. Мамонтова. - М.: Проспект, 2000. - 40 с.
- Оболенский В.Н. Комплексное лечение больных с синдромом диабетической стопы // Фарматека. - 2003. - №8. - С. 49-53.
- Покровский А.В. Ишемическая диабетическая стопа / А.В. Покровский, В.Н. Дан, А.В. Чупин [под ред. И.И. Дедова, М.Б. Анциферова, Г.Р. Галстяна, А.Ю. Токмаковой]. - М., 1998. - 176 с.
- Салтыков Б.Б. Диабетическая микроангиопатия / Б.Б. Салтыков, В.С. Пауков. - М., 2002. - 254 с.
- Светухин А.М. Комплексное хирургическое лечение больных с синдромом диабетической стопы / А.М. Светухин, М.В. Прокудина // Хирургия. - 1998. - №10. - С. 64-66.
- Bommayya I. The importance of infra-inguinal angioplasty in savage of diabetic foot // Materials of the 3th EASD Diabetic Foot Study Group Meeting. - Hungary, 2002. - р. A25.
- Wagner F.W. A classification and treatment program for diabetic, neuropatic and dysvascular foot problems// In The American Academy of Ortopaedic Surgeons instructional course lectures. - St. Louis - Mosby.: Year Book, 1979. - P. 143-165.
Рецензенты:
Насруллаев М.Н., д.м.н., профессор, доцент кафедры клинической анатомии и амбулаторно-поликлинической хирургии ГОУ ДПО «Казанская государственная медицинская академия ФАЗ и СР», г. Казань;
Акберов Р.Ф., д.м.н., профессор кафедры лучевой диагностики ГОУ ДПО «Казанская государственная медицинская академия ФАЗ и СР», г. Казань.



