В последние годы отчетливо регистрируется ухудшение здоровья детского населения России. Доля здоровых новорожденных сокращается и, по последним данным, не превышает 10-25 % [9, 11]. В условиях резкого снижения рождаемости особое значение приобретает сохранение здоровья вновь рождающихся детей, на которое, как известно, оказывают влияние состояние здоровья матери и течение перинатального периода. Высокая распространенность дефицитных анемий у женщин во время беременности и их влияние на течение перинатального периода определяют актуальность проблемы изучения состояния здоровья рожденных ими детей.
Логично предположить, что анемия, вызывающая внутриутробную гипоксию, приводит к фетоплацентарной недостаточности, нарушает формирование адаптационных ресурсов организма, способствуя возникновению вегетативных расстройств и изменению функционального состояния сердечно-сосудистой системы детей. Вместе с тем характер этих расстройств не нашел достаточного отражения в доступной научной литературе, что и послужило основанием для выполнения данной работы.
Материалы и методы исследования. Проведено обследование в периоде новорожденности и первого года жизни 106 детей, из них 81 ребенок матерей с анемиями легкой степени тяжести во время беременности (1-я, основная группа) и 25 детей матерей без анемии во время беременности (2-я, контрольная группа), включающее клинико-анамнестические, электрофизиологические методы исследования.
Состояние здоровья детей оценивали с использованием методических рекомендаций РМАПО. Структура диагнозов соответствовала классификации ВОЗ (1999) и МКБ X пересмотра. Физическое развитие характеризовали с использованием центильных таблиц. Состояние вегетативной нервной системы исследовали, используя метод кардиоинтервалографии (КИГ). Оценивали исходный вегетативный тонус и вегетативную реактивность. Степень адаптации характеризовали по классификации Р. М. Баевского. Электрокардиографическое исследование сердца осуществляли с использованием одно / трехканального электрокардиографа ЭК1Т-1 / 3-07 «Аксион» (АО «Ижевский мотозавод «Аксион-Холдиг»», г. Ижевск). ЭхоКГ-исследование и нейросонографию выполняли на диагностическом ультразвуковом аппарате «SIM 5000-plus» (Италия). Электрофизиологические методы исследования проводили по стандартным методикам.
Полученные данные анализировали, применяя непараметрические критерии (Манна-Уитни, Вилькоксона, Спирмэна, Фишера). Вычислялись: среднее арифметическое (М), стандартное отклонение (SD), стандартная ошибка средней (m), медиана (Me), минимальное и максимальное значение показателя. Интервальную оценку числовых характеристик давали с доверительной вероятностью γ = 0,95, которой соответствует уровень значимости р < 0,05. Для выяснения степени статистической зависимости между изучаемыми параметрами рассчитывался линейный коэффициент корреляции (r). Считалось, что связь между параметрами сильная при r≥0,7, слабая при r≤0,47.
Дети основной группы рождены при сроке гестации 38-40 недель от матерей, средний возраст которых составил 27,2±0,52 лет. В основной группе хронические соматические заболевания выявлены у 66 (81,5 %) матерей. Вегетативная дисфункция наблюдалась у 38 (46,9 %) женщин, патология органов дыхания (гайморит, пневмония) - у 3 (3,7 %), патология желудочно-кишечного тракта (хронический гастрит - 12 чел., язвенная болезнь желудка и 12-пк - 3 чел.) - у 15 (18,5 %), патология глаз (миопия) - у 22 (27,2 %), патология эндокринной системы (щитовидная железа) - у 10 (12,3 %) матерей. Гинекологические заболевания и осложненный акушерский анамнез наблюдались у 76 (93,8 %) беременных. Аборты имели место у 21 (25,9 %) женщины, выкидыши в анамнезе - у 6 (7,4 %), эрозия шейки матки - у 32 (39,5 %), кольпиты - у 33 (40,7 %), аднекситы - у 3 (3,7 %) беременных. Сочетание различной патологии встречалось у 54 (66,7 %) женщин.
Анализ литературы и собственные клинические наблюдения позволяют считать анемию беременных как результат, в том числе и железодефицитных состояний. Железодефицитную анемию в настоящее время рассматривают как кислороддефицитное состояние, являющееся клинической моделью для изучения различных аспектов действия тканевой, а в тяжелых случаях гемической и циркуляторной гипоксии с последующим развитием метаболических, гемодинамических и других расстройств, нарушающих течение беременности. И действительно, имеющаяся анемия усугубляла течение беременности. Так, регистрировались: угроза прерывания беременности (49,4 %), токсикоз (30,9 %), гестоз (34,6 %). Выявленные изменения способствовали нарушению маточно-плацентарного кровообращения, приводящего к развитию фетоплацентарной недостаточности. Фетоплацентарная недостаточность и увеличивающаяся во время беременности потребность в кислороде усугубляли развитие гипоксии, нарушения метаболизма, микроциркуляторные патологические реакции и другие факторы, действие которых приводило к возникновению изменений в организме плода и являлось причиной патологии родов, что наблюдалось у 48,1 % женщин. О наличии внутриутробной гипоксии, обусловленной анемией, свидетельствовали и результаты проводимой в течение беременности кардиотокографии: 5-6 баллов имело 55 (67,9 %) плодов, 4 балла - 20 (24,7 %) плодов. Кроме того, анализ полученных данных показал, что дети основной группы во время родов могли перенести острую гипоксию в результате преждевременного излития околоплодных вод (42 %), быстрых или стремительных родов (35,8 %). У 19 % матерей отмечалась слабость родовых сил, что потребовало медикаментозных средств для родостимуляции и создало дополнительный риск гипоксических осложнений плода. Путем кесарева сечения родоразрешены 26 беременных.
Выявленные изменения в соматическом, акушерско-гинекологическом анамнезе, течении беременности и родов между группами обследуемых не носили статистически достоверного характера и относили к факторам риска по развитию патологии центральной нервной системы, внутриутробному инфицированию, трофических нарушений и эндокринопатий, врожденных пороков органов и систем.
Результаты исследования и их обсуждение
Основными критериями здоровья, по мнению В. А. Доскина с соавт. (2002) [5], являются: физическое развитие, уровень функционального состояния организма, наличие или отсутствие заболеваний, врожденных пороков развития.
Асфиксию легкой степени тяжести перенесли 49,4 % новорожденных. Необходимо отметить, что оценка детей по шкале Апгар находилась в прямой зависимости от состояния здоровья матери, течения беременности и родов. Переходные состояния детей основной группы регистрировались в 28,4 % случаев и были представлены максимальной убылью массы тела более 10 %, отмеченной у 6 (7,4 %) детей, транзиторной лихорадкой - у 5 (6,2 %) пациентов, токсической эритемой - у 12 (14,8 %) новорожденных, неонатальной желтухой I-II ст.- у 7 (8,6 %) детей. Период ранней адаптации детей 1 группы протекал на фоне церебральной ишемии I-II ст. (у 49,4 % новорожденный). ЗВУР зафиксирована у 13,6 % детей, морфофункциональная незрелость - у 14,8 % пациентов. Сочетание различных нарушений отмечено в 43,5 % случаев.
При рождении средние цифровые значения показателей массы тела основной группы составили 3573,61 ± 91,3 г [2335-4500], роста - 53,4 ± 0,47 см [49-58], окружности груди - 34,7±0,4 см [30-38], окружности головы - 35,2±0,3 см [31-38] и статистически достоверно не отличались от аналогичных показателей детей контрольной группы. Среднее физическое развитие пациентов 1 группы выявлено в 77,2 % случаев (63 ребенка). У 2 (2,5 %) новорожденных детей зарегистрировано очень высокое, у 2 (2,5 %) пациентов - высокое, у 8 (10,1 %) детей - выше среднего, у 6 (7,6 %) обследуемых физическое развитие было ниже среднего. Гармоничность развития наблюдалась в 68,4 % (56 детей) случаев. 12 (15,2 %) новорожденных имели дисгармоничное, а 13 (16,5 %) детей - резко дисгармоничное физическое развитие. В нервно-психическом статусе выявлены различные патологические симптомы. У 14,8 % детей в течение раннего неонатального периода наблюдались признаки гипертензионно-гидроцефального синдрома. Наиболее часто определялась общемозговая симптоматика - синдромы угнетения (39,5 %), возбуждения (19,8 %), вегето-висцеральных нарушений (72,8 %). Со стороны сердечно-сосудистой системы в 55,6 % случаев выявлены нарушения микроциркуляции и периферической гемодинамики, проявляющиеся изменением окраски кожи и характера дермографизма, «мраморностью» рисунка кожи, акроцианозом, охлаждением дистальных отделов конечностей. Наряду с этим у 64,2 % детей имелось сочетание нарушений микроциркуляции с лабильностью пульса, функциональным систолическим шумом. У 59,3 % детей основной группы регистрировались изменения в виде срыгиваний, икоты, кишечных колик, метеоризма. Гиперактивность симпатического отдела автономной нервной системы сопровождалась повышением центральных влияний, напряжением приспособительных реакций (табл. 1). Выявленные изменения связаны с влиянием внутриутробной гипоксии, обусловленной анемией, и согласуются с исследованиями В. Н. Швалева с соавт. (1992) [10], показавшими, что в процессе онтогенеза под влиянием хронической внутриутробной гипоксии происходят более выраженные изменения в структуре симпатических нервных окончаний. Проведение нагрузочной пробы позволило сделать заключение о снижении функционального резерва и истощении адаптации (табл. 1). Результаты исследования согласуются и с исследованием Р. Р. Шиляева (2008) [4], показавшим усиление симпатических влияний и снижение резервов адаптации в раннем возрасте детей с перинатальными поражениями ЦНС.
Таблица 1
Показатели кардиоинтервалограмм в неонатальном периоде детей матерей с анемиями во время беременности
|
Показатель |
1 группа |
2 группа |
||
|
в покое |
при нагрузке |
в покое |
при нагрузке |
|
|
1-е сут. жизни |
||||
|
АМ0 |
43,38±3,06 |
39,75±2,91* |
38,6±6,22** |
43,93±5,53 |
|
ИН |
615,96±113,16 |
606,97±114,74 |
499,6±77,85** |
546,02±203,52* |
|
5-е сут. жизни |
||||
|
АМ0 |
38,46±3,25*** |
43,52±3,85* / *** |
39,13±2,62 |
43,6±3,08* |
|
ИН |
544,86±159,6*** |
766,33±172* |
614,89±104,29** |
711,01±135,3 |
|
1 мес. жизни |
||||
|
АМ0 |
45,29±2,82*** |
42,21±2,91* |
40,42±2,28 |
34,92±3,68* |
|
ИН |
443,88±15,68 |
403,54±53,39 |
525,97±101,54** |
503,96±104,89 |
Примечание: для значений, отмеченных *р < 0,05 - в ответ на нагрузку, **р < 0,05 - между группами, ***р < 0,05 - в динамике раннего неонатального периода
Анализ взаимосвязи вегетативной реактивности и вегетативной регуляции ритма сердца показал нарушение регуляторных систем более чем у ½ обследуемых детей матерей с анемиями. Так, симпатикотония сочеталась у 22,2 % детей с гиперсимпатикотонической реактивностью, эйтония сочеталась у 4,9 % пациентов с гиперсимпатикотонической реактивностью, что указывало на напряжение регуляторных систем. Часто на фоне гиперсимпатикотонии регистрировалась асимпатикотоническая реактивность (33,3 %), что свидетельствовало об истощаемости приспособительных реакций (рисунок). Анализ состояние адаптации позволил выявить удовлетворительную адаптацию у 32,1 % пациентов. Регистрировались состояние напряжения адаптации (25,9 %) и неудовлетворительная адаптация (30,9 %). Срыв адаптации наблюдался у 11,1 % пациентов.
а) 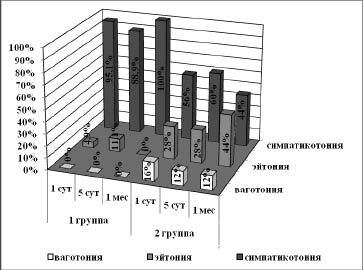
б) 
Вегетативный статус в динамике неонатального периода обследуемых детей матерей с анемиями во время беременности: а) исходный вегетативный тонус; б) вегетативная реактивность
Анализ данных электрокардиограмм, проведенных в 1-е сутки жизни, показал, что частота сердечных сокращений (ЧСС) в среднем составила 138±4,03 уд / мин (достоверно выше аналогичного показателя детей контрольной группы). У 43,2 % детей выявлено снижение вольтажа зубцов электрокардиограмм. У 55 (67,9 %) детей регистрировались высокие, заостренные зубцы Р с изменением его формы в виде расщепления или узловатости, асимметрии, что, возможно, связано с повышенной активностью симпатического отдела вегетативной нервной системы. Выявлено ускорение внутрипредсердной, предсердножелудочковой и внутрижелудочковой проводимости (р<0,05). В 98,3 % случаев отмечены нарушения процессов реполяризации. Электрическая систола была ускорена. Фазовый анализ электрической систолы свидетельствовал о замедлении фазы возбуждения и ускорении фазы прекращения возбуждения миокарда желудочков, что подтверждало нарушение восстановительных процессов в миокарде желудочков (р<0,05) (табл. 2). Нарушения ритма сердца при рождении имели место в 77,8 % случаев и представлены номотопными нарушениями. Синусовая тахикардия составила 11,1 %, синусовая брадикардия - 12,1 %, синусовая тахибрадикардия - 1,2 %. Миграция водителя ритма (28,4 %) и синусовая аритмия (24,7 %) регистрировались чаще (р<0,05). Электрофизиологические особенности связаны и с гиперактивностью симпатического звена, что подтверждено исследованием вегетативного статуса.
Таблица 2
Некоторые ЭКГ показатели в раннем неонатальном периоде обследуемых детей матерей с анемиями во время беременности
|
Показатель |
1-е сут. жизни |
5-е сут. жизни |
|
ЧСС, уд / мин |
138±4,03 |
142,93±4,91 |
|
длительность сердечного цикла, с |
0,45±0,015 |
0,45±0,02 |
|
амплитуда зубца Р, мм |
- 1,14 (-2,5-1,5) - 1,75 (1-3,5) |
- 1,22 (- 2,5-1,5) - 1,75 (1-3) |
|
ширина зубца Р, с |
0,035±0,004-0,054±0,003 |
0,03±0,002-0,05±0,002 |
|
интервал PQ, с |
0,067±0,008-0,098±0,003 |
0,07±0,006-0,1±0,02 |
|
длительность комплекcа QRS, с |
0,048±0,002-0,051±0,002 |
0,05±0,001 |
|
амплитуда зубца Т, мм |
0,17±0,16-0,88±0,27 |
0,71±0,26-1,44±0,3 |
|
интервал QT, с |
0,24±0,013 |
0,24±0,01 |
|
интервал QT1, с |
0,134±0,009-0,179±0,013 |
0,12±0,006-0,14±0,01 |
|
интервал T1Т (ширина зубца Т), с |
0,093±0,01-0,119±0,015 |
0,39±0,01-0,079±0,01 |
Примечание: для значений, отмеченных *р < 0,05 - между группами. В таблице указаны минимальные и максимальные средние цифровые значения показателей, зарегистрированных в стандартных электрокардиографических отведениях
На 5-е сутки жизни обследуемых новорожденных детей достоверных отличий в активности симпатического отдела, по данным КИГ, не зарегистрировано, но у детей контрольной группы средние цифровые значения показателей АМ0, ИВР были ниже. У детей, рожденных матерями с анемиями, выявлено истощение адаптации. В ответ на нагрузку у детей обеих групп отмечена мобилизация симпатической системы, централизация управления, напряжение адаптационно-компенсаторных реакций, но более выраженные изменения указанных параметров наблюдались у детей основной группы (табл. 1). В исходном вегетативном тонусе преобладала симпатикотония (88,9 %). Выявлен рост эйтонии до 11,1 %. Анализ вегетативной реактивности показал снижение частоты регистрации асимпатикотонической реактивности до 19,8 % и повышение гиперсимпатикотонической реактивности до 40,7 %. На протяжении раннего неонатального периода нормальная вегетативная реактивность регистрировалась только у 39,5 % детей (рисунок). Анализ взаимосвязи вегетативной реактивности и регуляции ритма сердца свидетельствовал о том, что симпатикотония сочеталась у 35,8 % пациентов с гиперсимпатикотонической реактивностью, у 18,5 % детей - с асимпатикотонической реактивностью. Эйтония сочеталась у 4,9 % пациентов с гиперсимпатикотонической реактивностью и у 1,2 % детей - с асимпатикотонической реактивностью. Отмечен рост удовлетворительной адаптации до 46,9 %. Состояние напряжения адаптации выявлено у 23,5 % детей, неудовлетворительная адаптация - у 20,99 % пациентов. Особую тревогу вызвало наличие у 8,6 % детей срыва адаптации, которое не исключало развития патологических нарушений. И действительно, дети, имеющие срыв адаптации, в последующем переведены на дальнейшие этапы лечения и выхаживания в отделение патологии новорожденных МЛПУ «Детская клиническая больница». Анализ данных электрокардиограмм в динамике наблюдения и в сравнении с группой контроля показал более высокое среднее цифровое значение ЧСС - 142,93±4,91 уд / мин (р<0,05). Снижение вольтажа зубцов электрокардиограмм выявлено у 45,7 % детей. Амплитуда зубца Р была увеличена, сохранялись его изменения. Внутрипредсердная и предсердножелудочковая проводимости были ускорены (табл. 2). В 92,6 % случаев выявлены нарушения процессов реполяризации. Имело место ускорение электрической систолы, в которой преобладала фаза возбуждения над фазой прекращения возбуждения (р<0,05). О нарушении функций синусового узла свидетельствовало выявление в 81,5 % случаев номотопных нарушений ритма сердца. Синусовая брадикардия составила 11,1 %, синусовая тахибрадикардия - 1,2 %. Миграция водителя ритма (19,8 %), синусовая тахикардия (23,5 %) и синусовая аритмия (25,9 %) регистрировались чаще (р<0,05).
Выявленные изменения в структуре ритма сердца, возможно, обусловлены действием внутриутробной гипоксии как результата анемии и свидетельствуют о поражении синусового узла - его дезадаптации или дисфункции. Установленный факт согласуется и с результатами других исследований. Так, в работах С. Ф. Гнусаева с соавт. (2006) [3], М. В. Нарогана с соавт. (2007) [7], В. П. Булатова с соавт. (2008) [2] показана высокая частота в раннем возрасте синдрома дезадаптации сердечно-сосудистой системы. Авторы отмечают, что выраженность его зависит от степени тяжести поражения ЦНС. Е. Л. Бокерия (2001) [1] считает, что в периоде новорожденности детей с гипоксически-ишемической энцефалопатией дисфункция синусового узла, проявляющаяся развитием аритмии по типу тахибрадисиндрома, встречается наиболее часто. Р. Р. Шиляев с соавт. (2008) [4] указывают на то, что у детей раннего возраста с перинатальным поражением ЦНС сердечно-сосудистые расстройства проявляются васкулярными, кардиоваскулярными отклонениями и нарушениями ритма сердца. По мнению Л. В. Симоновой (1999) [8], Н. П. Котлуковой с соавт. (2007) [6] у детей, перенесших внутриутробную гипоксию, такие нарушения ритма, как суправентрикулярная пароксизмальная тахикардия, связаны с незрелостью вагусной регуляции сердечного ритма или гиперактивацией симпатического звена вегетативной нервной системы.
В возрасте 1-го мес. жизни в основной группе среднее цифровое значение показателя массы тела составило 4552,35±141,32 г [3600-6000]. Недостаточная прибавка массы тела (менее 600 г) выявлена у 10 (12,3 %) детей. Клинические признаки гипотрофии I ст. наблюдались у 8 пациентов. Средние цифровые значения показателей роста составили 55,03±0,63 см [50-60], окружности груди - 36,79±0,5 см [34-40], окружности головы - 36,99±0,44 см [35-39,5]. Анализ физического развития показал наличие в 62,2 % случаев среднего физического развития, что ниже по сравнению с аналогичным показателем при рождении. Увеличились частота встречаемости очень высокого (до 6,7 %), высокого (до 13,3 %) и выше среднего (до 13,3 %) физического развития. У 4,4 % пациентов зарегистрировано низкое физическое развитие. Гармоничность развития отмечена в 57,8 % случаев. 31,1 % новорожденных имели дисгармоничное, а 11,1 % детей - резко дисгармоничное физическое развитие. Увеличение окружности головы более 1,5 см зарегистрировано в 26,5 % случаев. Отмечались тремор подбородка и верхних конечностей, нарушение сна ребенка (плохое засыпание, беспокойный сон, изменение соотношения дневного и ночного сна). При исследовании неврологического статуса у 28,4 % детей выявлялось повышение мышечного тонуса, которое выражалось в общей скованности ребенка, сохранении при различных манипуляциях флексорной позы, при пассивных движениях определялось повышенное сопротивление разгибанию. Мышечная гипотония с умеренным снижением физиологического флексорного тонуса наблюдалась у 44,4 % детей. Спонтанная двигательная активность была снижена при всех нарушениях мышечного тонуса. Рефлекторная деятельность детей основной группы в 43,2 % случаев также была изменена. Наблюдались спонтанные рефлексы Моро и Бабинского. При проверке тонического шейного и лабиринтного рефлексов отмечена асимметрия мышечного тонуса и позы. Другие безусловные рефлексы в отдельных случаях были усилены (19,2 %) или угнетены (23,9 %). Слуховое и зрительное сосредоточение детей 1 группы оказалось менее длительным по сравнению с группой контроля. Способности к прослеживанию за движущимся предметом не наблюдалось в 29,6 % случаев. Таким образом, в неонатальном периоде 59,3 % детей в разной степени выраженности имели признаки нарушения нервно-психического развития. К концу неонатального периода детей обеих групп, но более выраженное у пациентов 1 группы, что подтверждалось достоверным увеличением среднего цифрового значения АМ0 (45,29±2,82), имело место повышение активности симпатического звена. Однако снижение среднего цифрового значения показателя ИН (р<0,05) указывало на истощение адаптационных реакций. В ответ на нагрузку у детей матерей с анемиями по данным КИГ отмечалось снижение средних цифровых значений показателей АМ0 (р<0,05), ИН. Таким образом, физическая нагрузка у пациентов 1 группы приводила к истощению адаптационно-компенсаторных систем (табл. 1). К 1-му мес. жизни новорожденных детей матерей с анемиями на фоне выявления у всех детей симпатикотонии (рис. 1а) отмечен рост нормальной реактивности (до 54,7 %) в основном за счет уменьшения гиперсимпатикотонической реактивности (до 18,7 %). Наличие асимпатикотонической реактивности (26,7 %) подтверждало истощение адаптационных ресурсов. В то же время у детей 2 группы к концу неонатального периода асимпатикотоническая реактивность не выявлялась (рис. 1б). Представляет практический интерес анализ процессов адаптации детей 1 группы, выявивший рост срыва адаптации (до 24 %), что обусловлено, в том числе, и ростом аллергических заболеваний (до 22,2 %). Удовлетворительная адаптация регистрировалась в 26,7 % случаев, состояние напряжения адаптации отмечалось у 28 % детей, неудовлетворительная адаптация - у 21,3 % пациентов. Выявление у детей матерей с анемиями высокой частоты регистрации на фоне гиперсимпатикотонии асимпатикотонической вегетативной реактивности и нарушений адаптации (преобладало истощение) позволило нам рекомендовать корригирующие мероприятия, направленные на повышение адаптационно-резервных возможностей организма в виде фитованночек. Анализ данных ЭКГ, проведенных на 1-м мес. жизни у детей 1 группы, показал достоверно более высокое среднее цифровое значение ЧСС - 156,48±4,91 уд / мин. Среднее цифровое значение амплитуды зубца Р составило 1,52±0,11 мм, что указывало на увеличение его амплитуды (р<0,05) и могло быть обусловлено также повышением симпатической активности. У обследуемых детей 2-х групп между средними цифровыми значениями длительностей интервала PQ и комплекcа QRS достоверных различий не установлено. Так, у детей матерей с анемиями средние цифровые значения этих показателей соответственно составили 0,09±0,003 с и 0,05±0,002 с. Замедление атриовентрикулярного проведения отмечалось у 5,1 % детей. У 14,3 % пациентов регистрировалось нарушение внутрижелудочкового проведения в виде деформации комплекса QRS. Подчеркнем, что именно к этому возрастному периоду возросло выявление срыва адаптации. У 91,8 % детей выявлены нарушения процессов реполяризации в виде изменения конечной части желудочкового комплекса (сегмент ST, зубец Т). Изменение положения сегмента ST относительно изолинии наблюдалось в 57,1 % случаев. Среднее цифровое значение амплитуды зубца Т составило 2,33±0,22 мм. Длительность интервала QT в среднем составила 0,23±0,01 с. Фазовый анализ структуры интервала QT показал, что продолжительность интервала QT1-0,12±0,01 с, а интервала T1Т - 0,11±0,01 с. К концу неонатального периода жизни детей 1 группы нарушения ритма сердца выявлялись в 95 % случаев и представлены номотопными нарушениями. Регистрировались синусовая аритмия - 27,1 %, синусовая тахикардия - 50,8 %, миграция водителя ритма - 17,1 %. Синусовая брадикардия и синусовая тахибрадикардия не наблюдались. Синусовая тахикардия выявлялась на 27,3 % чаще (р<0,05). При ЭхоКГ исследовании в возрасте 1-го мес. жизни детей основной группы имело место несколько удлиненное сердце в направлении от основания к верхушке, при этом диаметр полостей оказался уменьшенным: ДДЛЖ составил 19,95±0,72 мм (p<0,05), ДСЛЖ - 12,46±0,44 мм (p<0,05). Среднее цифровое значение показателя фракции укорочения было выше (p<0,05) и составило 37,03±1,5 %. Достоверных различий между средними цифровыми значениями фракций выброса не установлено. Средние цифровые значения показателей ударного (7,28±1,67 мл, p<0,05) и минутного (1,14±0,18 л / мин) объемов понижены, преимущественно за счет снижения диастолического объема. Толщина миокарда левых отделов сердца была значительно увеличена (p<0,05) и составила 4,01±0,34 мм, установлена неоднородность эхоструктуры миокарда, страдала его релаксационная функция. Параметрами, позволяющими косвенным образом судить о диастолической функции желудочка, являются амплитуда движения корня аорты, форма движения МК. Особенностью движения створок МК явились удлинение интервала диастолического открытия, снижение амплитуды раннедиастолического и увеличение второго пика открытия. Снижение подвижности корня аорты и уменьшение сепарации аортальных створок указывали на снижение ударного объема.
Таким образом, уже в раннем неонатальном периоде отмечены повышенная частота встречаемости переходных (28,4 %) и патологических состояний (77,8 %), нарушения гармоничности развития (31,6 %). В условиях внутриутробной гипоксии, причиной которой является анемия беременных, наиболее чувствительным оказывается головной мозг, чем и можно объяснить преобладание гипоксически-ишемических перинатальных поражений ЦНС (49,4 %). А большая частота в неонатальном периоде неврологических (59,3 %) и вегетативных (72,8 %) нарушений, имеющих проявления со стороны сердечно-сосудистой системы (55,6 %) и желудочно-кишечного тракта (59,3 %), - результат их последствий. Изменения в функционировании вегетативной нервной и сердечно-сосудистой систем являются маркерами не только всех патологических процессов, но и отражают состояние адаптационно-резервных возможностей организма. Так, нарушения адаптации имели место у 67,9 % детей. Оценка адаптации имеет большое значение, поскольку ее срыв, происходящий под влиянием различных причин, может привести к развитию заболеваний.
Практические рекомендации:
Рекомендуем обязательное проведение на 5-е сут. жизни электрокардио- и кардиоинтервалографического исследования детям матерей с анемиями для раннего выявления нарушений функционирования вегетативной нервной системы, ритма сердца и процессов реполяризации.
Выявление на фоне гиперсимпатикотонии гиперсимпатикотонической и асимпатикотонической вегетативной реактивности является основанием для проведения корригирующих мероприятий. С целью профилактики вегетативных дисфункций с учетом вегетативного статуса детям матерей с анемиями необходимо применение ванночек с отварами трав (корня валерианы, шалфея, ромашки, мяты, календулы, крапивы) в течении 10-14 дн., ежедневно, 1 раз в день, при температуре воды 37ºС, продолжительностью процедуры - 5 мин.
СПИСОК ЛИТЕРАТУРЫ
- Бокерия Е. Л. Нарушения ритма сердца у новорожденных детей при гипоксически-ишемической энцефалопатии // Российский вестник перинатологии и педиатрии.- 2001.- Т. 1.- С. 19-21.
- Булатов В. П., Фазлеева Л. К., Алиева М. Н. и др. Состояние миокарда новорожденных после перинатальной гипоксии и методы коррекции постгипоксической патологии сердца // Вопросы современной педиатрии.- 2008.- Т. 7.- № 5.- С. 98- 100.
- Гнусаев С. Ф., Шибаев А. Н., Федерякина О. Б. Сердечно-сосудистые нарушения у новорожденных, перенесших перинатальную гипоксию // Педиатрия.- 2006.- № 1.- С. 9-13.
- Детская вегетология под ред. Р. Р. Шиляева, Е. В. Неудахина. - М.: ИД Медпрактика-М, 2008.- 408 с.
- Доскин В. В., Косенкова Т. В., Авдеева Т. Г. и др. Поликлиническая педиатрия.- М.: ГОУ ВУНМЦ МЗ РФ, 2002.- 504 с.
- Котлукова Н. П., Хузина О. М., Немировский В. Б. и др. Фетальные и неонатальные нарушения сердечного ритма и проводимости // Педиатрия.- 2007.- № 2.- С. 5-12.
- Нароган М. В., Баженова Л. К., Капранова Е. И. и др. Постгипоксическая дисфункция сердечно-сосудистой системы у новорожденных детей // Вопросы современной педиатрии.- 2007.- Т. 6.- № 3.- С. 42- 46.
- Симонова Л. В. Синдром дезадаптации сердечно-сосудистой системы у новорожденных детей, перенесших гипоксию: Автореф. дис. канд. мед. наук.- М., 1999.- 22 c.
- Шарапова О. В. Государственная политика в области охраны здоровья детей // Российский вестник перинатологии и педиатрии.- 2003.- № 6.- С. 6-8.
- Швалев В. Н., Сосунов А. А., Гуски Г. Морфологические основы иннервации сердца.- М.: Наука, 1992.- 366 с.
- Яцык Г. В., Степанов А. А., Бомбардирова Е. П. и др. Этапная реабилитация новорожденных детей с перинатальной патологией - профилактика отсроченных нарушений здоровья подростков // Российский педиатрический журнал.- 2007.- № 2.- С. 33-35.



